NOTER I NEUROLOGI & NEUROKIRURGI
|
|
|
- Arthur Jepsen
- 10 år siden
- Visninger:
Transkript
1 KØBENHAVNS UNIVERSITET NOTER I NEUROLOGI & NEUROKIRURGI Af Asma Bashir
2 INDHOLDSFORTEGNELSE NERVESYSTEMETS INDDELING DEN KLINISKE NEUROLOGISKE UNDERSØGELSE OG TOLKNING MINIMAL MENTAL STATE EXAMINATION (MMSE) NEUROKEMISKE, BILLEDDANNENDE OG NEUROFYSIOLOGISKE UNDERSØGELSER LUMBALPUNKTUR BILLEDDANNENDE UNDERSØGELSER KLINISK NEUROFYSIOLOGI SYMPTOMER OG KLINISKE FUND VED FOKALE LÆSIONER I NERVESYSTEMET FRONTALLAPPER PARIETALLAPPER OCCIPITALLAPPER TEMPORALLAPPER CAPSULA INTERNA DE BASALE GANGLIER DIENCEPHALON LIMBISKE SYSTEM CEREBELLUM HJERNESTAMMEN SPINALKANALEN OG RØDDERNE NEUROPSYKOLOGISKE DYSFUNKTIONER HEMISFÆRENSPECIALISERING OG HÅNDDOMINANS KLASSIFIKATION AF DE NEUROFYSIOLOGISKE FUNKTIONSFORSTYRRELSER EFTER LOKAISATION HUKOMMELSE AFASI AKALKULI FORSTYRRELSER AF INDLÆRTE HANDLINGER (APRAKSI) PERCEPTUELLE FORSTYRRELSER OG AGNOSI VISUOSPACIALE FORSTYRRELSER NEGLEKT ANOSOGNOSI HOVEDPINE OG ANSIGTSSMERTER MIGRÆNE HOVEDPINE AF SPÆNDINGSTYPE KLYNGEHOVEDPINE (HORTONS HOVEDPINE) ANDRE PRIMÆRE HOVEDPINEFORMER HOVEDPINE ASSOCIERET MED KRANIE- OG/ELLER NAKKETRAUMER HOVEDPINE ASSOCIERET MED VASKULÆRE SYGDOMME HOVEDPINE ASSOCIERET MED IKKE-VASKULÆRE INTRAKRANIELLE SYGDOMME HOVEDPINE ASSOCIERET MED SUBSTANSER ELLER DERES SEPONERING 2
3 TRIGEMUNUSNEURALGI EPILEPSI FOKALE ANFALD GENERALISEREDE ANFALD FOKALE SYNDROMER GENERALISEREDE EPILEPSIER OG SYNDROMER SPECIELLE SYNDROMER UDREDNING/DIAGNOSTICERING: BEHANDLING AF EPILEPSI STATUS EPILEPTICUS SVIMMELHED DEMENS LET KOGNITIV DYSFUNKTION (MCI) SYGDOMME DER KAN MEDFØRE KOGNITIVE SYMPTOMER ALZHEIMERS SYGDOM FRONTO-TEMPORAL DEMENS LEWY BODY DEMENS (DLB) VASKULÆR DEMENS WERNICKES ENCEPHALOPATI KORSAKOFFS SYNDROM ALKOHOLISK CEREBELLAR DEGENERATION CEREBROVASKULÆRE SYGDOMME APOPLEKSI CEREBRI CEREBRAL VENØS TROMBOSE INTRACEREBRALT HÆMATOM SUBARAKNOIDALBLØDNING INTRAKRANIELLE ANEURISMER INTRAKRANIELLE VASKULÆR MALFORMATION HOVEDTRAUMER DEN DIFFUSE HJERNELÆSION DEN FOKALE HJERNELÆSION SEKUNDÆRE CEREBRALE LÆSIONER INTRAKRANIELLE HÆMATOMER SENFØLGER EFTER HOVEDTRAUMER SPINALE TRAUMER HJERNEØDEM HERNIERING, BEVIDSTHEDSTAB OG HJERNEDØD COMA LOCKED-IN SYNDROM KRONISK VEGETATIVT SYNDROM AKINETISK MUTISME 3
4 CEREBROSPINALVÆSKEN OG DET INTRAKRANIELLE TRYK DET INTRAKRANIELLE TRYK HYDROCEPHALUS IDIOPATISK INTRAKRANIEL HYPERTENSION (IIH) SYRINGOMYELI NERVESYSTEMETS TUMORER BESKRIVELSE AF DE FORSKELLIGE TUMORER TUMORER I KRANIET HJERNEMETASTASER MENINGEAL KARCINOMATOSE SPINALKANALENS TUMORER BEVÆGELSESFORSTYRRELSER PARKINSONS SYGDOM ANDRE SYGDOMME MED PARKINSONISTISKE SYMPTOMER CHOREA HUNTINGTON ANDRE SYGDOMMEN MED BEVÆGELSEFORSTYRRELSER DYSTONI HEREDITÆRE ATAKSIER OG SYGDOMME I DET MOTORISKE NEURON SPINOCEREBELLAR ATAKSIER AMYOTROFISK LATERAL SKLEROSE (ALS) NERVESYSTEMETS INFEKTIONER PYOGENE INFEKTIONER AKUT PURULENT MENINGITIS HJERNEABSCES SUBDURALT EMPYEM EPIDURAL ABSCES INFEKTIØS INTRAKRANIEL TROMBOPHLEBITIS ASEPTISK INTRAKRANIEL SINUSTROMBOSE KRONISK MENINGITIS AKUTTE VIRALE INFEKTIONER KRONISKE VIRALE INFEKTIONER PROGRESSIV MULTIFOKAL LEUKOENCEFALOPATI LUMBAL DISKUSPROLAPS OG SPINALSTENOSE DISKUSPROLAPS DISCITIS SPINALSTENOSE SPINAL VASKULÆR MALFORMATION HÆMATOMYELI SPONTANT EPIDURALT HÆMATOM RYGMARVSSKADE NEUROMUSKULÆRE TRANSMISSIONSDEFEKTER 4
5 MYASTHENIA GRAVIS EATON-LAMBERT SYNDROM MUSKELSYGDOMME DYSTROFINOPATIER FACIO-SCAPULA-HUMERAL MUSKELDYSTROFI LIMB-GIRDLE MUSKELDYSTROFI (LGMD) DYSTORPHIA MYOTONICA POLYNEUROPATIER DIVERSE POLYNEUROPATIER KOMPRESSION OG TRAUMER AF DET PERIFERE NERVESYSTEM N. OLFACTORIUS N. OPTICUS N. OCULOMOTORIUS, N. TROCHLEARIS, N. ABDUCENS N. TRIGEMINUS N. FACIALIS N. VESTIBULOCOCHLEARIS N. GLOSSOPHARYNGEUS, N. VAGUS, N. ACCESSORIUS, N. HYPOGLOSSUS N. MEDIANUS N. ULNARIS N. RADIALIS N. INTEROSSEUS POSTERIOR SYNDROM N. MUSCULOCUTANEUS N. AXILLARIS N. THORACALIS LONGUS N. SUPRASCAPULARIS N. FEMORALIS N. ISCHIADICUS N. PERONEUS N. TIBIALIS DEMYELINISERENDE SYGDOMME MULTIPEL SKLEROSE DISSEMINERET SKLEROSE 5
6 Pensum: Klinisk Neurologi og Neurokirurgi: Kap Medicinsk Kompendium: Kap. 60 Kirurgisk Kompendium Kittelbog: s Basisbog i Medicin og Kirurgi Kap. 20: Neurologi og Neurokirurgi Noter fra forelæsninger og holdtimer Medicin.dk NERVESYSTEMETS INDDELING Nervesystemet kan inddeles på 2 måder. Enten efter den anatomiske struktur eller efter den fysiologiske funktion: Anatomisk definition: Centralnervesystemet, CNS: - Encephalon, hjernen Cerebrum, storhjernen o Telencephalon Hjernebarken, cortex cerebri sæde for bevidst erkendelse og viljestyret adfærd samt højere kognitive processer Basalganglierne planlægning og initiering af bevægelser o Diencephalon Thalamus Hypothalamus Cerebellum, lillehjernen betydning for koordination af bevægelser og er via forbindelser tæt relateret til hjernestammen Hjernestammen afgiver 12 kranienerver: o Mesencephalon, midthjernen o Pons, hjernebroen o Medulla oblongata, den forlængede marv - Medulla spinalis, rygmarven afgiver 31 par spinalnerver: 8 par cervikalnerver 12 par thorakalnerver 5 par lumbalnerver 5 par sakralnerver 1 par coccygealnerver Perifere nervesystem, PNS Fysiologisk definition: Det somatiske nervesystem underlagt viljens kontrol Det autonome nervesystem ikke underlagt viljens kontrol - Det parasympatiske nervesystem - Det sympatiske nervesystem 6
7 DEN KLINISKE NEUROLOGISKE UNDERSØGELSE OG TOLKNING Den neurologisk objektive undersøgelse omfatter: Neurologisk undersøgelse Generel undersøgelse Den kliniske neurologiske undersøgelse bør begynde med den region, hvorfra patienten angiver sine symptomer, f.eks. bør der ved symptomer på et karpaltunnelsyndrom begyndes med den pågældendes arm og først derefter gennemføres undersøgelsen fra top til tå. 1. Bevidsthedsplan: Ved normalt bevidsthedsplan og -indhold skrives: vågen, klar, orienteret i personlige data, tid og sted Ved påvirket bevidsthedsplan anføres Glascow Coma Score med tilføjelse af de 3 modaliteters værdier i parentes f.eks. (GCS = 11, (Ø4, V1, M6)) 2. Højere cerebrale funktioner: Ved ingen mistanke om påvirkning af hukommelse og sprogfunktion skrives: Fremtræder uden tegn til hukommelsesbesvær, spontantalen upåfaldende. Kognitive funktioner funktioner, der vedrører erkendelse, tænkning og anvendelse af viden Hukommelse indlæring og genkendelse Problemløsning og dømmekraft Sprog evnen til at kommunikere, forstå samt udtrykke sig Erkendelse evnen til at erkende at man er syg Perception bearbejde og fordøje sanseindtryk Opmærksomhed og koncentration evnen til at adskille relevante fra irrelevante påvirkninger og fastholde planer, tanker og handlinger Styrende og kontrollerende (eksekutive) funktioner evnen til at tage initiativ, planlægge og tilpasse adfærden, så målet kan nås Ved mistanke eller oplagt påvirkning udføres MMSE med angivelse af opnået total score suppleret med angivelse af hvilke områder der fandtes påvirkede. 3. Hemisfæredominans: Angiv: højrehåndet, venstrehåndet eller ambidexter 4. Ydre kranium: Beskriv hvad der ses, føles eller lyttes af abnormiteter, herunder cikatricer Hvis intet abnormt skrives: Normalt 5. Kranienerver: 7
8 For hver kranienerve (nerve 3, 4, 6 og 9, 10 beskrives samlet) anføres: Nummer på kranienerver, synlige abnormiteter og undersøgt funktion med angivelse af om denne er normal. Hvis funktionen ikke er normal beskrives det abnorme f.eks. ved kranienerve nr. 5: Følesansen for berøring nedsat i hele højre ansigtshalvdel. Kranienerve nr. 12: Fasciculationer og atrofi af højre tungehalvdel, kraften nedsat i højre side. Nedenunder en beskrivelse af alle 12 kranienerver: 1. Kranienerve n. olfactorius, lugtesansen I slimhinden i loftet af næsehulen, cavum nasi, sidder de luftopfattende celler, de bipolære olfactoriske celler i fila olfactoria. Herfra løber nerverne op gennem lamina cribrosa i ethmoidalis til bulbus olfactorius, som ligger forrest og nederst i fossa cranii anterior. Efter synapse i bulbus olfactorius løber det andet neuron videre bagud i tractus olfactorius på undersiden af frontallappen for at gå ind i den rhinencefale (limbiske) del af hjernen lige over n. opticus. Banerne ender i uncus. Lugtesansen undersøges med et rent olfactoriusstimulerende stof f.eks. kaffe. Stoffer som benzin og mentol stimulerer også trigeminus- og gustatoriske grene. Patienten snuser kraftigt til stoffet med først det ene og så det andet næsebor samtidig med at undersøgeren med et let tryk af en finger okkluderer det modsidige næsebors åbning. Det er oftest tilstrækkeligt at konstatere, om lugtesansen er bevaret eller ophævet på hver side. Forstyrrelser af lugtesansen kan have form af: Lugtesans (hyposmi) Influenza, respirationsvejsinfektioner Ophævet lugtesans (anosmi) - Unilateral dårlig luftpassage, intrakranielle processer som meningeom i tractus olfactorius eller frontallapstumor eller occipitale traumer, hvor fila olfactoria rykkes op fra basis cranii. - Bilateral hovedtraumer, toksisk påvirkning, hydrocephalus, meningitis, frontal basis blødning, albinisme, aldersbetinget. Intrakraniel kirurgi Lugtesans (hyperosmi) af forvrænget lugtesans (parosmi) eller af hallucinationer (temporallapsepilepsi i form af uncinate fits). Somatoforme eller dissociative forstyrrelser og psykotiske tilstande 2. Kranienerve n. opticus, synssansen Oftalmoskopi, synsstyrke, synsfelt, pupiller I øjets nethinde, retina, findes 2 typer lysopfattende celler, tappe og stave. Trådene fra celler samles bagest i øjet i synsnerven, som træder ind i kraniet gennem en åbning, foramen opticum, bagest i øjenhulen, orbita. Herefter mødes de 2 synsnerver i et kryds, chiasma opticum lidt foran sella turcica, hvor de udveksler nervetråde (krydsning af nervetråde fra de nasale retinale arealer, ikke de temporale). Fra chiasma afgår tractus opticus, som løber rundt i mesencephalon til corpus geniculatum laterale, hvor neuronerne danner synapse. Trådene til pupilreflekserne forlader tractus før corpus geniculatum laterale for at fortsætte til colliculus cranialis. Fra corpus geniculatum laterale løber radiatio optica gennem den bageste 8
9 del af capsula interna foran og lateralt for sideventriklen til den samsidige visuelle cortex. Den nederste del af radiatio optica slår en sving frem til temporallappen, mens den øverste del løber gennem parietallappen. I occipitallapperne udgør Brodman area 17, som ligger langs med fissura calcarina, den primære synscortex. Naboområderne, Brodman 18 og 19 er den visuelle associationscortex. Læsioner foran chiasma opticum giver unilaterale samsidige synsfeltsudfald, læsioner omkring chiasma opticum varierende former for unilaterale eller bilaterale temporal synsfeltdefekter og læsioner bag chiasma opticum homonyme kontralaterale defekter af synsfeltet. Et papilødem påvises ved oftalmoskopi og ses som en opsvulmen af n. opticus. Der er sløring af papilgrænsen, manglende venepuls samt retinale hæmoragier og ekssudater ved papilranden. Papilødem er almindeligvis et tegn på intrakranielt tryk (ICP) (stasepapil), men ensidigt papilødem kan ses ved en rumopfyldende eller inflammatorisk proces i orbita eller i selve n. opticus. Frakturer af basis cranii eller orbita, der involverer canalis opticus, medfører permanent synstab. Kompression af n. opticus forekommer ved tumorer f.eks. kraniofaryngeom og medfører et gradvist progredierende synstab 3. Kranienerve n. oculomotorius Nerven innerverer m. rectus inferior, m. rectus superior, m. rectus medialis, m. obliquus inferior samt m. levator palpebrae. Der kigges efter parallelle øjenakser, øjenstilling, blikparese (ptose), dobbeltsyn og nystagmus. Parasympatiske del og truncus sympaticus pupillernes størrelse (sympaticus dilaterer, og parasympaticus kontraherer pupillen) og reflekser. Når pupillerne er mindre end 2 mm i diameter, kaldes det miosis, og når de er over 5 mm myadriasis. Inegalitet kaldes anisokori. Lyskilden til fremkaldelse af refleksen bør være kraftig og rettet lidt skråt mod øjet for at undgå konvergensreaktion. Hvert øje undersøges for sig, og både den ipsilaterale pupilrefleks og den kontralaterale reaktion iagttages. Undersøgelse for nærbliksrefleks (konvergens) udføres ved at patienten først kigger på et fjernt punkt og derefter fikserer et nært objekt. Konvergens ledsages af pupilkontraktion. Den somatiske del øjenbevægelser, øjenmuskellammelser, blikparese, blikdeviation Den ciliospinale refleks består i en ipsilateral pupildilatation fremkaldt af en smertestimulus appliceret på siden af halsen. Den har især interesse ved undersøgelse af den bevidstløse patient og indgår i hjernedødsundersøgelsen. Ved komplet læsion af n. oculomotorius er der både horisontalt og vertikalt dobbeltsyn, ptose samt lammelse af pupillen. Der bliver dilateret og lysstiv (intern oftalmoplegi). Øjet står drejet udeefter og nedefter (ekstern oftalmoplegi), hvis der i øvrigt er bevaret funktion af n. abducens og n. trochlearis. Et aneurisme ved afgangen af a. communicans posterior fra a. carotis interna eller rumopfyldende proces i sinus cavernosus kan komprimere nerven. 9
10 Andre årsager til parese er carotisaneurisme, tumorer, traumer samt transtentoriel lateral herniering. 4. Kranienerve n. trochlearis Nerven innerverer n. obliquus superior. Der kigges efter parallelle øjenakser, øjenstilling, dobbeltsyn (øjenbevægelser, øjenmuskellammelser, blikdeviation) Lammelse af n. trochlearis giver vertikalt dobbeltsyn. M. obliquus superior drejer øjet nedefter og roterer det indad, hvorfor patienten har tendens til at hælde hovedet væk fra den paretiske side og holde det foroverbøjet. Ved hovedtraumer er nerven udsat pga. sit lange forløb intrakranielt. 5. Kranienerve n. trigeminus, deles i 3 dele: 1) n. opthalmicus, 2) n. maxillaris og 3) n. mandibularis. Den motoriske del tyggemusklerne. Den sensoriske del ansigtssensibilitet (smerte, berøring, vibration), corneareflekser Test sensibilitet for stik og berøring i hele ansigtet. Sammenlign begge sider. Bed patienten om at åbne munden. Ved deviation af kæben er der muligvis parese af samsidige m. pterygoideus. Kæberefleks: bed patienten slappe af i kæberne. Placer din finger på patientens hage, bank med reflekshammeren på fingeren. Trigeminusneuralgi er den hyppigste trigeminusneuropati og skyldes i nogle tilfælde kompression, enten pga. en arterie (a. cerebelli superior) eller sjældnere en rumopfyldende proces i den cerebellopontine vinkel. Trigeminusneuralgi Er serier af lynhurtige, skarpe, jagende smerter i en eller flere af nervegrenene. Smerterne varer oftest fra sekunder til minutter og udløses typisk af stimulation i smerteområdet. Udløsende faktorer kan være tandbørstning, tale, tyggebevægelser, kulde og lignende. Der er ofte smerteepisoder flere x dgl. i uger eller måneder. Smerterne vil ofte forsvinde i perioder, men ofte vil vende tilbage igen. Medicinsk smertebehandling: Tegretol og Gabapentin er hyppigt anvendte præparater. Kirurgisk behandling: glycerolinjektion eller mikrovaskulær dekompression 6. Kranienerve n. abducens Nerven innerverer m. rectus lateralis. Der kigges efter parallelle øjenakser, øjenstilling, blikparese, dobbeltsyn (øjenbevægelser, øjenmuskellammelser, blikdeviation) Lammelse af n. abducens giver typisk horisontalt dobbeltsyn. Et aneurisme ved afgangen af a. communicans posterior fra a. carotis interna eller rumopfyldende proces i sinus cavernosus kan komprimere nerven. Sinus cavernosus syndrom omfatter affektion af n. oculomotorius, n. trochlearis, n. trigeminus (1. gren) og n. abducens. Ses ved tumorer i regionen, ved a. carotis interna aneurisme og ved karotiko-kavernøse fistler. 10
11 Pars petrosa læsion medfører abducensparese og trigeminusaffektion. Ses ved kronisk otitis media med cholesteatomdannelse og ved tumorer i regionen. 7. Kranienerve n. facialis. Den motoriske del central og perifer facialisparese. Den gustatoriske del smagssansen på tungens forreste del (chorda tympani). Den innerverer også kirtlerne med parasympatiske tråde: 1) gl. sublingualis, 2) gl. submandibularis og 3) gl. lacrimalis. Læsionen kan medføre hørelse (n. stapedius) og tåreflåd (ganglion geniculatum) Registrerer om der er symmetri i ansigtet: nasolabiale furer, panderynker, bemærk spontanbevægelser som smil og blink med øjnene. Patienten skal vise tænder, fløjte, lukke øjnene fast i, rynke panden. Der vurderes kraften i m. orbicularis oculi og ballonering af kinderne Fraktur af basis cranii og tumorer i den cerebellopontine vinkel kan medføre facialis parese, men hyppigere påføres facialisparesen ved den kirurgiske fjernelse af disse tumorer. En læsion af selve n. facialis (perifer facialisparese) medfører en samsidig lammelse af hele ansigtet inkl. panden. En læsion af den supranukleære facialisbane (central facialisparese) vil derimod medføre en kontralateral udtalt lammelse af mundfacialis, en partiel lammelse af muskulaturen omkring øjet, samtidigt med en normal funktion af pandemuskulaturen. Cerebellopontine vinkel syndrom medfører affektion af 8. kranienerve (høretab, tinnitus, svimmelhed, nystagmus), af 5. kranienerve (afficeret ansigstssensibilitet, specielt cornearefleks, sjældnere affektion af tyggemuskler), af 7. kranienerve (ansigtslammelse) samt ved større læsioner cerebellare symptomer (samsidig ataksi) og i sjældne tilfælde symptomer fra de lange ledningsbaner i pons (modsidig supranukleær og sensibilitetsbortfald på ekstremiteterne). Tilstanden skyldes tumor, et acusticusneuronom eller meningeom. 8. Kranienerve n. acusticovastibularis. Hørelse, balance, nystagmus Der testes for hørelsen for et øre af gangen: hvisk, tal eller gnid fingre. Ved høretab: skeln mellem konduktivt og perceptivt høretab ved hjælp af Webers prøve: placer en anslået stemmegaffel midt på hovedet og bed patienten fortælle i hvilket øre lyden er tydeligst. Rinnes prøve: placer en anslået stemmegaffel ud for og herefter bag øret. Bed patienten fortælle hvor lyden er tydeligst. Udfald kan ses ved kompression af nerven f.eks. af acusticusneurinom. Ved sygdom i vestibulærapparatet er symptomerne svimmelhed som kan ledsages af kvalme og opkastning samt balancebesvær. Nystagmus er her horisontalt eller rotatorisk. Nystagmus udløst fra CNS ses ved læsioner omkring 4. ventrikel og ved læsion af de vestibulære kerner og tilstødende ledningsbaner. Den ledsages kun sjældent af svimmelhed. En fysiologisk nystagmus er aptokinetisk nystagmus, som optræder når baggrunden bevæger sig (jernbanenystagmus). 11
12 9. Kranienerve n. glossopharyngeus. Den motoriske del svælgets muskulatur. Den gustatoriske del smagssansen på tungens bageste del. Den sensoriske del innervation af ganen, svælgrefleks. Den innerverer også gl. parotis med parasympatiske tråde. Registrer patientens stemme og om der er synkebesvær. Bed patienten sige AHH og observerer ganespejlet for symmetri og løft Klager over smagsforstyrrelser skyldes næsten altid forstyrrelser af lugtesansen. 10. Kranienerve n. vagus. Den motoriske del svælgets og larynx muskulatur. Den parasympatiske del innervation af hjerte og indvolde. Som tommelfingerregel hæmmer nerven alle innerverede organer over diafragma, mens den stimulerer alle under diafragma. 11. Kranienerve n. accessorius. Innerverer m. sternocleidomastoideus og øverste del af m. trapezius Registrerer evt. fascikulationer og atrofi af m. sternocleidomastoideus og m. trapezius. Bed patienten dreje hovedet til siderne mod modstand og trække på skuldrene Ved udfald forekommer skuldergener med smerter og manglende kraft ved udadføring af armen 12. Kranienerve n. hypoglossus. Tungens muskulatur. Inspicer patientens tunge. Registrerer evt. fascikulationer og atrofi. Bed patienten række tungen frem. Vurder kraften ved at bede patienten trykke tungen mod kinden 13. Columna cervicalis: a. Beskriv lordose som: Normal,, eller ophævet b. Hvis scoliose foreligger beskrives dette om denne er dextro- eller sinistrokonveks evt. blandet c. Beskriv bevægeligheden flektion, ekstension, sidebøjning, rotation som normal, eller. Ved eller bevægelighed angives med tillægsord graden af abnorm bevægelighed: f.eks. let, moderat, svær, ophævet d. Beskriv om der er perkussionsømhed af processus spinosi e. Beskriv udfaldet af evt. palpationsømhed af nakkefæster og nakke-skuldermuskler: ingen, let, moderat eller svær ømhed 14. Overekstremiteter: a. Beskriv i rækkefølge: Synlige motoriske abnormiteter (ufrivillige bevægelser (koordinationsforstyrrelser, ataksi)) Fasciculationer (en spontan enkeltkontraktion i en gruppe muskelfibre, tilhørende et enkelt eller flere motoriske neuroner, viser sig ved pludselige uregelmæssige kontraktioner i varierende dele af en muskel medførende displacering af huden over pågældende område, men ingen bevægelse af tilhørende led) 12
13 Trofik (atrofi, hypertrofi) Det forudsætter kendskab til de motoriske baner i hjerne, hjernestamme og medulla spinalis samt de enkelte musklers innervation. i. N. medianus Karpaltunnelsyndrom fremkaldt ved kompression af n. medianus i canalis carpi. De tidlige gener er smerter og paræstesier radialt i hånd og fingre, specielt i 2. og 3. finger. Værst om natten, forsvinder ved at ryste hånden. Klagen over dødhedsfornemmelse i 2. og 3. finger. Funktionsforstyrrelser af de finere fingerbevægelser og muskelsvind af thenar. Påvirket sensibilitets inklusive påvirket 2- punktsdiskrimination på 2. og 3. finger. Lammelse af tommelfingerens abduktion og evt. opposition samt atrofi af m. abductor pollicis brevis. ii. N. interossous anterior syndrom kan afklemmes under m. pronator teres dybde, medfører lammelse af m. flexor pollicis longus og m. flexor digitorum profundus til 2. og 3. finger. Kan ikke flektere fingre i yderleddet og svært ved at holde 1. og 2. finger samlet omkring en flaske eller forme et nul med disse fingre iii. N. ulnaris (Lovers palsy) kompressionssyndrom eller traumer. Intermitterende paræstesier og ændret følesans. Smerter med udstråling til hånd og 4. og 5. finger. Lammelser, specielt af fingerspredning, af lillefingerens abduktion og af tommelfingerens adduktion. Atrofi af mm. Interossei og af hypothenar. Sensibilitet på ulnarsiden af hånden og 4. og 5. finger. iv. N. radialis (Saturday night palsy) lammelse af finger-, håndleds- og albueekstension medfører drophånd. Lammelse af m. supinatus og m. brachioradialis. Føleudfald på den radiale del af håndens dorsalside. v. N. interossous posterior syndrom lammelse af håndleddets og fingrenes ekstension vi. N. musculocutaneus lammelse af m. biceps brachii med kraft af albueleddets fleksion og føleudfald på underarmens radialside vii. N. axillaris lammelse af m. deltoideus med kraft af skulderleddets abduktion og føleudfald lateralt på skulderrundingen viii. N. thoracicus longus lammelse af m. serratus anterior med vingescapula ix. N. suprascapularis lammelse af m. supraspinatus og m. infraspinatus med kraft af hhv. skulderbladets abduktion og udadrotation b. Beskriv i rækkefølge den sensoriske funktion: Følesans for berøring: normal, eller ophævet. Stik (smerte): normal, (hypæstesi, hypalgesi), ophævet (anæstesi, analgesi), (hyperæstesi, hyperalgesi) eller ubehagelig (dysæstesi, dysalgesi) Termosans undersøges bedst med lodderne på en stemmegaffel, hvor den ene varmes lidt op i håndfladen og det andet har almindelig stuetemperatur, så skal patienten forsøge at skelne mellem dem. Vibrationssans beskrives som normal, eller ophævet med angivelse af lokalisation. Stillingssans undersøges ved at bevæge patientens fingre eller tæer opefter og nedefter og samtidigt anmode patienten om uden synets hjælp at angive bevægelsernes retning. Bevægelserne skal være så små som muligt. 13
14 Der kan evt. suppleres med undersøgelse for dyb smertesans (tryk på trapeziusranden eller Akillessenen), 2-punktsdiskrimination, ciffersans, taktil lokalisation og taktil gnose (stereognose) c. Beskriv om de 3 reflekser (biceps, brachioradialis og triceps) er normale,, eller ophævede. Er der manglende eller svage senereflekser, kan de genundersøges efter reinforcering. Ved reinforcering forstås, at man lader patienten spænde nogle muskler mhp. at øge senerefleksbuens eksacerbilitet og dermed senerefleksens styrke (s. 83 Klinisk Neurologi & Neurokirurgi) d. Vurdering af kraftnedsættelse. Man bruger skala: 0. Totalt ophævet voluntær muskelkontraktion 1. Synlig voluntær muskelkontraktion, men ingen bevægelse af led 2. Voluntær bevægelse af led, når tyngdens indflydelse elimineres 3. Voluntær fuld bevægelse af led mod tyngden 4. Kraftnedsættelse (ca. 50 %), bevægelse mod nogen modstand mulig 4+. Kraftnedsættelse (ca. 25 %), bevægelse mod betydelig modstand mulig 5. Normal kraft (s i lærebogen Klinisk neurologi og neurokirurgi) e. Beskriv koordinationen: Dysdiadokokinese af højre arm (diadokokinase = hurtige alternerende bevægelser) f.eks. patienten skal hurtigt som muligt skiftevis sætte 2, 3, 4, 5, 5, 4 osv. finger på tommelfingeren eller skiftevis sætte håndfladen og håndryggen mod underlaget; underekstremiteterne undersøges ved at lade patienten slå forfoden rytmisk i gulvet; tungediadokokinesen undersøges ved lade patienten bevæge tungen hurtigt fra side til side, abnormt langsom diadokokinase tyder på en affektion af det sensomotoriske system til det pågældende ekstremitet; langsom diadokokinese ses ved parkinsonisme, mens dekomponerede grove bevægelser typer på cerebellar affektion. Finger-næse-test (FN), finger-næsen-finger-test (FNF). Forbipegning af højre pegefinger ved FN-forsøg med lukkede øjne osv (bedres funktionen med åbne øjne, er det tegn på forstyrrelse i proprioceptivsans, såkaldt sensorisk ataksi). Er funktionen lige dårlig med åbne og lukkede øjne, er det tegn på forstyrrelse i cerebellum, såkaldt cerebellar ataksi). En konstant pegning forbi næsen til et bestemt punkt f.eks. venstre øje tyder mere på en psykisk end på en organisk lidelse. Strakt arm test. Deviation af arm(e) beskrives. Der kan ses deviation af armen opefter og udefter (proprioception affektion), komme for højt op i forhold til den raske arm (cerebellar affektion) og tendens til nedaddeviation af armen og pronation (supranukleær parese) Ved Stewart-Holmes prøve trykkes let ned på patientens udstrakte arme; en stor udsving end normalt som følge af hypotoni og manglende koordination af antagonisternes innervation (proprioception affektion), mindre udsving og tendens til at blive stående i den nye hvilestilling (cerebellar affektion) f. Bevægelsesforstyrrelser: hypokinesi (akinesi, bradykinesi), hyperkinesi (chorea, atetose, dystoni, hemiballisme), tics, tremor 15. Truncus: 14
15 a. Beskriv følesansen for berøring og stik svarende til dermatomer på forfladen af truncus. Der anvendes de samme tillægsord som anført under OE b. Beskriv om abdominalreflekserne kan fremkaldes. Hvis det er tilfældet beskriv om de er normale eller afsvækkede svarende til de 4 kvadranter c. Abnorm trunkal instabilitet kan forekomme ved diffuse cerebrale påvirkninger med demens, hvor patienterne har tilbøjelighed til at læne sig bagud, og dels ved midtcerebellar læsioner, hvor patienterne har trunkal ataksi. 16. Columna thoracalis: a. Beskriv kyfosen som: Normal,, eller ophævet b. Hvis scoliose foreligger beskrives dette og om denne er dextro- eller sinistrokonveks evt. blandet c. Beskriv om der er perkussionsømhed af processus spinosi d. Beskriv udfaldet af evt. palpationsømhed af paravertebrale muskler: ingen, let, moderat eller svær ømhed 17. Columna lumbalis: a. Beskriv lordosen som: Normal,, eller ophævet b. Hvis scoliose foreligger beskrives dette og om denne er dextro- og sinistrokonveks evt. blandet c. Beskriv bevægelighed flektion, ekstension, sidebøjning som normal, eller. Ved eller bevægelighed angives med tillægsord graden af abnorm bevægelighed: f.eks. let, moderat, svær, ophævet. Ved beskrivelse af flektion angives om den normale kyfosering er til stede, eller ophævede og finger-gulv afstand, angivet i cm eller grovere som over, overfor eller under knæhøjde d. Beskriv om der er perkussionsømhed af processus spinosi e. Beskriv udfaldet af evt. palpationsømhed af paravertebrale og gluteale muskler: ingen, let, moderat eller svær ømhed 18. Underekstremiteter: a. Beskrives ligesom ved overekstremiteter 1. N. femoralis sjælden affektion, ses efter kirurgisk indgreb i lysken f.eks. herniotomi, karkirurgi. Manglende kræekstension, sensibilitetsforstyrrelse for- og medialside af knæ. Ingen patellarrefleks 2. N. obturatorius ved traumer, bækkenfrakturer og kompression i canalis obturatorius. Smerter, paræstesier og føleudfald på lårets medialside samt kraft af lårets adduktorer 3. N. cutaneus femoris lateralis kan afklemmes under ligamentum inguinale. Brændende ubehagelig fornemmelse nedadtil på lateralsiden af låret ved berøringen. Sensibilitet. 4. N. ischiadicus ved direkte traumer, bækkenfrakturer, dislokation af hofteleddet. Lammelse af alle muskler distalt for knæet samt ved en høj læsion også lammelse af knæets fleksorer. Instabilitet af foden, gangforstyrrelser og sensoriske udfald på lateralog dorsalsiden af skinnebenet og foden. 15
16 5. N. peronæus ved tryk fra en gipsbandage. Dorsalfleksionsparese i fodleddet (dropfod), lammelse af fodens eversion og sensoriske udfaldssymptomer lateralt på skinneben, fodryg og tæer. Ingen hælgang. Ingen medial haserefleks 6. N. tibialis lammelse af lægmuskulaturen og fodsålens små muskler samt sensibilitet på læggen og i plantar pedis. Ingen plantarfleksion i ankelled. Ingen tågang. Ingen akillessenerefleks. b. Plantarrefleksen beskrives som: normal, no-respons type, Babinskis tåfænomen (udtryk for supranukleær læsion) eller kan ikke vurderes pga. kraftig afværgen. Den undersøges med en stump genstand at stryge bagfra og fremad lateralt i planta pedis og hen over den forreste del af fodbalden mod storetåen grundled. Det normale respons, en krumning af alle tæerne, fremkaldes lettest ved at stryge lateralt i planta. Babinskis tåfænomen består af en langsom dorsalfleksion af stortåen i grundleddet og en samtidig spredning af de øvrige tæer. Ordet ekstensiv anvendes ved en abnorm refleks med ekstension af storetå uden spredning af de øvrige tæer. Hvis patienten er meget kilden, kan der i stedet for stimuleres med træpindden bag den laterale malleol og frem på lateralsiden af fodranden til lilletåen (Chaddocks refleks) eller med knoerne eller fingrene føres ned langs forsiden af tibia (Oppenheims refleks). Der kan også ses udvidet refleksogen zone, hvor senereflekserne ikke blot kan fremkaldes ved slag mod muskelsenen, men også ved slag på periost i nærheden af senetilhæftningen, f.eks. for patellarrefleksen ved slag langs tibias forkant. c. Klonus er en række muskelkontraktioner, som fremkaldes ved et pludseligt (manuelt) vedvarende træk på pågældende muskel og sene. Eventuelt vedvarer klonus lige så længe som stimulus. Klonus ses hyppigst som fodklonus (Akillessenen) eller patellarklonus ved tilstande med livlige senereflekser. Hyperrefleksi, udvidet refleksogene zone og klonus ses ved supranukleære læsioner. d. Koordinationstest (knæ-hæl-test, tå-finger-test). Samme princip og teori som ved FN-test Sensoriske symptomer Sensoriske symptomer lokaliseret til en arm med momentan indtræden og som forsvinder i løbet af minutter eller timer transtorisk cerebralt iskæmisk attak Udviklingen af de sensoriske symptomer over 1-2 min et fokalt epileptisk anfald Breder symptomerne sig i løbet af 4-20 min migræne med aurasymptomer Ved symptomudvikling over timer eller et par dage et attak af multipel sklerose Endnu langsommere symptomudvikling over uger eller måneder tumor 19. Exploratio rectalis: a. Beskriv analsfinkterkraft og -tonus, sensibilitet for berøring og stik i ridebukseområdet og anoanalrefleks (normal, eller ophævet). Ano-kutan refleksen (S 3 -S 5 ) fremkaldes ved at stimulere huden omkring anus og perineum med en stump genstand (træpind). Refleksen som normalt altid er til stede, består i en kontraktion af sphincter ani, som kan ses, og som kan palperes ved samtidig rektaleksploration 16
17 20. Rombergs prøve: a. Undersøgelse af balancen uden synets hjælp. For at opretholde ligevægten i stående stilling kræves normalt impulser fra 2 af 3 sensoriske systemer: synssans, vestibulær sans og stillingssans (proprioceptiv sans). Mistes balancen ved lukkede øjne, er der en defekt i en af de to andre sensoriske funktioner. Patienten står med samlede ben i ½-1 min, og herefter med lukkede øjne. Beskrives som positiv (udtalt svajen eller faldtendens) som tegn på forstyrrelse i ligevægts- eller stillingssansen, eller som negativ. Kan patienten ikke stå sikkert med samlede ben og åbne øjne, kan undersøgelsen gentages med let spredte ben, men står han fortsat usikkert, må prøven opgives Gang med åbne og lukkede øjne kan betragtes som en udvidelse af Rombergs prøve 21. Gang: a. Her beskrives almindelig gang med særlig henblik på medsving af arme, skridtlængde, afstand mellem fødder, vendinger, hæl- og tågang, liniegang og evt. blindgang. Akinesi viser sig blandt andet ved manglende medsving af underarmene under gang. Manglende medsving ses ved mange sygdomme f.eks. Parkinson sygdom. Herefter beskrives: 6. Generel objektiv undersøgelse: Her beskrives objektive fund, som ikke henhører under det neurologiske f.eks. beskrives under øjne evt. tegn til infektion eller icterus, mens pupilforhold og øjenbevægelser skal beskrives under kranienerver. Under ekstremiteter beskrives f.eks. arteriepulse og ødemer, men f.eks. ikke kraftforhold. Der afsluttes med: 7. Resume: Begynd altid med alder og køn f.eks. 41-årig kvinde.... Fortsæt med tidligere af relevans for aktuelle, angivelse af symptomdebut (tidspunkt, omstændigheder, symptomer), symptomudvikling, undersøgelse, behandling, symptomer på tidspunktet for jr. skrivning, og aktuelle positive objektive fund. 8. Konklusion: Anfør forslag til sygdommens lokalisation i nervesystemet efterfulgt af diagnostiske forslag f.eks.: Der foreligger tegn til påvirkning (affektion) af cervicale medulla spinalis pga. neoplasme (tumor), median prolaps eller stenose. Anfør forslag til undersøgelsesprogram: Foreslår MR-skanning af columna cervicalis evt. suppleret med neurofysiologiske undersøgelse. 17
18 MINIMAL MENTAL STATE EXAMINATION (MMSE) MMSE er et kort screeningsinstrument for demens, er ikke eller sjældent et velegnet grundlag for vurderingen ved andre sygdomme og hos yngre personer. 1. Tid: år, årstid, dato, ugedag, måned Score 5 2. Sted: land, landsdel, by, hospital, etage Score 5 3. Registrering: Nævn 3 genstande, f.eks. æble, bord og kat. Tal langsomt (1 sek pr. ord). Umiddelbart efter bedes patienten gentage ordene. Et point for hver korrekt svar. Gentag ordene, indtil patienten lærer alle 3. Score 3 Skriv antallet af forsøg (tælles ikke med i points) 4. Opmærksomhed/koncentration: Bed patienten trække 7 fra 100, og fortsætte med at trække 7 fra resultatet (stop efter 5 subtraktioner). Et point for hvert korrekt svar. Score 5 Alternativ: Stav ordet SPAND bagfra 5. Genkaldelse: Spørg efter de 3 genstande som blev nævnt i Prøve 3: Et point for hver korrekt Score 3 svar 6. Benævnelse: Fremvis en blyant og et ur og bed patienten benævne genstandene Score 2 7. Gentagelse: Bed patienten gentage sætningen: Ingen over, under eller ved siden af Score 1 8. Sprogforståelse: Bed patienten følge en ordre på 3 trin: Tag papiret i højre hånd, fold det på Score 3 midten og læg det på gulvet. 9. Læsning: Bed patienten læse og adlyde sætningen: Luk øjnene (kun point, hvis patienten Score 1 lukker øjnene) 10. Skrivning: Bed patienten skrive en sætning efter eget valg (der gives kun point, hvis den Score 1 indeholder substantiv og verbum) 11. Visuokonstruktion: Bed patienten eftergøre tegning af 2 overlappende femkanter Score 1 Score Score 30 NEUROKEMISKE, BILLEDDANNENDE OG NEUROFYSIOLOGISKE UNDERSØGELSER LUMBALPUNKTUR Følgende kan undersøges i cerebrospinalvæsken (CSV): Inflammation Infektion bakterier, svampe, virus, borrelia og syfilitiske seroreaktioner Tumorceller Antistoffer Biomarkører Oligoklonale bånd Subarachnoidalblødning (SAH) Måling af intrakranielt tryk (ICP) 18
19 Den udtages: Lumbalt (4. eller 5. lumbale intervertebralrum) Suboccipitalt sjældent Ventrikelpunktur sjældent CSV undersøges for celler, protein og glukose. BILLEDDANNENDE UNDERSØGELSER CT-scanning ved mistanke om blødning, infarkt, tumor, inflammatoriske eller degenerative sygdomme MR-scanning ved mistanke om blødning, infarkt, tumor, inflammatoriske eller degenerative sygdomme Cerebral angiografi visualiserer de ekstrakranielle og intrakranielle kar til hjernen. Indikationer: aneurismer, arteriovenøse malformationer, sinustrombose, påvisning af arteritis samt præoperativ udredning af intrakranielle tumorer eller før carotisendarterektomi Røntgenundersøgelse af kraniet ved mistanke om fraktur ved akutte hovedtraumer, kraniedeformiteter, myelomatose, sinuitis, kraniemetastaser og Pagets sygdom Røntgenundersøgelse af columna ved mistanke om processer i columna, i medulla spinalis eller omkring nerverødderne. Der tages altid side- og forfrabilleder, og røntgen af columna cervicalis suppleres ofte med skråprojektioner til fremstilling af foramina intervertebralia. I columna lumbalis tages skråprojektioner ved mistanke om spondylolyse. Der ses efter deformiteter, afkalkning, forkalkninger, abnorme knoglestrukturer, forandringer i foramina intervertebralia, spondylolyse, afsmalnede intervertebralrum, udviskede buerødder eller afstand mellem buerødderne og efter frakturlinier Spinal CT-scanning ved rumopfyldende processer samt cervikal og lumbal diskusprolaps Spinal MR-scanning giver gode oplysninger om det intraspinale rum og om medullas struktur. Ved alle former for sygdomme, der afficerer medulla spinalis eller cauda equina Myelografi og radikulografi visualiserer det spinale subarachnoidalrum, medulla og nerverødderne. Kan påvise evt. impressioner i kontrastsøjlen, herunder fyldningsdefekter som ved diskusprolaps eller totalt stop af kontrastens passage som ved medullær kompression. Ultralydsundersøgelse her visualiseres halsens og de større intrakranielle arterier KLINISK NEUROFYSIOLOGI Undersøgelser af CNS: Elektroencephalografi (EEG) registrering af den kontinuerte spontane elektriske aktivitet fra cortex gennem overflade eller subkutane nåleelektroder placeret på skalpen efter et internationalt vedtaget mønster. Hovedindikationer: Anfaldsfænomener Bevidsthedsforstyrrelser Søvnforstyrrelser Neuroinfektioner Neurodegenerative sygdomme 19
20 Symptomatisk epilepsi ses som potentialesvingninger med amplitude og spids form (såkaldte spikes eller sharp-waves) Peroperativ behandling Hjernedød dokumenterer manglende kortikal elektriske aktivitet Undersøgelsen varer ca min. Hjernens elektriske aktivitet i hvile er præget af rytmiske potentialeændringer evt. styret af pacemaker i thalamus. Fortolkningen af EEG omfatter en beskrivelse af denne rytmiske baggrundsaktivitet og tilstedeværelse af abnorme potentiale former under hvile og aktivitet. Aktiviteten klassificeres som: β-aktivitet (14-30 Hz) α-aktivitet (8-13 Hz) hos normal vågn patient med lukkede øjne. Ved spændthed og ved øjenåbning ses reduktion af α-aktiviteten pga. desynkronisering af nerveimpulserne. Ɵ-aktivitet (3,5-7,5 Hz) under døs og søvn. Patologisk hos vågne voksne patienter. δ-aktivitet (< 3,5 Hz) dyb søvn Under perioder med REM-søvn registreres irregulære α- og Ɵ-aktivitet samt udtalt muskelhypotoni. Videomonitorering kan anvendes ved uklassificerbar epilepsi. Video-EEG kan foretages over længere perioder fra timer til flere dage under indlæggelse i specielle epilepsy monitoring units. Elektrokortikografi foretages mhp. kortlægning af hjerneområder i forbindelse med epilepsikirurgi. Kvantitativt EEG (qeeg) er en stærkt komprimeret grafisk præsentation af en spektralanalyse af EEGsignalet, som anvendes til at få overblik over flere timers EEG-optagelse. Den kan afsløre tilbagevendende epileptiske anfald eller truende regional iskæmi. Brain mapping: specifikke potentialeændringer fremstilles med farvekoder i et forenklet anatomisk hjerneatlas Polysomnografi: EEG kombineres med kontinuert registrering af puls, O 2 -saturation, øjenbevægelser, kæbemuskeltonus og respirationsbevægelser. Forstyrret baggrundsaktivitet: frekvens af baggrundsaktiviteten ses ved encephalopati (diffus) (f.eks. iskæmisk eller metabolisk sygdom) eller degenerativ hjernesygdom (f.eks. Alzheimers demens). Evokerede potentialer benyttes til at undersøge afferente, sensoriske baner (sensoriske evoked potentials) og efferente, motoriske baner (motoriske evoked potentials). Hovedformålet er at vurdere ledningen i CNSledningsbaner ved lidelser, som især afficerer den hvide substans. Sensoriske evoked potentials registreres dels fra hjernen (cerebrale evoked potentials) og for nogen vedkommende også fra medulla spinalis. De strukturer, som undersøges i diagnostisk øjemed, er følgende: Visual evoked potentials, VEP: Signalet registreres gennem overfladeelektroder placeret på skalpen, f.eks. over occipital-regionen. Øjet stimuleres med lysglimt og der fremkaldes aktivitet i retinas 20
21 optiske receptorer som transmitteres gennem n. opticus og synsbanerne til occipitallappen. Ledningstiden fra stimulus til responsets ankomst (latensen) måles for de to øjne hver for sig og undersøgelsen giver oplysninger om patofysiologiske forhold i nn. optici (særlig demyelinering f.eks. multipel sklerose). Amplituden måles også, som kan være reduceret ved f.eks. fibertab pga. kompression. Kan kombineres med elektroretinografi (ERG) (registrering af depolarisering i retinale lag ved lysstimulation), hvor man kan skelne mellem okulært eller neuralt betinget synsnedsættelse. Brainstem auditory evoked potentials, BAEP: det indre øre stimuleres med klik-stimulation mens det modsatte øre maskeres med hvid støj. Elektroderne placeres svarende til vertex og processus mastoideus. Ledningen går igennem n. cochlearis og nucleus cochlearis, og derefter gennem forskellige kerner og ledningssystemer i hjernestammen (nucleus olivarius superior, lemniscus lateralis mesencephalon og øvre pons, omkring corpus geniculatum medialis). Herved angives ledningstiden. Somatosensory evoked potentials, SSEP: n. medianus ved håndleddet eller n. tibialis ved malleolus medialis og potentialerne registreres gennem elektroderne placeret over skalpen svarende til den sensoriske cortex: herud over registreres potentialerne over perifere nerver og medulla spinalis. Den elektriske aktivitet ledes først gennem perifere nerver før den når medulla spinalis, derefter langs bagstrengene til hjernestammen, gennem lemniscus medialis til thalamus, og derfra til den primære sensoriske cortex. Disse omfatter berøring, vibrationssans, stillingssans, hvorimod smertesansen som ledes gennem de spinothalamiske baner ikke belyses. Afledning perifert og centralt giver mulighed for at adskille patofysiologiske forstyrrelser i det perifere og det centrale nervesystem. F.eks. vil en forlænget latens kunne lokaliseres til CNS ved multipel sklerose eller til den perifere nerve ved polyneuropati. Motoriske evoked potentials, MEP: motoriske celler i den præcentrale gyrus stimuleres ved en kraftig magnetisk puls, hvorved en strøm induceres i cortex. Aktiviteten ledes gennem de kortikospinale baner til de motoriske forhornsceller i medulla spinalis og herfra gennem de motoriske fibre til tværstribet muskulatur i over- og underekstremiteterne. Medulla spinalis stimuleres cervikalt og lumbalt mhp. at adskille patofysiologiske forstyrrelser i CNS og det perifere nervesystem. Latensen til det fremkaldte motoriske svar er udtryk for ledning gennem såvel centrale som perifere nervefibre (myelopati, perifere neuropati, amyotrofisk lateralsklerose (ALS)). Elektromyografi (EMG) registrerer den elektriske aktivitet fra tværstribet muskulatur mhp. at vurdere om en perifert betinget kraftnedsættelse skyldes forstyrrelser i α-motorneuronet, den motoriske nervefibre (neurogen affektion) eller i muskelcellen selv (myopati). Spontanaktivitet Fibrillationsaktivitet 21
22 - Spontane udladninger fra enkelte muskelfibre (denervering). Ved denervering mister muskelfibre i den motoriske enhed nerveforbindelse. Efterfølgende kollateral reinnervation. Ved muskelsygdom (myopati) degenerer den enkelte muskelfiber (celle) Fascikulationer - Spontane udladninger i grupper af muskelfibre. Ses gennem huden men uden bevægelser over led. Disse forekommer ved polyneuropati, mononeuropati, myositis, ved motorneuron sygdomme, ALS EMG benyttes også til registrering af tremor, ved forskellige spasmer og ved dystoni. Ved neurogen affektion ses i forbindelse med henfald af motoriske nervefibre kollateral reinnervation af de denerverede muskelfibre fra intakte motoriske nervefibre. De overlevede motoriske enheder innerverer herefter et antal muskelfibre, hvilket medfører amplitude, varighed og kompleksitet af de motoriske enhedspotentialer. Disse ændringer er udtryk for kronisk partiel denervering med tegn på reinnervation, ses i varierende grad ved forskellige typer af kroniske neuropatier og er specielt udtalte ved motorneuron sygdomme (ALS). Ved myopati rammes de enkelte muskelfibre i den motoriske enhed med degeneration (f.eks. ved muskeldystrofi eller myositis) eller funktionsudfald (f.eks. metaboliske myopatier som ved tyreotoksikose). Dette medfører at størrelsen af den motoriske enhed reduceres, hvorimod antallet af motoriske enheder, i alle tilfælde i det tidlige forløb, forbliver normalt. Det motoriske enhedspotentiales amplitude og varighed reduceres ved myopati. Nerveledningsundersøgelser (neuronografi) der er følgende formål: Vurdere om patienten har en lidelse i perifere nerver Vurdere aksoners evne til at lede udbredningen (propagering) af aktionspotentialer Lokalisere nervelidelsen - Fokal nerveskade (kompression f.eks. karpaltunnelsyndrom, traumatisk) - Udbredt nerveskade (polyneuropati) Bestemme arten af nervelidelsen - Aksonal skade omfatter aksonal degeneration, hvor nervefiberen inklusive akson og myelin undergår degeneration 22
23 - Demyelinerende skade myelinet nedbrydes enten svarende til hele internodallængden (segmental demyelinisring) eller umiddelbart omkring den Ravierske knude (paranodaldemyelinisering) SYMPTOMER OG KLINISKE FUND VED FOKALE LÆSIONER I NERVESYSTEMET FRONTALLAPPER Læsion i det primære motoriske område (gyrus præcentralis) og de motoriske associationsområder eller af banerne modsidig supranukleær parese af ekstremiteterne (hemiplegi) og af den nedre ansigtshalvdel (centralis facialisparese) Læsion af den forreste del af sprogcentreret i den sprogdominante hemisfære (venstre) dvs. foran ansigtets og håndens kortikale innervationområde afasi af ikke-flydende karakter (læsion i Broca område) Affektion af den motoriske associationscortex besvær med planlægningen af bevægelser, apraksi Læsion af det frontale center for de konjugerende horisontale øjenbevægelser blikparese væk fra læsionens side og blikdeviation mod læsionen Læsion af det dyb lokaliseret primære center for styring af vandladningen urininkontinens Læsioner i det præfrontale område neuropsykologiske symptomer: defekter i styring og kontrol og abstraktionssvækkelse, kognitive udfaldssymptomer (demens = læsion i den hvide substans) Ved dorsolaterale præfrontale læsioner er involveret i planlægning, initiering og regulering af adfærden og dens fleksible tilpasning til ydre og indre omstændigheder. Der ses defekter i planlægning, selektiv opmærksomhed, kognitiv fleksibilitet, dømmekraft, hæmning af adfærd med brud på sociale regler, metaforer, ordsprog og underforståethed i verbale ytringer og vittigheder. Orbitofrontale læsioner forstyrrelser i personlighed og social adfærd. Ændringer er tab af empati (evnen til at indleve sig i og tage hensyn til andres tanker og følelser), tab af hæmninger (at gøre og sige ting, som er socialt uacceptable), ændringer i spise-præferencer (f.eks. hang til søde sager) og driftsliv Læsioner i medial præfrontal cortex omfatter både gyrus cingularis anterior og medial præfrontal cortex. Der ses apati (mangel på motivation, drivkraft og engagement), spontanitet, akinetisk mutisme (patienten er stum og ubevægelig bortset fra følgebevægelser med øjnene), perseveration og stimulusbunden adfærd. Desuden defekter i selvforståelse (evnen til at skelne selvet fra andet og til at erkende og genkende egenskaber og præferencer), mentalisering (evnen til at forstå andres tanker og følelser, mangel på empati og forståelse for sociale emotioner som misundelse og skadefryd). Svært ved at anvende ironi, sarkasme og humor. Bilaterale præfrontale læsioner griberefleks og andre primitive reflekser pga. manglende kortikal hæmning PARIETALLAPPER Læsion i gyrus postcentralis eller af ledningsbanerne modsidige bortfald af følesansen, specielt stillingsog berøringssans Læsion i de sensoriske associationsområder bortfald af den rumlige perception af proprioceptive stimuli, specielt af stereognose (svigtende identifikation af genstande ved hjælp af følesansen) og ciffersans (evnen 23
24 til at genkende tal uden synets hjælp, som med en stump genstand skrives på fingerpulpa, i håndfladen, på fodryggen eller andetsteds på huden). Agnosi svigtende evne til at genkende og identificere komplekse stimuli. Defekt af de spatiale orienteringsfunktioner medfører rum-retningsforstyrrelser, højre/venstre konfusion, manglende orienteringsevne (kan patienten finde rundt i rummet?), neglekt (højre side) Læsion af den dominante hemisfære (venstre) af gyrus supramarginalis og gyrus angularis flydende afatiske forstyrrelser (læsion i Wernicke området) Læsion i synsbanerne kontralateral nedre homonym kvadrantanopsi Irritativ proces i parietallappen fokale sensoriske epileptiske anfald OCCIPITALLAPPER Læsion af den visuelle cortex kontralateral homonym hemianopsi Læsion af visuelle associationsområder og af banerne fra visuelle associationsområder visuelle agnostiske forstyrrelser og sjældent aleksi uden agrafi Læsion af begge occipitallapper (basilaristrombose) kortikal blindhed (forbigående eller ende med synsfeltdefekt) Læsion af det occipitale center for konjugerede horisontale øjenbevægelser kompromitteret optokinetisk nystagmus TEMPORALLAPPER Læsion opad- og bagtil i den sprogdominante hemifæres temporallap flydende afatiske forstyrrelser (læsion i Wernicke området) Læsion i den nedre del af radiatio optica i temporallappens dybde kontralateral øvre kvadrantanopsi Læsion i hippocampus bilateralt svære hukommelsesforstyrrelser (amnestisk syndrom) Højresidig læsion auditiv agnosi med manglende evne til at genkende akustiske stimuli Bilateral kortikal læsion kortikal døvhed CAPSULA INTERNA Gennem capsula interna løber banerne fra eller til den motoriske, den sensoriske og den visuelle cortex. Ensidig læsion af capsula interna supranukleære udfald: hemiparese, massivt hemisensibilitetsudfald og hemianopsi, med normalt bevidsthedsniveau og bevarede kognitive funktioner. Bilateral læsion af capsula interna ud over supranukleære udfald, affektion af de motoriske baner bilateralt innerverede kerner i hjernestammen f.eks. spastisk parese af muskulaturen i larynx og pharynx med spastisk dysartri og synkebesvær. Ledsagende emotionel labilitet med umotiveret gråd og latter (uvis om det skyldes læsion i banerne til det limbiske system eller manglende kortikal hæmning) DE BASALE GANGLIER En samlet betegnelse for: Nucleus caudatus Nucleus lentiformis putamen og globus pallidus 24
25 Amygdala Sammen med nucleus subthalamicus, substantia nigra og nucleus ruber udgør de det ekstrapyramidale system. Deres funktion er styring af det motoriske program med integrering/samordning af postural og dynamisk aktivitet. En læsion eller sygdom i de basale ganglier hypokinesi, rigiditet, tremor (Parkinson sygdom) eller hyperkinesi (Huntingtons chorea) DIENCEPHALON Læsion i thalamus modsidigt tab af alle sensoriske modaliteter. Parietal læsion medfører et syndrom med modsidige smerter, såkaldte thalamiske smerter ( sensorisk tærskel) Læsion i hypothalamus neuroendokrinologiske forstyrrelser (diabetes insipidus, søvnforstyrrelser (ofte hypersomni), emotionelle forandringer, ændringer i temperaturregulationen samt affektion af det autonome nervesystem med ipsilateralt Horners syndrom (miosis, ptose, svedproduktion og evt. en enophtalmus, læsion findes hvor som helst mellem hypothalamus til hjernestammen, den øverste thorakale medulla og videre gennem grænsestrengen) og vasomotoriske forstyrrelser. Læsion af chiasma opticum f.eks. hypofysetumor, medfører visus og bitemporal hemianopsi Læsion af corpus geniculatum laterale kontralateral homonym hemianopsi LIMBISKE SYSTEM Det limbiske system består af: Gyrus cinguli i frontallappen Hippocampus i temporallappen Amygdala i temporallappen Strukturer i hypothalamus og diencephalon Læsion medfører defekt i emotionelle reaktioner som flugt- eller angstreaktion og aggression, hukommelsesfunktioner og overordnede autonome funktioner. CEREBELLUM Cerebellum fungerer som et slags servostyringsorgan, der sikrer den motoriske koordination ved et kontinuerligt samspil mellem proprioceptive impulser og motoriske aktivitet. Læsionen i den ene cerebellar hemisfære ipsilateral ataksi, tremor og hypotoni Læsion i vermis eller nodulus gangataksi og trunkal ataksi uden væsentlig ekstremitetsataksi f.eks. ved alkoholisk cerebellar degeneration Læsion i flocculo-nodularis eller banerne mellem denne og de vestibulære kerner nystagmus (varierer med blikretningen) HJERNESTAMMEN Hjernestammen udgøres af: Mesencephalon: 25
26 Læsion bagtil bevidsthedstab Læsion af de lange ledningsbaner kontralaterale bortfald fra ekstremiteter, truncus og ansigt Læsion af fascikulus longitudinalis medialis internukleær oftalmoplegi Læsion af de dento-rubrale baner krydsende midtlinjen under nucleus ruber ataksi og terminal crescendo ataksi Læsion af trochleariskernen modsidig parese Læsion af oculomotoriuskernen ipsilateral parese Læsion af colliculus superior kompromitterede konjugerede vertikale øjenbevægelser med blikparese opad og sjældnere nedad (Parinauds syndrom). Ses ved pinealom eller hydrocephalus med akvadukt-stenose Udbredt læsion konvergensinsufficiens og evt. lysstive pupiller Pons: Pontine læsioner samsidigt udfald af kranienervefunktioner og modsidigt udfald af ekstremitetsfunktioner såkaldt krydsede udfald Medialt øvre pontint syndrom bevidsthedstab (posterior). Samsidige cerebellar ataksi, internukleær oftalmoplegi og ganemyoklonus. Modsidige parese af ekstremiteter og ansigt og afficeret vibrations- og stillingssans Lateralt øvre pontint syndrom bevidsthedstab (posterior), svimmelhed, kvalme og opkastning. Samsidige cerebellar ataksi, fald mod læsionens side, nystagmus, blikparese mod læsionens side eller skew deviation og Horners syndrom. Modsidige afficeret smerte- og termosans på krop, ekstremiteter og i ansigt, og afficeret vibrations- og stillingssans Medialt midtpontint syndrom bevidsthedstab (posterior). Samsidige cerebellar ataksi og internukleær oftalmoplegi. Modsidige parese af ekstremiteter og ansigt og afficeret vibrations- og stillingssans Lateralt midtpontint syndrom svimmelhed, kvalme og opkastning. Samsidige cerebellar ataksi, paralyse af tyggemuskler samt ophævet føle- og smertesans i ansigtet. Modsidige afficeret smerte- og termosans på krop, ekstremiteter og i ansigtet Medialt nedre pontint syndrom samsidige blikparese mod læsionens side, evt. blikdeviation væk fra læsionens side, diplopi ved blik mod læionens side (abducensparese), perifer facialisparese, nystagmus og cerebellar ataksi. Modsidige parese af ekstremiteter, evt. nedre ansigtshalvdel og afficeret vibrations- og stillingssans Lateralt nedre pontint syndrom svimmelhed, kvalme og opkastning. Samsidige perifer facialisparese, blikparese mod læsionens side, evt. blikdeviation væk fra læsionens side, nystagmus, døvhed og tinnitus, ukarakteristisk dobbeltsyn, cerebellar ataksi, samt smerte- og termosans i ansigt. Modsidige afficeret smerte- og termosans på krop og ekstremiteter Medulla oblongata: Medialt medulla oblongata syndrom samsidige parese af tungen og atrofi. Modsidige parese af ekstremiteter samt affektion af vibrations-, stillings- og 2-punktsdiskriminationssans Lateralt medulla oblongata syndrom (Wallenbergs syndrom) svimmelhed, kvalme, opkastning og hikke. Samsidige affektion af smertesans i ansigtet, evt. fornemmelse af smerter, ophævet smag, nystagmus, 26
27 Horners syndrom, dysfagi, dysartri, ganespejlsparese, svælgrefleks, afficeret vibrations- og stillingssans på ekstremiteter, cerebellar ataksi med fald mod læsionens side og ukarakteristisk dobbeltsyn. Modsidige afficeret smerte- og termosans på krop, ekstremiteter, evt. i ansigtet SPINALKANALEN OG RØDDERNE Symptomerne fra de lange ledningsbaner (motoriske descenderende baner, banerne til blæren, ascenderende baner i bagstrengene samt de spinocerebellare baner og tractus spinothalamicus): Supranukleære pareser, kompromitteret vibrations-, stillings- og 2-punktsdiskriminationssans, kompromitteret termo- og smertesans samt supranukleær blæreparese Læsion højt i medulla cervicalis bortfald fra de lange ledningsbaner til og fra over- og underekstremiteterne (tetraparese) samt supranukleære blæresymptomer Læsion lavt i medulla cervicalis symptomer fra overekstremiteterne og bortfald fra de lange ledningsbaner til og fra underekstremiteterne samt blæresymptomer Medulla thoracalis påvirkning af et eller flere af de thorakale medullære segmenter med bortfald af de lange ledningsbaner til og fra underekstremiteterne (paraparese), af bugmuskulaturen og med supranukleære blæresymptomer. Medulla lumbalis segmentale udfaldssymptomer fra underekstremiteterne (paraparese) og supranukleære blæreforstyrrelser Conus medullaris nukleære blæresymptomer og paraparese. Der er vandladningsforstyrrelser, potensforstyrrelser og evt. sensibilitetsforstyrrelser anogenitalt ved langsom symptomudvikling. Halvsidig medullær læsion (Brown-Séquards syndrom) samsidig supranukleær parese, afficeret vibrationssans, stillingssans og 2-punktsdiskrimination samt modsidig afficeret smerte- og termosans Anterior medullære læsion (et arteria spinalis anterior syndrom) tab af smerte- og termosans og pareser, men bevaret vibrations- og stillingssans Posterior medullære læsion svære brændende smerter og paræstesier, afficeret vibrations- og stillingssans, men kun minimale motoriske bortfald og bevaret sensibilitet for smerte og temperatur Centralt placeret medullære læsion affektion af smerte- og termobanerne, når de krydser i commissura anterior og dermed et kommissuralt syndrom med lokal affektion af smerte- og termosans. Central cord læsion lammelser i overekstremiteterne og normal eller næsten normal motorik funktion i underekstremiteterne 27
28 Cauda equina syndrom infranukleære sfinktersymptomer (blære og tarm) (slap sphincter ani, manglende ano-kutan refleks samt infranukleær blæreparese med urinretention), potensforstyrrelser og udfaldsymptomer fra underekstremiteterne (affektion af fodleddenes plantafleksion) Polyneuropati slappe pareser distalt på ekstremiteterne Myopati slappe pareser proximalt på ekstremiteterne NEUROPSYKOLOGISKE DYSFUNKTIONER HEMISFÆRENSPECIALISERING OG HÅNDDOMINANS Venstre hemisfære er dominant for sprog hos % af de højrehåndede. Hvis patienten udfører diverse aktiviteter med højre hånd f.eks. at skrive, skære med kniv, klippe med en saks, kaste en bold, røre i en kaffekop og slå med en hammer, betragtes patienten som rent højrehåndet med sproget lokaliseret i venstre hemisfære. KLASSIFIKATION AF DE NEUROFYSIOLOGISKE FUNKTIONSFORSTYRRELSER EFTER LOKAISATION Overvejende diffuse hjerneskader demens og delirium Skader i venstre hemisfære forstyrrelser i sprog, verbal hukommelse, retningsbegreber, regnefærdighed og indlærte handlemønstre. Stemning depressiv farvet. Forstyrrelser i det sensoriske og motoriske system ved store læsioner, både kortikalt og subkortikalt. Skader i højre hemisfære spatiale (rumlige) forstyrrelser (perceptuelle såvel som hukommelsesmæssige), svigtende sygdomserkendelse samt lateraliserede opmærksomhedsforstyrrelser (neglekt). Stemning euforisk/ubekymret eller emotionel indifference, manglende forståelse for konsekvenser af tilstanden Skader i de posteriore (postcentrale) regioner affektion af erkendelsen af omverdenen og egen krop (perceptionsforstyrrelser) HUKOMMELSE Korttidshukommelse umiddelbar hukommelse, refererer til hvad man opfatter og fastholder i opmærksomheden på ethvert givet tidspunkt. Denne hukommelse har begrænset lagerkapacitet, og materialet tabes i løbet af sekunder ved forstyrrede mental aktivitet (interferens) Langtidshukommelse: Hukommelse for nylige begivenheder hvad der er indtruffet inden for de seneste minutter, timer og dage Hukommelse for tidligere begivenheder f.eks. inden patienten blev syg Episodisk hukommelse hukommelse for begivenheder med fast plads i tid og rum Semantisk hukommelse facts f.eks. hovedstaden i Frankrig er Paris Deklarativ hukommelse samlebetegnelse for episodisk og semantisk hukommelse Procedural hukommelse ubevidste, automatiserede færdigheder som at tale sit modersmål, at køre på cykel og lignende 28
29 Fremadgribende glemsel (anterograd amnesi) indlæringsdefekt, som forhindrer patienten i at tilegne sig og fastholde begivenheder, der indtræffer efter en skade Posttraumatisk amnesi (PTA) hukommelsestab efter et hovedtraume og angiver tiden fra traumet, indtil patienten atter har sammenhængende erindring Tilbagegribende glemsel (retrograd amnesi) patienten husker ikke begivenheder fra et tidsrum forud for et traume Amnestisk syndrom: Episodisk indlæringsevne og langtidshukommelse selektivt læderet Patienten er ude af stand til at indlære (lagre) nyt materiale (facts, episoder, ordlister, nye ansigter og hændelser), hvorfor aktuelle og nyligt passerede begivenheder ikke erindres (genkaldes). Efter kort afledning ved patienten f.eks. ikke, hvad der lige er hændt, eller hvem der kort tid forinden har besøgt ham, dvs. nylige hukommelser En forholdsvis intakt hukommelse for tidligere begivenheder, dog risiko for tilbagegribende glemsel (måneder til år) Det læsionelle grundlag for det amnestiske syndrom er hippocampus og parahippocampale strukturer i den mesiale del af temporallappen samt et sæt af limbiske strukturer forbundet hermed. Tumorer omkring 3. ventrikel og infarkter anteriort og medialt i thalamus er også relativt hyppige årsager til amnesi. Transitorisk global amnesi: En akut få timer varende amnesi, som patienten kommer sig af som regel uden recidiv og uden andre følger end permanent amnesi for selve episoden. En variant er transitorisk epileptisk amnesi kortere og gentagne anfald med dårlig prognose. AFASI Defineres som en erhvervet sproglig kommunikationsforstyrrelse pga. neurologisk sygdom eller læsion. Dysfagi en hæmmet sproglig udvikling beroende på en medfødt eller tidligt erhvervet hjerneskade. Dysartri en defekt i tale/stemmeapparatet eller dettes innervation. Sprogforstyrrelser ved delirium og psykose er sekundære til forstyrrelser i tænkningen og kaldes ikke afasi. Broca s afasi ikke flydende afasi. Spontantalen maksimal afficeret: sparsom, anstrengt og hæmmet pga. artikulationsbesvær og fonologiske parafasier. Stærk talehastighed. Ordene presses eller stødes frem, og der er umotiverede pauser midt i ord eller sætninger. Forkert sammensætning af stavelserne. Sætninger korte og domineret af substanstiver. Telegramstil. Sprogforståelsen (auditivt og visuelt) relativt intakt. Ved Broca afasi er der som regel samtidig højresidig hemiparese, mest udtalt i OE og ansigt. Ledsages af oralapraksi og ekstremitetsapraksi omfattende de venstresidige ikke-paretiske ekstremiteter. Læsionens placering inferiort i den præcentrale gyrus forklarer de 29
30 associerede neurologisk udfald med højresidig armparese, facialisparese og oral apraksi. Patienten erkender sin sprogforstyrrelse, og han forsøger at korrigere sig selv og kan blive depressiv og frustreret. Wernickes afasi spontalen flydende og velartikuleret, sætninger normal længde eller lange og komplicerede og talehastigheden forceret. Der er en påfaldende mangel på substantiver, følger de almindelige sprogregler, men indeholder erstatninger af enten lyddele af ordene (dale i stedet for tale) eller forvekslinger af hele ord (ske i stedet for gaffel). Neologismer (ny orddannelse ved en kombination af ord- og bogstavparafasier). Desuden pauser og omskrivninger pga. ordmobiliseringsbesvær. Den primære defekt er imidlertid den kompromitterede auditive og visuelle sprogforståelser. Vanskeligheder ved at gentage sætninger og ved stavning. Svigtende sygdomsindsigt eller bagatellisering af de sproglige vanskeligheder. Stemningslejet euforisk eller et paranoidt anstrøg. Ved større læsioner kan der optræde grundlæggende forstyrrelser i tænkningen. Global afasi alle sprogelementer afficerede, oftest i svær grad. Spontantalen mangler. Få stereotype vendinger, gentagelser eller jargon. Forståelsen ophævet eller reduceret til almindelige og konkrete ord som patientens eget navn, dagligdags navneord og simple fraser. Som regel ledsaget af svære neurologiske udfald i form af hemiparese eller -paralyse, sensibilitetsforstyrrelser og hemianopsi. Årsagen oftest store media-infarkter. Anomisk afasi benævnelsesvanskeligheder. Ved læsioner i venstre temporallap. Spontantalen flydende. Ordmobiliseringsbesvær, hyppige pauser, omskrivninger, verbale parafasier. Kun lettere sprogforståelse og evne til at gentage sætninger. Vekslende grader af aleksi og agrafi (manglende evne til at læse, skrive og stave) Årsagen til de ovenstående afasiformer kan være iskæmiske infarkter eller hæmoragier inden for a. cerebri medias forsyningsområde. Fokal skade forårsaget af tumor, traumer, infektion eller en degenerativ proces. Undersøgelse: Spontantale lad patient tale. Hermed vurderes produktivitet, informationsindhold, tempo, sprogmelodi, artikulation og syntaks for at skelne mellem ikke-flydende og flydende afasi Sprogforståelse gøres bedst med spørgsmål, der kan besvares enten ved så simple svar som ja eller nej, eller ved at lade patienten følge opfordringer om at udpege eller manipulere almindelige genstande. Desuden sikre at evt. apraksi ikke forhindrer patienten i at udføre handlinger Gentagelser forståelsesvanskeligheder, hukommelsesspændvidde som ekspressive forstyrrelser. Benævnelse og ordmobilisering vurderes ved at lytte til patientens spontantale. AKALKULI En erhvervet defekt i udførelse af simple regneoperationer. Ofte en defekt forståelse og produktion af talsymboler og usikkerhed ved talbegreberne. Hæmmer mulighed for at foretage indkøb og styre egen økonomi FORSTYRRELSER AF INDLÆRTE HANDLINGER (APRAKSI) 30
31 En erhvervet forstyrrelse af den rumlige og sekventielle organisation af indlærte motoriske handlinger, som ikke skyldes parese, sensibilitetsforstyrrelser, ataksi eller basalganglieforstyrrelser. Ideomotorisk apraksi svært ved at udvælge og udføre en indlært bevægelse i en handling på opfordring, som let kan udføres spontant og i nogle tilfælde også korrekt. Der er en betydeligt dissociation mellem patientens funktion i den kunstige testsituatuation og i hans eget dagligliv, hvor de lettere apraktiske forstyrrelser ikke hæmmer væsentligt. Skyldes næsten altid skader i venstre hemisfære, især parietalt. Hos venstre-håndet er læsionen i højre hemisfære. Ideatorisk apraksi ingen erindring eller forestilling om hvordan en handling eller handlingssekvens udføres. De enkelte bevægelser udføres korrekt, men den logiske rækkefølge er forstyrret. Desuden manglende viden om hvilken handling der er knyttet til en bestemt genstand, og ligeledes hvilket redskab der skal bruges til en bestemt opgave, kaldet begrebmæssig (konceptuel) apraksi. Det antages skyldes en forstyrrelse i semantisk hukommelse. Ses ved omfattende bilaterale læsioner, oftest som led i demens PERCEPTUELLE FORSTYRRELSER OG AGNOSI Agnosi en svigtende evne til at genkende og identificere komplekse stimuli. Det forudsættes, at vanskelighederne hverken skyldes forstyrrelser i den basale sensoriske forarbejdning, afasi eller en generel intellektuel reduktion (demens eller konfusion) Visuel agnosi: Visuel objektagnosi svært ved at genkende og identificere visuelt præsenterede genstande eller billeder Apperceptiv agnosi forstyrrelse i selve formperceptionen. Patienten kan ikke tegne foreviste genstande eller kopiere tegninger. Ses ved bilaterale skader i den visuelle associationscortex efter f.eks. kulilteforgiftning Associativ agnosi patienten ser normalt, men kan ikke genkende det, han ser. Som regel kan man heller ikke danne visuelle forestillingsbilleder. Ses ikke isoleret. Ses ved store læsioner occipitotemporalt (gyrus lingualis og/eller fusiformis samt underliggende hvid substans) i venstre hemisfære sammen med aleksi uden agrafi (og defekter i farvesyn eller farvebenævnelse, samt evt. højresidig øvre kvadrantanopsi). Tilsvarende læsioner i højre hemisfære, dog agnosien mest udtalte for ansigter (prosopagnosi). Objektagnosier ved bilaterale læsioner. Prosopagnosi svært ved at identificere kendte ansigter. Simultanagnosi svært ved at tolke helheden i et komplekst visuelt felt. Detaljer opfattes og benævnes korrekt, men vil ofte fremstå som fragmenterede elementer, og helheden opfattes ikke. Dorsal simultanagnosi når patienten bliver opmærksom på en genstand, genkendes den straks. Skyldes bilaterale læsioner posteriort i parietallapperne Ventral simultanagnosi mest udtalt ved læsning, hvor patienten kæmper sig gennem ordene bogstav for bogstav. Genkaldelsen er så langsom at helheden tabes. Skyldes temporooccipitale læsioner i venstre hemisfære Astereognose svigtende identifikation af genstande vha. følesansen. Læsion i parietallappen, især den postcentrale gyrus Taktil agnosi unilateral forstyrrelse, den påvirker kun den hånd, der er kontralateral til læsionen. Termen anvendes for den svigtende evne til at genkende og identificere taktilt præsenterede 31
32 genstande, når der er bevaret berørings- og stillingssans. Den giver ikke anledning til væsentlige praktiske problemer for patienterne og erkendes sjældent uden specifik undersøgelse. Skyldes læsion lavt i parietallappen inklusive gyrus supramarginalis Kortikal døvhed patienten kan ikke genkende talte sprog, ikke-verbale lyde og musik. Ved bilaterale læsioner i temporallapperne Auditiv agnosi patienten kan ikke genkende og identificere akustiske stimuli. Han ved f.eks. ikke, om det er dørklokken eller telefon der ringer. Skyldes højresidigt temporallapslæsion VISUOSPACIALE FORSTYRRELSER Læsioner i højre hemifære medfører ofte forstyrrelser i den spatiale (rumlige) perception og hukommelse. Alle synsindtryk har en placering og udstrækning i rum relativt til personen, og forstyrrelser i den spatiale opfattelse virker ind på mange dagligdags aktiviteter: at klæde sig på, håndtere genstande, læse, skrive og bevæge sig rundt. Kan negligeres i klinikken, fordi de tit ledsages af svigtende sygdomserkendelse, og fordi patienterne taler godt og umiddelbart ser ud til at være raske. NEGLEKT En række forstyrrelser, hvor patienten ikke orienterer sig mod eller reagerer på stimuli præsenteret i den ene halvdel af rummet eller den ene side af kroppen, som regel den venstre side. Neglekt kan være overvejende sensorisk eller overvejende motorisk. Optræder ved læsioner i højre hemisfære, i den inferiore parietallap, derfor neglekt i venstre side En typisk patient vil i den akutte fase ikke reagere på hvad der foregår til venstre for ham. Han kan ikke finde sine ting på sengebordet, hvis det står venstre side af sengen. Har patienten neglekt af egen krop, kan arme eller ben hænge ud over sengekanten, og patienten glemmer personlig hygiejne af venstre side. Næsten altid svært mangelfuld erkendelse af symptomet, evt. af overhovedet at være syg (anosognosi) Undersøgelse for neglekt er obligatorisk især efter apopleksi hvor det optræder hos ca. ½-delen af alle patienter med højresidige infarkter i den inferiore parietallap, men kan også ses ved læsioner i frontallappen, i basalganglierne og i de lange fiberbaner mellem frontal- og parietallap. Motorisk neglekt er hyppigst ved de anteriore læsioner. Venstresidige læsioner kan også give neglekt, men som regel lettere og mere forbigående. ANOSOGNOSI Forstyrrelser i patientens evne til at erkende ændringer i egen adfærd og funktionsevne. Svigtende sygdomserkendelse, som ikke må forveksles med psykogen (motiveret) fortrængning eller benægtelse af angstprovokerende eller ubehagelige kendsgerninger. Der er ikke nogen bestemt lokalisation eller ætiologi, der kan udpeges som ansvarlig for fænomenets tilstedeværelse, selv om læsioner i højre parietalregion og i frontallapperne er hyppige. Tilstanden kan ses hos patienter med hemiplegi og hemianopsi efter apopleksi i højre hemisfære, ved Wernicke afasi, ved kortikal blindhed (Antons syndrom), ved amnestisk syndrom og frontallapssyndromer. Efter kranietraumer, der ofte afficerer frontallapperne, ved demenssygdomme og ved MS forekommer symptomet hyppigt. 32
33 Anosognosi er mest udtalt i den akutte fase. Direkte konfrontation med defekttilstanden vil hos nogle patienter medføre en fabulerende bortforklaren eller bagatellisering af realiteterne. Patienter med manglende sygdomsindsigt er ikke motiveret for genoptræning og forlanger at blive udskrevet. De er også tilbøjelige til at starte på arbejde længere før, de er klar til det. Ved at stille åbne spørgsmål som f.eks.: Kan du fortælle mig, hvorfor du er indlagt? Hvordan går det med armen? Hvornår tror du, vi kan udskrive dig? kan oftest afsløre den svigtende (urealitiske) egen-vurdering. HOVEDPINE OG ANSIGTSSMERTER Ved hovedpine forstås smerter lokaliseret til kraniekalotten inklusive smerter bag øjnene og i nakken. Ved ansigtssmerter forstås smerter lokaliseret til ansigtet. De primær hovedpineformer selvstændige sygdomme: Migræne Hovedpine af spændingstype Klyngehovedpine (Hortons hovedpine) De sekundære hovedpineformer skyldes en anden sygdom eller tilstand Hovedpine associeret med kranietraume Intrakranielle sygdomme Systemisk infektion Metabolisk sygdom Medikamina og deres seponering Ansigtssmerter Trigeminusneuralgi Kronisk hovedpine dvs. hovedpine > 15 dage pr. måned optræder hos 4-5 %. Migræne og hyppig hovedpine af spændingstype forekommer hos 7-20 % af børn og unge og tiltager i prævalens med stigende alder. Smerteimpulserne ved hovedpine transmitteres centralt gennem n. trigeminus (fra den forreste del af hovedet inklusive de supratentorielle intrakranielle strukturer) eller gennem de øverste cervikale nerver C1-C3 (fra de bageste dele af hovedet inklusive de infratentorielle intrakranielle strukturer). Enkelte afferenter fra ørets område og fra det intrakranielle infratentorielle område løber gennem n. glossopharyngeus og/eller n. vagus. I n. trigeminus systemet sker der en konvergens af de smerteførende neuroner i nucleus caudalis nn. trigemini, der er beliggende i hjernestammen. De afferenter fra f.eks. mm. temporalis og de meningeale arterier danner synapse med det samme neuron i nucleus caudalis nn. trigemini (det trigemino-cervikale kompleks). Neuronerne herfra projicerer til thalamus og er under påvirkning af centrale descenderende baner såvel af excitatorisk som inhibitorisk art. Ved udredning skal der spørges om: 33
34 Har du flere af typer af hovedpine? Hvis ja, udspørg om hver enkelt for sig Hvornår begyndte hovedpinen? Hvor længe har den varet? Hvor længe varer hver enkelt episode? Hvilken styrke har hovedpinen, og hvad gør du under et anfald? Hvor sidder smerterne? Er smerten dunkende eller ej? Forværres den af fysisk aktivitet? Er der ledsagende kvalme, overfølsomhed for lys eller lyd eller autonome symptomer? Er der provokerende eller lindrende faktorer? Tager du medicin for hovedpinen? Hvis ja, hvilken og hvor hyppigt? Hos patienter med længerevarende hovedpine bør der foretages en detaljeret neurologisk undersøgelse inklusiv oftalmoskopi, columna cervicalis, og tandstatus samt palpation af kraniet, tygge-, nakke- og skuldermuskler. Supplerende undersøgelser kan omfatte CT-skanning, MR-skanning af cerebrum og/eller lumbalpunktur, mens EEG og røntgenundersøgelse af kraniet og columna cervicalis ikke bidrager med yderligere information. MIGRÆNE Migræne forekommer med eller uden aura. Migræne uden aura er 3 x hyppigere end migræne med aura. Migræne uden aura defineres som hovedpineanfald varende i 4-72 timer med mindst 2 af 4 karakteristika: unilateral lokalisation, pulserende karakter, moderat eller stærk intensitet, forværring ved fysisk aktivitet. Hovedpinen ledsages af 1 af følgende: kvalme, eventuelt opkastning og/eller af foto- og fonofobi. Migræne med aura defineres som et anfald indledt med syns-, føle-, tale- eller motoriske symptomer udviklet gradvist over mere end 5 minutter og med en varighed af mindre end 60 minutter. Aurasymptomerne efterfølges hyppigt af migrænehovedpine eller en mildere hovedpine af spændingstype, men kan også forekomme under og i sjældne tilfælde efter hovedpinefasen eller helt isoleret uden hovedpine (migræne aura uden hovedpine). Der findes også den sjældne dominant arvelige hemiplegiske migræne, der skyldes mutationer i gener som koder for hhv. en spændingsafhængig calciumkanal, en natriumkanal og K + /Na + -ATPase. Disse øger alle tilbøjeligheden til cortical spreading depression (CSD), som er mekanismen for migræne aura. CSD består i en langsom udbredende depolarisering af neuroner og gliaceller over cortex cerebri, efterfulgt af repolarisering. Fænomenet er ledsaget af voldsomme ionbevægelser og frigørelse af transmittersubstanser, som kan irritere perivaskulære sensoriske nerver, og som via induktion af metalloproteinaser delvist kan åbne blodhjernebarrieren og påvirke nerver og kar i dura mater. Nitrogenoxid (NO) kan udløse hovedpine. 5- hydroxytryptamin (5-HT), også kaldet serotonin, er i plasma under et migræneanfald. Calcitonin gen relateret peptid (CGRP), substans P, prostaglandiner og NO synes at arbejde sammen i en kaskade, som fører til perifer og central sensibilisering af smertebanerne. 34
35 Under aurafænomenerne er der regionalt metabolisme og gennemblødning i hjernen. Smerterne skyldes dilatation af arterierne samtidig med sensibilisering af trigeminus nerven og dens centrale projektion. En række årsager der kan udløse anfald: Alkoholiske drikke, især rødvin Hormonændringer Vejrændringer Stærkt sollys Stress Mangel på søvn Langvarig søvn Faste Symptomer: Præmonitoriske symptomer hyperaktivitet, dysfori, irritabilitet, sultfornemmelse, abnorm gabetrang, trang til bestemte fødeemner eller polyuri. Hovedpinefasen unilateral, dunkende med moderat eller stærk smerteintensitet, der hos patienter med aura er lokaliseret kontralateralt til aurasymptomerne Anoreksi, kvalme og opkastninger, evt. diarre Overfølsomhed for sensorisk stimuli, herunder lyd og lys samt lugte Aura-symptomer de hyppigste først: Aurasymptomer udvikles i løbet af 5-10 min og varer min. Det hyppigste aurasymptom fortifikationsspektrum der starter som en uklar plet tæt ved fiksationspunktet, pletten bliver stjerneklar, herefter breder den sig halvmåneformet lateralt med en lysende glimtende zig-zagformet rand over ca. 20 min. Fortifikationspektret kan ledsages af skotom (hul i synsfeltet) Hemiforme paræstesier, der typisk starter i en finger, breder sig til hånd, underarm og ansigt samt eventuelt til underekstremitet over ca min Afasi Hemiparese (hemiplegisk migræne) Hovedpinen starter mod slutningen af aurasymptomer Uden ledsagende hovedpine navnlig hos mænd og ældre Uden aura: Anfaldet med tiltagende hovedpine Unilateral, ofte frontotemporalt lokaliseret Intensiteten er stærkere Mere langvarig Ledsagesymptomer: kvalme, opkastninger, foto- og fonofobi Synsforstyrrelser med fokuseringsbesvær og uskarpt syn ved svære smerter, men uden fortifikationspektret 35
36 Undersøgelser, særligt med henblik på differentialdiagnoser: Bevidsthedsniveau Puls Blodtryk Temperatur Nakkestivhed CT-skanning Lumbalpunktur MR-skanning og MR-angiografi ved mistanke om symptomatisk migræne (langvarige neurologiske udfald, migræne opstået efter 50-års alderen, migræneaura med konstant sidelokalisation) Differentialdiagnoser: Subaraknoidalblødning (SAH) Meningitis En ændret hovedpine hos en migrænepatient Transitorisk cerebral iskæmi denne tilstand mangler den gradvise 5-20 min s march af symptomerne (aura) Partielle epileptiske anfald (1-4 minutter) adskilles fra visuelle, hemiplegiske og hemisensoriske aurasymptomer på 20 minutter Intrakranielle og arteriovenøse malformationer uden anfaldspræg Hovedpine ved medicinoverforbrug Spændingshovedpine Behandling: Dagbog til registrering af anfald, provokerende faktorer og medicinforbrug Sanering af medicinoverforbrug Psykologisk støtte i form af oplysning om migrænes patofysiologi og psykologisk smertebehandling Strækøvelser for nakke-skulderågsmuskler og afspænding Akupunktur og zoneterapi uden tilstrækkeligt belyst effekt Akut anfaldsbehandling og profylaktisk migrænebehandling Anfaldsbehandling: - Paracetamol 1 g som brusetablet eller suppositorium - Acetylsalicylsyre 1 g som brusetablet - Metoklopramid 10 mg tablet eller 20 mg suppositorium mindsker kvalme og fremmer ventrikeltømningen, da under migræneanfaldet er der ofte ventrikelatoni med forsinket absorption af lægemidler til følge - Triptaner serotonin-(5-hydroxytryptamin-1, 5-HT)-agonister er første medikamenter til behandling af migræne. Medfører selektiv kraniel vasokonstriktion, med central hæmning af neurogen inflammation og central hæmning af smerteimpulser fra det trigeminovaskulære system. Disse skal tages tidligt i anfald, ikke under aura. Der er følgende midler: 36
37 Sumatriptan mg som tablet, 6 mg som injektion sc., 20 mg som næsespray, 25 mg som stikpille. Effekt % Zolmitriptan 2,5 mg som tablet og smeltetablet. Effekt % Naratriptan 2,5 mg som tablet. Effekt kun 50 % Rizatriptan 10 mg som tablet og smeltetablet. Effekt % Almotriptan 12,5 mg som tablet. Effekt % Frovatriptan 2,5 mg som tablet. Effekt % Eletriptan 40 mg som tablet. Effekt % Bivirkninger er relativt få og oftest kortvarige (paræstesier, pressende fornemmelse i brystet, sedation). Pga. risiko for kontraktion af koronarkar bør triptaner ikke gives til patienter med kendt iskæmisk hjertesygdom, svær hypertension, hemiplegisk eller basilaris migræne, graviditet. Forsigtighed ved SSRI. For at forebygge hovedpine betinget af medicinoverforbrug må der maks. indtages triptaner 9 dage/måned - Ergotamin (1-2 mg som stikpille) virker ligesom triptaner ved at kontrahere de større intrakranielle arterier. Kan forværre kvalme- og opkastningstendensen ved akut migræneanfald og ca. 1/3 kan derfor ikke anvende ergotamin. Kan gives samtidig med kvalmestillende Ved forbrug over 9 dage/måned stor risiko for hovedpine betinget af medicinforbrug. Må ikke kombineres med triptaner pga. den biologiske T ½ på timer for ergotamin og langvarig vasokonstriktion - Non-steroid antiinflammatoriske præparater (NSAID) f.eks. diclofenac 50 mg, tolfenamsyre mg, ibuprofen mg, naproxen 750 mg. Kan suppleres med kvalmestillende - Morfika ej effekt, samt risiko for tilvænning Profylaktisk migrænebehandling - β-adrenerge blokkere Propranolol mg, metoprolol mg. Disse kan forværre astma og maskere tyreotoksikose og hypoglykæmi, de bør ikke anvendes ved kardiale blok, kredsløbsinsufficiens, svær regulerbar diabetes mellitus eller hypertension - Calciumblokkere Flunarizin (Sibelium ) 5-10 mg om aften. Bivirkninger er vægtøgning, sedation, depression samt provokation af en latent parkinsonisme - ACE-hæmmer Candersatan (Atacand ) 8-16 mg om aften. Forbigående gener som svimmelhed og lettere kvalme, kan mindskes ved dosisreduktion - Antiepileptika Valproat depottabletter mg om aften. Bivirkninger er vægtøgning, tremor og hårtab, risiko teratogenicitet ved anvendelse under graviditet Topiramat langsom optrapning over 4-8 uger til dosis mg dagl. Ingen vægtøgning, kan bruges til diabetes og astma. Bivirkninger er akroparæstesier, træthed, kvalme, humørsvingninger og kognitive gener - Serotonin-antagonister Pizotifen 1,5-3 mg til natten. Bivirkninger sedation og kraftig appetitstimulerende virkning - NSAID-præparater tolfenamsyre, naproxen 37
38 Ved blandingshovedpine (migræne og hovedpine af spændingstype) tricykliske antidepressiva f.eks. amitriptylin (Saroten ) mg til natten HOVEDPINE AF SPÆNDINGSTYPE Hovedpine af spændingstype er karakteriseret ved bilateral lokalisation, og pressende/strammende (ikke pulserende) smertekarakter. Der er ingen ledsagende kvalme, opkastninger eller forværring ved aktivitet. Der er 3 undergrupper: Sjælden episodisk spændingshovedpine < 1 tilfælde/måned Hyppig episodisk spændingshovedpine 1-14 tilfælde/måned Kronisk spændingshovedpine > 15 tilfælde/måned Symptomer: Trykkende, pressende eller strammende hovedpine Bilateral Lokalisation i occipitalt, frontotemporalt eller diffust Ingen ledsagesymptomer som kvalme eller opkastninger Evt. lysskyhed og lydoverfølsomhed Objektiv ømhed i flere muskelgrupper: nakke-senefæsterne, nakkemuskulaturen, m. trapezius, m. sternocleidomastoideus, m. masseter og m. temporalis Undersøgelser: Almen og neurologisk undersøgelse CT eller MR-skanning Sænkningsreaktion Øjenlægeundersøgelse Røntgenundersøgelse af bihuler Bidfunktionsundersøgelse Psykiatrisk behandling ved depression eller angst Behandling: Ikke-medikamentel behandling: Fysioterapi Aktivt hjemmeøvelsesprogram Massage ved lindring af akut opstået spændingshovedpine Psykologisk rådgivning Søvn og hvile Arbejdsstilling modificeres Den medikamentelle behandling 38
39 Paracetamol Acetylsalicylsyre NSAID TCA: Amtriptylin og nortriptylin mg om aftenen profylakse bivirkninger: vægtøgning, sedation, mundtørhed og karies Mirtazapin som profylakse KLYNGEHOVEDPINE (HORTONS HOVEDPINE) Hovedpine er anfaldsvis og lokaliseret i eller omkring det ene øje med meget stærke smerter varende fra 15 minutter til 3 timer. Anfaldene optræder med en hyppighed af 1-8 anfald/døgn, i en periode af ugers til et par måneders varighed, adskilt af måneder til år uden anfald. Mænd > kvinder med en ratio 4-6:1. Der er fokal hypothalamisk aktivering under anfald, og det samme område er volumenmæssigt større end hos normale, uden for anfald. Smerterne er yderst intense og lokaliseret bagved og omkring det ene øje. Der kan være samtidig tåreflåd, tilstoppet næse og rhinorre. Der kan være ptose, miosis, ensidige rødme og svedproduktion af huden, og ødem omkring øjet. Patienterne er motorisk urolige og vandrer rastløse rundt under anfaldet i modsætning til migrænepatienten, der ligger helt stille. Anfaldene kan optræde i alle døgnets timer, men typisk er der en tendens til natlige anfald ca. 1½ time efter at patienten er faldet i søvn sammenfaldende med REM-søvnen. Alkohol og nitroglycerin er reproducerbare anfaldstriggere i selve klyngeperioden, men sjældent uden for perioden. En sjælden underform KRONISK PAROKSYSMAL viser sig ved meget hyppige (op til 30 i døgnet) men kortvarige (10-30 minutter) anfald. Ses hyppigere hos kvinder. Denne form har total lindring med indometacin (Confortid ) mg (NSAID), der ikke virker ved klyngehovedpine. Differentialdiagnoser: Migræne Trigeminusneuralgi Akut glaukom Smertefulde øjensygdomme Retroorbitale, hypofysære eller sinus cavernosus tumorer Behandling: Anfaldsbehandling: Sumatriptan 6 mg subkutan injektion maks. x 2 på 24 timer Inhalation af ren ilt ca liter i minutter 39
40 Profylaktisk behandling: Verapamil depottabeletter dgl. fordelt på 2-3 doser Lithium med terapeutisk koncentration 0,5-1,0 mmol/l Prednisolon startdosis 75 mg, herefter dgl. aftrappes med 12,5 mg hver dag Ergotamin 1 mg før sengetid hvis anfaldene udelukkende optræder om natten Metysergid 1-2 mg x 3 dgl. Risiko for retroperitoneal og pulmonal fibrose ANDRE PRIMÆRE HOVEDPINEFORMER Idiopatisk jagende hovedpine kaldes også issylshovedpine. Varer en brøkdel af sek. I svære tilfælde behandles med indometacin mg dgl. Benign hosteudløst hovedpine varer få minutter Benign anstrengelsesudløst hovedpine varer få minutter Hovedpine udløst af seksuel aktivitet varer fra minutter til timer. Anfaldene kan forebygges med indometacin eller betablokkere Hypnisk hovedpine Primær tordenskraldshovedpine Hemicrania continua Ny daglig persisterende hovedpine HOVEDPINE ASSOCIERET MED KRANIE- OG/ELLER NAKKETRAUMER Akut posttraumatisk hovedpine hovedpine i de første par uger efter kranietraume. Svær intensitet, ledsagende kvalme, opkastninger, træthed og svimmelhed Kronisk posttraumatisk hovedpine hos få %, > 3 måneder efter traumet. Minder meget om hovedpine af spændingstype og migræne uden aura. Posttraumatisk hovedpine kan ledsages af træthed, koncentrationsog hukommelsesbesvær, irritabilitet, ukarakteristisk svimmelhed og alkoholintolerance. HOVEDPINE ASSOCIERET MED VASKULÆRE SYGDOMME Iskæmiske cerebrovaskulære sygdomme Intrakranielle hæmatomer Kronisk subduralt hæmatom (kombination af hovedpine, psykisk ændring, progredierende demens, lettere intermitterende bevidsthedssløring samt lateraliserede udfald, især hos de ældre, personer i antikoagulationsbehandling og alkoholikere) Intracerebrale hæmatomer Subaraknoidalblødning (SAH) momentant opstået kraftig hovedpine, føles som et smæld i hovedet, forårsaget af cerebral aneurismer, AV-malformationer, i forbindelse med fysisk anstrengelse, coitus eller defækation. De fleste bliver nakkerygstive inden for de første timer, en del får bevidsthedspåvirkning, Arterio/venøse malformationer Arteritis temporalis > 50 år, patoanatomisk granulomatøse forandringer i a. carotis externa-systemet og specielt i a. temporalis. Hovedpine er oftest en dump, ret udtalt, konstant trykkende, temporalt lokaliseret smerte. Ømhed og palpabel fortykkelse af a. temporalis. Tygning udløser smerter pga. iskæmi af 40
41 massetermuskler. Andre symptomer subfebrilia, træthed, dårlig appetit, vægttab og anæmi. Tidlig behandling (prednisolon 100 mg dgl.) vigtigt da risiko for synstab Venøs trombose Hypertensio arteriali ved svære BT > 130 mmhg diastolisk. Lokaliseret diffust eller til baghovedet HOVEDPINE ASSOCIERET MED IKKE-VASKULÆRE INTRAKRANIELLE SYGDOMME Cerebrospinalvæske tryk (ICP): Hydrocephalus Idiopatisk intrakraniel hypertension (IIH) oftest hos overvægtige yngre kvinder. CSV-trykket er patologisk uden påvist abnormaliteter ved neurodiagnostiske undersøgelser. Ofte pupilødem, progredierende synstab ubehandlet. Cerebrospinalvæske tryk (ICP): Lumbalpunktur (10-15 %), epidural eller spinal-anæstesi. Patogenesen til post-lumbalpunkturhovedpine er formentlig, at den lille dura- og araknoidealæsion ikke lukker sig normalt. Der sker udsivning af CSV, hvorved ICP falder, og patienten får hovedpine. Hyppigheden er direkte proportional med nåletykkelsen. Epidural injektion af ml autologt blod lumbalt, en blood-patch, kan tætne defekten i dura, hvorefter patienten straks er fri for hovedpine. Anvendes hvis konservativ behandling i form af sengeleje i nogle dage ikke hjælper. Ventrikulo-atrial eller -peritoneal shunt operation for hydrocephalus behandling er sengeleje samt rigelig koffeinholdig væskeindgift som kaffe og cola evt. infusion af 2-4 liter isoton NaCl/døgn. Intrakranielle infektioner meningitis, encephalitis og hjerneabsces. Symptomer: feber, bevidsthedssløring, symptomer på en rumopfyldende intrakraniel proces Intrakranielle tumorer progredierende trykkende hovedpine (værst om morgen og vækker ofte patienten fra søvnen før vækkeuret), efter middagslur. Årsag ICP i liggende stilling. Andre årsager: tumoren infiltrerer eller komprimerer smertefølsomme strukturer. Hovedpinen forværres ved foroverbøjning og progredierer i intensitiet over uger til måneder. Ved supratentorielle tumorer er hovedpinen ofte frontalt eller temporalt, mens den ved infratentorielle tumorer oftest lokaliseret occipitalt. Hovedpinen forværres af fysisk anstrengelse eller ved lejeændring f.eks. overgang til liggende stilling. Ledsagende kvalme og opkastninger Meningeal karconomatose HOVEDPINE ASSOCIERET MED SUBSTANSER ELLER DERES SEPONERING Hovedpine ved medicinoverforbrug ergotamin, triptaner eller analgetika. Patogenesen er en opregulering af de serotonerge og dopaminerge receptorer og/eller sensitivitet. Behandling er seponering af det udløsende medikament Hovedpine pga. af alkohol (tømmermand) forårsages pga. en vasodilatatorisk virkning. Effekt af NSAID Hovedpine forårsaget af nitroglycerin, sildenafil (Viagra ), dipyridamol (Persantin ) TRIGEMINUSNEURALGI Halvsidige, voldsomme, kortvarende elektriske-stikkende neuralgiforme smerter optrædende i serier af jag der varer fra sekunder til minutter, af brudt af frie intervaller, evt. med en murrende baggrundssmerte. 41
42 Kvinder rammes hyppigere, debutalder > 50 års alderen. Prævalens er ca. 15 tilfælde med incidens 1/ Smerterne henføres ofte til 1 af grenene af n. trigeminus, oftest til 2. og 3. gren. Smerterne kan udløses af vask, barbering, tandbørstning, synkning eller tale. Smerterne er tit lokaliseret til ansigtets dybe strukturer og kan brede sig til halsen. De er hyppigt af trykkende, borende, murrende eller brændende karakter. A. cerebelli superior påvirker nerven lige ved dens udtræden af pons, og synes at være årsag. Sekundære årsager er dissemineret sklerose, multiple sklerose (hos yngre) og tumores i fossa posterior (i sjældne tilfælde). Tryk og plaques kan medføre demyelinisering, hvorved elektriske impulser kan spredes imellem nerverne en slags kortslutning. Anatomi og patofysiologi Den sensoriske trigeminuskerne (berøring og dybdesensibilitet) findes midt i pons. Fibre herfra og fra tractus spinalis n. trigemini (smerte og temperatur) danner tilsammen nervestammen, der løber ud ventralt med retning fremad. Efter et par cm ender nerven i ganglion semilunare Gasseri, der er beliggende ved spidsen af pars petrosa. Fra gangliet afgår nervens 3 grene. 1. gren løber frem og ind i orbita via fissura orbitalis superior, passerer og forsyner øjenhulen og løber herefter op som nervus supraorbitalis og forsyner panden og det meste af hårbunden. 2. gren løber ud gennem foramen rotundum og frem gennem maxillen og forsyner denne samt kind, næse og overlæbe, mens 3. gren løber ud gennem foramen ovale og videre gennem underkæben for at forsyne denne samt den nederste del af kinden, cavum oris og tænderne. Symptomer: Skarpe, voldsomme, kortvarige smertejag i serier varende fra sekunder til få minutter Smerterne svarer til den afficerede grens forsyningsområde, udløst af trigger zoner eller trigger faktorer Dehydrering og afmagring i værste tilfælde pga. manglende indtag af føde og væske Smerteparoksysmer i en til flere x dgl. i uger eller måneder, herefter svinder spontant i en periode Altid recidiv med tiltagende voldsomme og langvarige smerteparoksysmer Intet klinisk påviseligt neurologisk deficit Skyldes ikke anden sygdom Behandling: Medicinsk behandling behandling med mindst 2 forskellige præparater 1. Oxcarbazepin mg/døgn, carbamazepin mg/døgn eller lamotrigin mg/døgn. Gabapentin mg/døgn eller pregabalin mg/døgn anvendes også, men virkningen ej dokumenteret i undersøgelserne. Behandlingen optrappes gradvist. 2. Ved akut trigeminusneuralgi lidokain 5 mg/kg iv over 30 min, eller fenytoin 15 mg/kg iv eller po. Kirurgisk behandling 90 % effekt. Reoperation anbefales ikke ved manglende effekt. Glycerolinjektion i ganglion Gasseri nem men associeret med recidivrisiko Thermokoagulation, elektrisk koagulation Mikrovaskulær dekompression ved gangliet eller nerveroden her frilægges nerven og afskærmes fra den komprimerende arterie. God effekt hos 70 % Hvis der ikke findes karpåvirkning, kan nerven skæres delvist over (rhizotomi) 42
43 EPILEPSI Epileptiske anfald er en akut episodisk cerebral dysfunktion forårsaget af neuronal hypersynkronisering. Den inkluderer ikke epileptiske anfald, der udløses af eksterne faktorer som feber, stress, abstinens og akutte medicinske tilstande som hypoglykæmi, anoxi, metaboliske forstyrrelser m.m. Incidens: 4000 nye tilfælde/år. De højeste incidenser ses i barnealderen og efter 60-års alderen. Epileptiske anfald inddeles på baggrund af klinik og EEG i 2 hovedgrupper: Fokale (partielle) anfald, når det epileptiske anfald udgår fra et lokaliseret område i en hemisfære Simple anfald med normal bevidsthed Komplekse med ændret bevidsthedsniveau Sekundært generaliserede anfald Generaliserede anfald, når begge hemisfærer er inddraget fra anfaldsstart udløses fra centrale strukturer i hjernen, det thalamokortikale system. Øjeblikkelig bevidsthedspåvirkning Desuden uklassificerbare anfald uden påviselig årsag. Årsager: Genetiske forhold polygen arv (interaktion af alleler i flere loci), dels autosomal dominant eller recessiv arvegang med varierende, ofte aldersspecifik penetrans. Intrauterine forstyrrelser neuronale migrations- og differentieringsdefekter (heterotopier, polymikrogyri, mikrocefali, makrofali, fokale kortikale dysplasier, tuberøs sklerose, hamartomer, dermoide- og epidermoide cyster) og vaskulære udviklingsdefekter (kavernøse hæmangiomer, arteriovenøse malformationer og Sturge Webers sygdom) Fødselslæsioner asfyksi, perinatale cerebrale infarkter og andre læsioner Feberkrampeanfald kan medføre diffus eller fokal hjerneskade f.eks. hippocampussklerose med senere udvikling af mesialtemporallapsepilepsi CNS-infektioner bakteriel meningitis, cerebrale abscesser, viral encefalitis Kranietraumer posttraumatisk epilepsi (5 %). Risikofaktorer: intracerebralt hæmatom, kraniefraktur med impression af knoglefragment og anfald i det akutte stadie Apoplexia cerebri Neoplasmer supratentorielle tumorer f.eks. små astrocytomer grad I-II Anoksisk og metabolisk encefalopati Ved epilepsi ses en abnorm depolarisering af kortikale neuroner, som fyrer med frekvens og kan brede sig fra et kortikalt område til naboområder. Den er ledsaget af en flerdobling af den oxidative metabolisme og gennemblødning, som kan føre til hypoxiske skader, hvis den arterielle ilttension falder som følge af en kompromitteret ventilation. Under generaliseret tonisk-klonisk anfald er der udtalt ICP. Ved anfaldet observeres: 43
44 Bevidsthedsniveau Respons på tiltale Efterkomme opfordringer Ophævede pupilrefleks Positiv plantarrefleks Afasi Pareser Bidsår Urinafgang Hvad husker patienten af episoden EEG viser både iktalt og interiktalt epileptiforme fund i form af spikes eller sharp-waves hos de fleste patienter. EEG undersøgelsen er ikke fuld sensitiv, idet man godt kan have epilepsi ved et normalt EEG. I tvivlstilfælde kan samtidig videoovervågning og EEG-monitorering yderligere belyse om anfald har en epileptisk baggrund. MR-skanning udføres for at udelukke sekundære årsager til epilepsien, specielt ved partielle anfald. Differentialdiagnoser: Psykogen anfald ej ledsaget af ophævede pupilreflekser, Babinskis tåfænomen Lipotymi/synkope Transitoriske iskæmiske attakker Transitorisk global amnesi Hypoglykæmi Narkolepsi Katapleksi Anfaldsvis vertigo Migræne med aura Vasovagal synkope Abstinenstilstande alkohol, medicin Kardielle arytmier Ortostatisk hypotension Sygdomme i det autonome nervesystem Sygdomme i det vestibulære system Medikamentelle forgiftninger FOKALE ANFALD Et fokalt (partielt) anfald udløses fra et lokaliseret område af cortex cerebri og symptomerne vil afhænge af områdets funktionelle anatomi. Simple fokale anfald bevidstheden er bevaret og symptomerne kan huskes efterfølgende. Udløses fra et lokaliseret område af cortex cerebri og skyldes fokale cerebrale læsioner. Anfaldene varer typisk et par minutter. 44
45 Jackson-anfald et simpelt fokalt anfald med symptomer der på sekunder til minutter spreder sig lokalt til kortikale naboområder. F.eks. ses motoriske symptomer i en finger, der spreder sig til arm og ansigt i takt med at anfaldsaktiviteten breder sig i kortikale områder. Fokale motoriske anfald affektion omkring gyrus præcentralis og viser sig ved rytmiske trækninger (klonier) i den kontralaterale muskulatur. Toniske trækninger kan også dominere f.eks. armen kan stivne i en abnorm position Adversive anfald udløst fra frontallappen foran det primære motoriske område og viser sig ved en tonisk drejning af øjne og hoved med løftede arme, hvor den kontralaterale arm er ekstenderet, og den ipsilaterale flekteret i albuen Fokale sensoriske anfald affektion omkring gyrus postcentralis med kontralaterale paræstesier i de topografisk tilhørende områder f.eks. snurren, dødhedsfornemmelse eller en elektriske fornemmelse i den kontralalterale kropshalvdel Anfald med visuelle symptomer affektion af occipitallappen f.eks. lysglimt eller farver Anfald med simple auditive og vestibulære symptomer monotone lydindtryk, svimmelhed, ved affektion af temporallappen Anfald med gustatoriske eller olfactoriske symptomer opstår ved udgangspunkt i temporal- eller frontallappen Anfald med autonome symptomer affektion af det limbiske system eller områder omkring fissura Sylvii afficeres. F.eks. rødme, hjertebanken, kuldegys, svedudbrud og pupildilatation. Fra temporallappen udgår den epigastriske aura, som er en opadstigende fornemmelse i kroppen fra maven mod hals og hoved, ofte ledsaget af en mærkelig identificerbar lugt- eller smagsoplevelse Anfald med kognitiv og psykiske symptomer problemer med sprogproduktion eller -forståelse. Deja vu oplevelser, jamais vecu (aldrig oplevet) i velkendte situationer. Dreamy status drømmeagtige oplevelser, fornemmelse af uvirkelighed og oplevelser af depersonalisering (fokus i temporallapper). Affektive symptomer (mesiale temporallapsstrukturer) f.eks. angst, vrede, irritabilitet, depressiv forstemning og oplevelse af tomhed. Også opstemthed, glæde, afklarethed og lykkefølelse Komplekse fokale anfald har 3 kliniske komponenter: Aura med simpel fokal symptomatologi som startsymptom svarer til et simpelt fokalt anfald. Varer nogle sekunder, hvis ingen aura amnesi for anfaldet Bevidsthedspåvirkning patienten bliver fjern, tavs, ubevægelig, udtryksløs med et stirrende blik, taler ikke, efterkommer ikke opfordringer og kan indtage en dyston position. Kan fejlagtigt opfattet som absencer Automatismer sekunder til minutter varende episoder med meningsløse bevægelser, automatisk præget, ufuldendte handlinger under svækket bevidsthed. Orale automatismer: grimasser, tygge-, kysse-, smaske- og synkebevægelser. Eller emotionelle f.eks. latter, vrede, angst, ophidselse eller manuelle hvor patienten piller ved sit tøj, sin krop eller klapper. Ambulatoriske anfald er når patienten går, drejer om sig selv, hopper, danser m.m. Verbale automatismer er meningsløse lyde, brummen, fløjten, grynten, enkeltord som ja eller nej 45
46 Fokale anfald med sekundær generalisering et simpelt fokalt anfald, som udvikler sig til et kompleks og videre til et sekundært generaliseret anfald. GENERALISEREDE ANFALD Generaliserede anfald udløses fra strukturer i det thalamo-kortikale netværk. Her involveres begge hemisfære og klinisk er der initialt bevidsthedstab. Absencer petit mal, ses næsten kun hos børn og unge. Varighed 5-20 sekunder. Pludselig fjernhed og immobilitet med stirrende eller tomhed i øjne. Abcensen kan ledsages af let fleksion af hals og hoved og mimikken bliver udtryksløs. Oftest uden tonustab. Ofte diskrete motoriske symptomer bilateralt som øjenblinken, øjenlågsmyoklonier eller øjendrejning. Personen er straks efter anfaldet vågen og ofte ikke vidende om at der har været et anfald. Desuden ledsagende autonome symptomer og mere udtalte automatismer. Myoklone anfald ultrakorte ryk i arme og ben, af og til hals og truncus med bevidsthedspåvirkning. Kan også være diskrete, som hvor det opleves som et indre elektrisk stød. Hyppigst om morgen, efter patienten er stået op. Ses også ved en ikke-epileptiske tilstande såsom neuroinfektioner, fremskreden Alzheimers sygdom, subakut skleroserende panencephalitis, sporadisk Creutzfeldt-Jakobs sygdom, ved tetanus samt ved uræmisk, hepatisk og anoksisk encephalitis. Atoniske anfald tab af tonus, med eller uden bevidsthedstab. Patienten kan pga. drop attacks slå sig voldsomt. Efterfølgende kortvarig forvirring Kloniske anfald gentagne rytmiske ryk i hele kroppen. De starter og slutter abrupt. Ses især hos babyer og småbørn Toniske anfald ofte abducerede eleverede arme, flekteret hals og hoved, opaddrejede øjne, ekstenderende ben og opistotonus. Som regel autonome symptomer, og ofte fald og traumer Tonisk-kloniske anfald grand mal. Indtræder pludseligt bevidsthedstab, patienten falder evt. med skrig eller lyd, kroppen bliver universelt tonisk den toniske fase med fleksion af OE og ekstension af UE, luften presses langsomt ud af lungerne mod modstand i larynx. Der ses udtalt cyanose pga. toni af respirationsmusklerne, dels som følge af den øgede metabolisme. Efter 5-20 sekunder klonisk fase med rykvise trækninger, klonier, som langsomt aftager i frekvens, men tiltager i styrke indtil anfaldsophør. Anfaldet ledsages af tunge- eller kindbid og fråde samt blå mærker efter faldet. Lysstive pupiller. Ekskretafgang observeres hyppigt i forbindelse med anfald. Hele anfaldet varer 1-2 minutter. Efter anfald coma eller dyb søvn i kortere eller længere tid, men også ledsages af en forvirringstilstand med træthed (mørbanket) og hovedpine, hvor vedkommende er ude af stand til at tage vare på sig selv. Amnesi. Fortsat dilaterede og lysstive pupiller samt bilateral Babinski. Patienten kan have pådraget sig traumer efter faldet. Denne tilstand kan vare op til et par døgn med præg af psykiske og kognitive eftervirkninger med depressive symptomer, træthed, koncentrations- og hukommelsesbesvær. FOKALE SYNDROMER Rolandisk epilepsi benign børneepilepsi med centrotemporale spikes (15 %). Anfaldene består af hemifaciale eller oro-pharyngeale symptomer: mund- og kæbebevægelser, halvsidige ansigtstrækninger, 46
47 sensationer i svælget, kvælningsfornemmelser, spytflåd med synkebesvær og uforståelige lyde eller pludseligt talebesvær. Trækningerne kan også brede sig til den ipsilaterale arm eller legemshalvdel. Natlige anfald kort efter indsovning forekommer typisk. Sekundær generalisering med tonisk-kloniske kramper forekommer hyppigt. Behandlingen ved udelukkende natlige anfald ej indiceret. Ellers valproat, carbamazepin, oxcarbazepin eller lamotrigin i lav dosis er effektiv. Symptomatiske fokale syndromer enhver cerebral kortikal læsion kan være årsag f.eks. infektion, hovedtraume, intrakranielle tumorer, vaskulære malformationer og cerebrale infarkter Behandlingen er ozcarbazepin og lamotrigin. Andre midler levetiracetam, valproat og fenytoin Mesial temporallapsepilepsi anfald udgår fra hippocampus-amygdala-området. De simple fokale anfald kan have epigastriske aura, kvalme, autonome symptomer og angst. De komplekse er med fjernhed og stirren samt orale og manuelle automatismer. Sjælden sekundær generalisering. Hvis fokus i den laterale temporallap hørehallucinationer og dreamy status. Hvis fokus i den sprogdominante hemisfære sprogforstyrrelser. MR-scanning viser sklerose og atrofi af hippocampus, kan være opstået i barnealderen, evt. ved langvarig feberkrampe. Epilepsi debut 5-15 års alderen. Medicinsk behandling effektiv i begyndelse, men senere ineffektiv, og kirurgien som den mest effektive behandling Postinfarkt epilepsi epilepsi efter forudgående apopleksi. Klinisk anfald med fokale symptomer fra det infarcerede område, ofte med sekundært generaliserede tonisk-kloniske anfald. Efter anfald kan der være afasi eller parese (Todds parese) og forværring af funktionshæmning, forbigående timer til få dage. Epilepsi ved degenerative sygdomme Alzheimers sygdom, multipel sklerose, tuberøs sklerose GENERALISEREDE EPILEPSIER OG SYNDROMER Børne absence epilepsi karakteriseret ved hyppige typiske absencer, ofte flere x i timen, registreres ej af barnet selv, men kan have svært ved at følge med i undervisning og leg. Kan provokeres af hyperventilation. Dobbelt så hyppigt hos piger. Behandling: etosuximid, valproat og lamotrigin Juvenil myoklon epilepsi en genetisk epilepsiform med familiær epilepsi hos 25 % af patienter. Der er 3 anfaldstyper: Absencer i 5-16 års alderen med mindre udtalt bevidsthedspåvirkning Bilaterale myoklone ryk i års alderen med symmetriske, mere eller mindre heftige synkrone ryk i armene, oftest fleksion, som kan ledsages af ryk i hals og truncus. Bevidstheden bevaret Primært generaliserede tonisk-kloniske krampeanfald følger efter debut af myoklonier (90 %) Behandling: valproat, lamotrigin (kan forværre myoklonier), topiramat, levetiracetam og benzodiazepiner som clonazepam. Undgåelse af søvnmangel og alkohol (provokerende faktorer). Anfaldshyppigheden aftager efter års alderen, dog i % af tilfældene livslang antiepileptiske behandling. Lennox-Gastaut syndrom epileptisk børneencefalopati, debut 2-6 års alderen, skyldes langsom progredierende encephalopati, % skyldes infantile spasmer. Forskellige anfaldstyper: atypiske abcenser, toniske anfald, tonisk-kloniske krampeanfald og atoniske anfald. Varierende grad af mental retardering med adfærdsproblemer og karakteristiske EEG-fund med langvarige udladninger af spike-slowwave aktivitet i begge hemisfærer og abnorm baggrundsaktivitet. 47
48 Behandling: ketogen-diæt, flerstofsbehandling (valproat, lamotrigin, topiramat, benzodiazepiner), dog ofte ineffektiv. Palliativ neurokirurgisk med gennemskæring af en del af corpus callosum kan fjerne anfaldene. Vagusstimulation kan også prøves. Prognosen alvorlig. Neonatale kramper fødselsskade, misdannelse, infektion eller metabolisk sygdom Infantile spasmer aldersbunden < 2-års alderen. Kommer i serier med blikdeviation, nik af hovedet og hurtige flektionsspasmer af truncus med løftede strakte arme. West syndrom (debut 3-12 måneder) epileptiske spasmer i 1-10 sekunders intervaller, ledsaget af gråd og mental retardering. Som årsag: fødselsskader, misdannelser, tuberøs sklerose, inborn errors (metaboliske defekter) eller infektioner SPECIELLE SYNDROMER Abstinenskramper betinget af alkohol, medicin (benzodiazepiner, barbiturater). Behandling: fenemal 100 mg til patienten sover. 1. døgn: mg. Aftrapning: mg/døgn. I den akutte fase gives også iv B 1 og B 6 vitamin i store doser for at forebygge Wernicke-Korsakoffs syndrom. Feberkramper feber > 38 C, typisk 1-2 års alderen. Behandling ved enkeltstående tilfælde: rektal diazepamopløsning 0,5 mg/kg. Recidiv kan forekomme (30 %), prognosen god, feberkramperne ophører når barnet bliver ældre. Ca. 3 % udvikler epilepsi Stress-kramper speciel søvnmangel. Recidiv kan forekomme ved stressende faktorer, men men der observeres kun få tilfælde over en længere årrække Refleksepilepsi udløst af en sensorisk stimuli f.eks. flimrende visuelle stimuli (computerspil/ctskanningsbilleder). Andre stimuli er afspilning af bestemte musikstykker, læsning, skrivning, løsning af matematiske opgaver og tandbørstning. Det kan være nødvendigt for fotosensitive personer at undgå diskoteker med stroboskopisk lys og bestemte videospil samt at benytte polaroid solbriller i særlige situationer. UDREDNING/DIAGNOSTICERING Sygehistorie: helst med observatør EEG de interiktale fund er spikes, polyspikes og harpwaves, der optræder episodisk i den almindelige baggrundsaktivitet Video-EEG bruges især differentialdiagnostisk og i forbindelse med udredning af patienter til epilepsikirurgi for at lokalisere fokus. Elektrokortikografi registrerer direkte fra cortex og benyttes kun i forbindelse med epilepsikirurgi MR-skanning af hjernen SPECT-skanning af hjernen BEHANDLING AF EPILEPSI Antiepileptiske farmakologiske virkningsmekanismer omfatter modulation af den synaptiske transmission. Ved receptorpåvirkning af ionkanaler faciliteres især det primært inhibitoriske GABA-erge system og det eksitatoriske glutaminerge system hæmmes. Disse systemer er med at opretholde balancen mellem inhibitoriske og eksitatoriske processer, der forhindrer hypersynkronisering af grupper af neuroner, spredning og kliniske anfald. 48
49 Børn omsætter de fleste antiepileptika hurtigere end voksne og kræver en relativt dosering og flere dagsdoser. Antiepileptisk behandling består af: Medikamentel behandling: Ved gentagne og langvarige anfald: iv. diazepam 10 mg eller rektal diazepam iv. clonazepam 1 mg kan bruges Kortvarigt epileptisk anfald kræver ingen behandling Profylaktisk behandling: kommer an på hvor hyppige anfaldene er samt varighed. Ved toniskkloniske anfald, som frembyder risiko for faldtraume, og som ledsages af anoxi pga. kramper i respirationsmusklerne, vil man starte behandling efter 2 anfald, når disse er indtrådt inden for en kortere periode. Monoterapi i mindst effektiv dosis bør tilstræbes, kombinationsbehandling kan blive nødvendig. Er resultatet fortsat utilfredstillende, suppleres med et andet antiepileptikum i stigende doser. Når patienten har været anfaldsfri i ca. 2-5 år, overvejes seponering i samråd med patienten. Aftrapningen foregår langsomt over min. 6 måneder. Risikoen for recidiv er betydeligt selv efter 5- års anfaldsfrihed. Faktorer der øger risikoen for recidiv er komplekse fokale anfald, abnormaliteter i EEG, organisk hjernelidelse eller progredierende hjernesygdom samt tidligere vanskeligheder med anfaldskontrol. Ved recidiv genoptages behandlingen. Lægemidler valg af præparattype skal tilpasses patientens alder, køn og fertilitet. Man skal altid forsøge med at behandle med et præparat, fordi bivirkninger stiger ekspotentielt med antallet af anvendte antiepileptika: - Oxcarbazepin (Trileptal, Apydan, OXC). 1. valgspræparat til fokale anfald med og uden generaliserede tonisk-kloniske anfald. Dosering: 150 mg, stigende med 150 mg hver 2. dag til 450 mg x 2. Vedligeholdelsesdosering: mg/døgn. Ved overdosering: træthed, svimmelhed, ataksi, diplopi og tremor. Hyponatriæmi og ødemer hos ældre. Allergiske reaktioner hududslæt, agranulocytose. OXC stimulerer metabolisme af en række andre medikamina ved induktion af leverenzymer bl.a. p-piller. - Carbamazepin (Tegretol, Trimonil, Nordotol, karbamazepin, CBZ). Fokale anfald med og uden generaliserede tonisk-kloniske anfald. Startdosis 100 mg x 1 stigende med 100 mg hver 2. dag til 400 mg x 2. Vedligeholdelsesdosis mg/døgn. Samme bivirkninger som oxcarbazepin. Neuralrørsdefekter hos børn med moderen behandlet for midlet under svangerskabet. - Valproat (Delepsine, Deprakine, Orfiril, VPA). Virkning på alle typer anfald. 1. valg ved idiopatiske generaliserede epilepsier. Dosis mg (1-2 x dgl). Vedligeholdelsesdosis mg dgl. Bivirkninger: ventrikelslimhindeirritation, appetit og vægtstigning (50 %), tremor manuum og alopeci samt toksisk hepatitis og trombocytopeni. Neuralrørdefekter hos børn med moderen med behandling under svangerskabet. Kontraindikation: leverinsufficiens og trombocytopeni - Lamotrigin (Lamictal, lamotrigin, LTG). Virkning på alle typer anfald undtagen myoklonier. 1. valg ved fokal epilepsi. Langsom og forsigtig start pga. risiko for allergisk hudreaktion (10 49
50 %). Dosering: 25 mg/døgn i 2 uger, derefter 50 mg i 2 uger. Herefter øges med højst 50 mg hver eller hver 2. uge til klinisk respons. Vedligeholdelsesdosis mg. - Topimat (Topimax, TPM). Virkning på alle typer anfald. Forsigtig start pga. risiko for kognitive bivirkninger. Startdosis 25 mg i 14 dage stigende med 25 mg hver 14. dag til 75 mg x 2. Vedligeholdelsesdosis mg dgl. Bivirkning: vægttab - Levetiracetam (Keppra, LEV). Virkning på de fleste anfaldstyper. Startdosis 250 mg x 2 stigende med 250 mg/uge til vedligeholdelsesdosis mg/døgn. Bivirkninger: psykiske ændringer, emotionel labilitet - Phenytoin (Fenytoin, PHT). Fokale og generaliserede tonisk-kloniske anfald. Ved status epilepticus. Resoberes langsomt fra mave-tarmkanalen, hvor 2 doser/døgn, og ligevægtskoncentrationen i plasma nås efter 7-12 dage. Dosis: 5 mg/kg/døgn ( mg). Bivirkninger: træthed, ataksi, dysartri, svimmelhed og nausea. Hududslæt og neuropati. Ved langvarigt brug: gingival hyperplasi og hirsutisme. Kontraindikation: leverinsufficiens. Risiko for p-pillesvigt - Phenobarbital (Fenemal, phenobarbital, PB). Virkning ved alle typer anfald. Bruges sjældent pga. kognitive bivirkninger. Døgndosis mg, ligevægtskoncentration efter 3 uger. - Primidon (Primidon, PRM). Fokale og sekundært generaliserede tonisk-kloniske anfald, juvenil myoklon epilepsi, Lennox-Gastaut syndrom. Stoffet nedbrydes i organismen til phenobarbital, som antages at være den virksomme metabolit. - Vigabatrin (Sabrilex, VGB). Virkning mod fokale anfald med og uden sekundær generalisering og infantile spasmer. Bruges ikke mere pga. irreversible synsdefekter - Clonazepam (Rivotril, CZP). Ved alle typer anfald, især myoklonier. Ved status epilepticus. Toleransudvikling - Clobazam (Frisium, CLB). Ved alle typer anfald, mest som tillægsbehandling og natlige anfald. - Ethosuximid (Zarondan, ESM). Kun ved absencer. Absorberes hurtigt fra mave-tarmkanalen og indtages med måltider. - Gabapentin. GABA-lignende aminosyre, ved fokale anfald med og uden sekundært generaliserede tonisk-kloniske anfald. - Pregabalin (Lyrica). GABA-analog - Tiagabin (Gabitril). GABA re-uptake hæmmer, der øger mængden af GABA i synapserne. - Sultiam (Ospolot). Begrænset anvendelse, ved behandlingsresistent epilepsi - Zonisamid (Zonegran). Mod alle typer anfald. Nyt præparat og indtil videre begrænset anvendelse. Kirurgisk behandling Fjernelse af epileptisk fokus, når ej effekt af medicin f.eks. foci i tindingslapperne f.eks. hippocampal sklerose, hvor operationsresultaterne er gode med anfaldsfrihed på %. Inden operation PET- og MR-scanning, video-eeg-overvågning med anfaldsregistrering evt. med intrakranielle elektroder og stimulation, måling af den fokale hjernegennemblødning med SPECT udenfor og under anfald, neuropsykologisk undersøgelse med bestemmelse af hemisfæredominans 50
51 Diætbehandling, modificeret ketogen diæt (lavkulhydrat diæt, aktins diæt) N. vagus-stimulation Ved medicinsk behandlingsrefraktær og ej kandidat til kirurgisk behandling. Indoperation af venstre n. vagus på halsen. Virkningsmekanisme ukendt. Effekt 50 %. Generende bivirkning hæshed ved aktiv stimulator STATUS EPILEPTICUS Defineres som en tilstand med langvarige (> 30 min) eller gentagne epileptiske anfald, der optræder med så korte intervaller, at patienten ikke genvinder bevidsthed mellem anfaldene. Kræver omgående behandling for at undgå hjerneskade, dvs. så start mistanken om status påstår, og anfald varende over 3-5 min. Konvulsiv status epilepticus status af generaliserede tonisk-kloniske anfald. Opstår ofte som komplikation til en anden akut alvorlig cerebral sygdom som encephalitis, cerebrovaskulær sygdom og metabolisk encefalopati, alkohol- og medicinabstinens, ved non-compliance hos patienter med kendt epilepsi og ses oftere ved symptomatiske end idiopatiske epilepsier. Uden kendt årsag 40 % hos epilepsipatienterne. De første 30 min er kompensationsfasen, hvor den cerebrale metabolisme øges voldsomt pga. anfaldsaktiviteten, men er dækket af fysiologiske mekanismer og dermed beskyttende mod hypoksi og metabolisk skade. Efter 30 min, i inkompensationsfasen, den øgede metabolismes behov kan ikke dækkes, hvorfor der opstår cerebral skade. Vedvarende motoriske fænomener aftager til sidst, og kun persisterer som ansigts- eller øjenmyoklonier, stadiet kaldet diskret status epilepticus, der er udtryk for svære metaboliske forstyrrelser i hjernen. Startes behandling ikke her akut, medfører det risiko for irreversibel hjerneskade og død. Behandling: Tilførsel af ilt da risiko for irreversible fokale skader i områder, der er særlige følsomme for iskæmi og ødem Antiepileptika: - Iv. diazepam 10 (5-20) mg (0,2 mg/kg, givet i refrakte doser af 5 mg/min) eller iv. clonazepam 1-2 mg over 1-2 min. - Iv. fos-phenytoin (Pro-Epanutin) mg/kg iv (max mg/min). Gives efter de første 30 min er overskredet. Gives under EKG-overvågning da risiko for arytmier. Til patienter der ikke i forvejen er i behandling med disse. Mindre egnet som akut behandling, da det tager ca. ½ time inden koncentration i hjernen er lig med plasma-koncentration eller - Iv. valproat mg/kg, startdosis mg over 5 min. Max 6000 mg/døgn. Ingen kardiotoksiske eller respirationsdæmpende effekt. Bruges ej ved neurointensivt beredskab - Iv. phenobarbital (Fenemal) 15 mg/kg, max infusionshastighed mg/min, eller im. Ved abstinenskramper. Fenemal er respirationsdeprimerende, derfor monitorering af respiration. Monitorering af respiration, blodtryk og EKG Akut bestemmelse af glukose, elektrolytter, nyre- & leverparametre samt antiepileptika Ved mistanke om alkohol: tiamin 400 mg iv og B-combin forte 2 ml iv. 51
52 Ved mistanke om hypoglykæmi: glukose 50 % 50 ml iv Respirator behandling, hvis ej effekt af medicin Non-konvulsiv status epilepticus: Absence status typisk et barn, i timer bevidsthedsfjern, langsom, ved siden af sig selv, klarer kun de simpleste ting Behandling: - Iv. diazepam - Hvis ej effektiv forsøges iv. valproat Kompleks fokal status epilepticus enten langvarigt kontinuerligt anfald eller det ene kompleks fokale anfald afløser det andet med minutters varighed, uden patienten genvinder normalt bevidsthedsniveau mellem anfaldene. Karakteriseret som epileptisk tågetilstand og kan være ledsaget af automatismer. Behandling: - Iv. diazepam efterfulgt af fosphynytoin SVIMMELHED Vertigo defineres som en bevægelsesillusion. Det kan være illusion om at omgivelserne bevæger sig eller om at man selv bevæger sig. Bevægelserne karakteriseres ofte som enten rotatoriske (gyratorisk) eller gyngende/vippende (nautiske). Vertigo skyldes en perifer eller central påvirkning af det vestibulære apparat. Perifere årsager symptomer er svimmelhed (gyratorisk eller nautisk), kvalme og opkastning, balancebesvær (svært at stå oprejst, eller falde ud af sengen) Transportsyge Morbus meniére skyldes et overtryk i det endolymfatiske system pga. ophobning af endolymfen af ukendt årsag. Anfaldsvis, voldsom gyratorisk svimmelhed ledsaget af tinnitus og hørenedsættelse. Ofte en trykkende fornemmelse omkring af det afficerede øre samt nystagmus. Cefalostatisk svimmelhed benign positionel vertigo, optræder ved pludselige stillingsændringer (infektiøst, traumer eller degenerativt betinget). Menes at være udløst af calcium carbonat krystaller (løvrivning fra otilitsækkene) i endolymfen i den posteriore buegang. Symptomerne opstår ved hovedbevægelser f.eks. bagudbøjning af hovedet, rotation af hovedet og foroverbøjning, ved overgang fra siddende til liggende stilling og ved vending i sengen fra side til den anden. Normal hørelse, ingen tinnitus. Ofte kortvarig positionsnystagmus. Neuritis vestibularis akut opstået udtalt gyratorisk svimmelhed af længere varighed uden ledsagende høretab. Initialt kvalme, opkastninger samt balanceforstyrrelser med gangdeviation, som aftager i løbet af nogle dage. Træthed og almen utilpashed. Forværrende faktor er hovedbevægelser. Spontan remission efter nogle uger. 52
53 Labyrintitis (det indre øre (cochlea) og det vestibulære apparat) oftest en komplikation til kronisk otitis media. Gyratorisk vertigo med kvalme og opkastninger, døvhed, nystagmus og balanceforstyrrelser. Acusticusneurinom Apopleksi i labyrinten (det indre øre) Aminoglykosidpåvirkning Centrale årsager symptomerne ofte konstant, mindre udtalte og mere ukarakteristiske. Nystagmus kan være horisontal, vertikal eller rotatorisk og varierer med blikretningen. Abnorm Rombergs test, linie- og blindgang samt faldetendens. Tumorer eller anden rumopfyldende proces i den cerebellopontine vinkel, i hjernestammen eller i cerebellum acuticusneurinom, meningeom, epidermoid Apopleksi i hjernestammen Multipel sklerose ICP Blandede årsager: Hypertension Anæmi Synkoper Hypotyroidisme Feber Medikamentel intoksikation Okulære forstyrrelser psykogen Ledsagende symptomer: Nystagmus udtryk for forstyrrelser i de vestibulo-okulære refleksbaner Gang- og balanceproblemer f.eks. Rombergs prøve kan være positiv, blindgang kan vise deviation mod læsionens side, og blindgang på stedet kan vise rotation. Udtryk for forstyrrelser i de vestibulospinale refleksbaner Høretab Kranienervepareser Cerebellare symptomer ved FNF test kan der ses forbipegning, som har samme retning med begge overekstremiteter (til læsionens side) Kvalme og opkastninger Ved akut opstået svimmelhed skal man altid tænke på: Meniéres sygdom Labyrintitis Neuritis vestibularis Benign positionel nystagmus 53
54 Processer i den cerebello-pontine vinkel eller tilstædende dele af hjernestammen Diverse læsioner og ledsagende symptomer samt årsager: Læsioner i: Labyrinten svimmelhed af 1-2 timers varighed, kvalme, opkastninger, nystagmus, gangusikkerhed, høretab Nervus vestibularis enkeltstående tilfælde af paroksysmal vertigo (svær). Årsager: infektion i øvre luftveje (rhinitis eller sinuitis) Cerebellopontine vinkel horisontal grov nystagmus mod læsionens side, gangataksi med ubalance mod læsionens side, højfrekvent høretab, og ved større læsioner parese af 5., 7., 9. og 10. kranienerve. Årsager: acusticusneurinom, tumorer, granulomatøs infiltration, vaskulære læsioner Hjernestamme nystagmus, ipsilateral kranienerveparese, kontralateral pyramidebanesymptomer og ipsilateral cerebellar ataksi. Årsager: infarkt, demyelinisernde læsioner og malign infiltration Cerebellum nystagmus, gangataksi og unilaterale cerebellare symptomer fra en ipsilateral læsion. Årsager: tumor, demyeliniserende, traumatiske eller vaskulære læsioner og infektioner Sjældnere andre supranukleær læsioner Undersøgelser/test: Hallpikes manøvre (Dix-Hallpikes test) bruges til at udløse positionsinduceret nystagmus og vertigo. Relevant hvis symptomerne er relateret enten til bevægelser af hovedet eller til bestemte positioner af hovedet Kaloriske undersøgelser test for den vestibulære funktion Behandlingen er oftest symptomatisk og retter sig i øvrigt væsentligst mod årsagen til sygdommen. DEMENS En samling af symptomer, et syndrom, IKKE sygdom. Her forstås en svækkelse af hjernens intellektuelle funktioner: Hukommelse Sprog Orientering Tænkning Dømmekraft Overblik Rum-retningsopfattelse Svækkelsen kan ledsages af forandringer i personlighed og adfærd og medfører funktionsevne i dagligdagen. Årsager > 200 sygdomme kan være associeret med kognitiv svækkelse eller demens: 54
55 Hjernesygdomme demens kan optræde sent i forløbet eller være debutsymptom Neurodegenerative hjernesygdomme Vaskulære hjernesygdomme Rumopfyldende intrakranielle processer Hydrocephalus Inflammatoriske, infektiøse eller non-infektiøse hjernesygdomme Forgiftninger Medfødte metaboliske hjernesygdomme med debut i voksenalder En række medicinske og metaboliske sygdomme Somatiske sygdomme med hjernepåvirkning Diagnostistiske kriterier: A. Udvikling af multiple kognitive deficit, som omfatter hukommelsessvækkelse og mindst 1 af de følgende: Afasi Apraksi Agnosi Eksekutiv dysfunktion B. De kognitive deficits skal dokumenteres ved objektiv undersøgelse (testning) Have en sværhedsgrad så arbejdsevnen eller den sociale funktionsevne er reduceret Repræsentere en reduktion fra et tidligere højere funktionsniveau C. Diagnosen kan ikke stilles hvis de kognitive deficits forekommer alene i en periode med bevidsthedssvækkelse eller delirium D. Der skal ud fra sygehistorien, den objektive undersøgelse eller de parakliniske undersøgelser være holdepunkter for at sygdomsbilledet har et organisk grundlag, og sygdomsbilledet må ikke bedre kunne forklares ved en primær psykiatrisk sygdom (f.eks. depression eller skizofreni) Påvirket abstrakt tankegang Påvirket dømmekraft Påvirket personlighed Kognitive forstyrrelser f.eks. afasi eller apraksi (dokumenteret ved test) Påvirkede daglige aktiviteter Incidens: Stigende med stigende alder: nye tilfælde/år, prævalens tilfælde i DK Symptomer: Hukommelsessvækkelse Ændringer i adfærd Psykiske symptomer: Personlighedsforandringer Vrangforestillinger 55
56 Hallucinationer Affektive symptomer Søvnforstyrrelser Spiseforstyrrelser Seksuelle forstyrrelser Emotionelle symptomer Træthed Apati Initiativ Arbejdsevne Funktionsevne i hverdagen (f.eks. evnen til at bruge en telefon, lave mad, betale korrekt i en butik, finde vej, tage bussen, personlig hygiejne) Sværhedsgraden kan inddeles i: Let demens som interfererer med normale daglige aktiviteter Middelsvær demens patienten kan ikke klare sig uden hjælp fra andre Svær demens kontinuerlig pleje og overvågning er nødvendig Diagnose: Grundig anamnese fra patienten og en nær pårørende Objektiv somatisk undersøgelse formål at afsløre evt. fysiske tegn på en bestemt demenssygdom og at identificere evt. andre sygdomme, som bør behandles Neurologisk undersøgelse særlig opmærksomhed på: Gangfunktion Syn Øjenbevægelser Talefunktion Synkefunktion Facialisfunktion Ekstrapyramidale tegn (specielt tonus aksialt og i ekstremiteter, ufrivillige bevægelser) Fascikulationer Primitive reflekser Undersøgelse af de kognitive funktioner (Mini Mental State Examination (MMSE)) Psykiatrisk vurdering en systemisk udspørgen om psykiske og adfærdsmæssige forstyrrelser og en bedømmelse af adfærd, stemningsleje og evt. psykotiske manifestationer under samtale og undersøgelse Vurdering af funktionsevne Eksempler på grov vurdering af det kognitive funktionsniveau (MMSE): At indprente sig 3-5 ord, som skal kunne gentages efter afledning At løse enkle regneopgaver, f.eks =prøven 56
57 At gentage talrækker, som gradvist øges fra 3-7 cifre, hvorved den umiddelbare auditive hukommelse (talspændvidde) kan vurderes. At nævne så mange ord som begynder med et bestemt bogstav som muligt inden for 1 minut (eller så mange dyr som muligt inden for 1 minut), hvilket giver et indtryk af ordmobiliseringsevnen At give en fortolkning af ordsprog, hvilket giver et indtryk af patientens abstrakte tænkeevne. Eksempel: 1 fugl i hånden er bedre end 10 på taget At fortælle en historie, hvorved spontantalen og evt. afasi kan vurderes At benævne foreviste genstande og at efterkomme verbale opfordringer (f.eks. peg på døren). Herved fås indtryk af sprogfunktionen At tegne f.eks. en urskive eller en kube, hvorved en vurdering af visuospatielle funktioner kan opnås At vise hvordan man reder sit hår, bruger en saks, osv. hvorved praksis kan vurderes Parakliniske fund: Formål: At sandsynliggøre tilstedeværelsen af hjernesygdom samt at identificere hvilken hjernesygdom der er tale om, herunder især at identificere fokale hjernesygdomme, som kunne være årsag til symptomerne At undersøge for metaboliske tilstande og andre potentielt reversible sygdomme, som kan medføre kognitive symptomer Undersøgelser: Blodprøver hæm-status, S-Kreatinin og elektrolytter, glukose, leverprøver, calcium, TSH, SR, CRP Serologiske test syfilis, HIV og Borrelia P-Cobalamin ANA-screening CT/MR-scanning kan vise cerebral atrofi: Kortikal atrofi breddeøgede sulci Central atrofi et forstørret ventrikelsystem Diffus atrofi Kan desuden identificere fokale cerebrale læsioner f.eks. infarkter, blødninger, tumorer, hvid substans læsioner, hydrocephalus eller inflammatoriske læsioner SPECT/PET-scanning viser hypoperfusion og hypometabolisme EEG uspecifik diffus lavfrekvent aktivitet, kan afsløre epileptisk aktivitet Undersøgelse for CSV for protein, celler, glukose, IgG-indeks, og oligoklonale bånd Genetisk testning undersøgelse for autosomalt dominante demensgivende sygdomme f.eks. Alzheimers sygdom med tidlig debut, visse former for fronto-temporal demens, Huntingtons chorea, prionsygdomme, familiær vaskulær demens (CADASIL) Behandling og sociale tilbud: Rådgivning, information og opfølgning Adfærdsterapi 57
58 Ændringer af omgivelser og aktiviteter Medicinsk antidepressiva til patienter med depression. Antikolinerge antidepressiva kan forværre de kognitive symptomer og er derfor kontraindiceret Årsager til psykiatriske symptomer klarlægges inden man ordinerer medicinsk behandling Reminiscensterapi Validering Realitets-orienteringstræning Musikterapi Praktisk hjem i hjemmet f.eks. hjemmehjælp og hjemmesygeplejerske Madudbringning Deltagelse i aktiviteter i dagcenter eller daghjem Kørselsordninger Støtte og rådgivning til pårørende SYGDOMME DER KAN MEDFØRE KOGNITIVE SYMPTOMER Epilepsi Infektioner i CNS f.eks. hjerneabsces, AIDS, neurosyfilis Normaltrykshydrocephalus demens eller lette kognitive forstyrrelser med subkortikalt præg, urininkontinens (partiel supranukleær læsion med uhæmmet blære) og småtrippende ataksi-lignende gang Intrakranielle rumopfyldende processer f.eks. kronisk subdural hæmatom, frontale tumorer Cerebral vasculitis Wilsons sygdom Visse mangelsygdomme og metaboliske sygdomme Visse medikamina Misbrug af alkohol alkoholisk demens Wernicke-Korsakoffs syndrom, som skyldes tiaminmangel Depression ALZHEIMERS SYGDOM Er en progredierende degenerativ cerebral sygdom og den hyppigste årsag til demens. De kliniske kriterier: Hukommelsessvækkelse dokumenteret ved testning Svækkelse af mindst en anden kognitiv funktion Symptomerne medfører forringet social funktionsevne Fravær af bevidsthedssvækkelse Gradvis debut (mellem 40 og 90 år) og gradvis progression Symptomerne kan ikke bedre forklares ved depression eller anden psykisk lidelse Anden hjernesygdom er udelukket ved grundige undersøgelser 58
59 Nye forskningskriterier fra 2007: Svækkelse af den episodiske hukommelse tidligt i forløbet Mindst et af følgende tegn: Medial temporallapsatrofi på MR Abnorme CSV markører Specifikt metabolisk mønster på SPECT eller PET Familiær mutation for autosomal dominant arvelig Alzheimers sygdom Ætiologi findes i sporadisk og en autosomal dominant arvelig form (1-3 %): Mutationer på kromosom 1 (PS-2), 14 (PS-2) og 21 (APP) øger produktionen eller aflejringer af betaamyloid. Desuden neurofibllære sammenfiltringer eller tangles som indeholder hyperfosforyleret tau-protein Apolipoprotein E4-genet Tilfælde blandt 1. gradsslægtninge Downs syndrom Kardiovaskulære faktorer rygning, blodtryk, manglende motion, kostfaktorer, P-Cholesterol Sygdommen er karakteriseret ved degeneration af neuroner, synaptisk dysfunktion og koncentration af neurotransmittorer, især acetylkolin. Ophobning af beta-amyloid i plaques menes at igangsætte en kaskade som fører til disse forandringer. Beta-peptidet er dannet amyloid precursor protein (APP). Den kombinerede effekt af 2 sekretaser, gamma-sekretase og beta-sekretase, på APP resulterer i dannelsen af aminosyrer langs peptider, som aflejres i uopløselige extracellulære plaques. Aflejringen og den neurotoksiske virkning af betaamyloid, hyperfosforyleringen af tau-proteinet, samt vaskulære, inflammatoriske og genetiske faktorer spiller en fælles rolle i udviklingen af sygdomsforandringerne. Makroskopisk: først atrofi af mediale temporallapsstrukturer (entorhinale cortex og hippocampus) og senere mere diffus atrofi Histologisk: neurontab, intercellulære senile plaques med beta-amyloidaflejringer og intraneuronale neurofibrillære sammenfiltringer eller tangles, som indeholder hyperfosforyleret tau-protein. Forandringerne optræder først i hippocampusregionen og breder sig siden til store dele af den cerebrale cortex. Desuden synapser med tab af acetylkolin og perivaskulær aflejring af beta-amyloid. Symptomer: Hukommelsessvækkelse for nylige begivenheder Indprentningssvækkelse Koncentrationssvækkelse Ordmobiliseringsbesvær Problemer med at finde navne på personer, steder og ting Aftaler glemmes ofte, og ting forlægges Personlighedsforandringer 59
60 Emotionelle symptomer Træthed Apati Initiativ Arbejdsevne eller funktionsevne i hverdagen uden oplagt anden årsag Sygdommen progredierer gradvist og patienten bliver mere og mere afhængig af andres hjælp. Senere kommer andre symptomer: Epileptiske anfald Vandladningsproblemer Lette Parkinson-symptomer Psykiske symptomer Adfærdsforstyrrelser Et karakteriseret tegn: the head turning sign refererer til at patienten ved spørgsmål om anamnese og andre oplysninger ofte drejer hovedet mod den pårørende for at søge hjælp til svarene. Parakliniske fund: MR-scanning medial temporallapsatrofi CVS beta-amyloid og tau og phospho-tau, men normale værdier udelukker ikke diagnosen SPECT/PET regional perfusion og glukose metabolisme, især temporoparietalt EEG fokal lavfrekvent aktivitet temporalt Neuropsykologisk undersøgelse ved let eller tvivlsom demens Behandling: Acetylkolinesterase-hæmmere (donepezil, galantamin og rivastigmin) ved let til moderat demens. Symptomatisk effekt, dvs. ingen bremsning af selve sygdomsforandringerne Bedrer de kognitive funktioner, den daglige funktionsevne og neuropsykiatriske symptomer og således udskyder sygdomsprogressionen med ½-1 år. Bivirkninger: gastrointestinale, hovedpine, svimmelhed, muskelkramper, konfusion, bradykardi, søvnbesvær, hudkløe og hududslæt. Forsigtighed ved ulcus, epilepsi, astma og overledningsforstyrrelser i hjertet NMDA (N-methyl d-aspartat)-antagonist ved moderat til svær demens. Symptomatisk effekt dvs. ingen bremsning af selve sygdomsforandringerne. Ved AS overstimuleres NMDA receptorerne af glutamat, hvilket menes at bidrage til symptomerne og den neurotoksiske effekt. Memantine bringer den glutaminerge neurotransmission tilbage til fysiologisk niveau og bedrer kommunikationen i de glutaminerge neuroner. Memantin bedrer funktionsniveauet i dagligdagen og de kognitive funktioner hos patienter Bivirkninger: hovedpine, svimmelhed, træthed, konfusion. Forsigtighed ved epilepsi, nylig AMI, ukontrolleret hypertension, ubehandlet hjerteinsufficiens og svært leverfunktion og nyrefunktion 60
61 FRONTO-TEMPORAL DEMENS Et klinisk syndrom der ses ved mange demenssygdomme. Op til 40 % er arvelige og skyldes knap 50 % mutation i mikrotubuli-associeret protein tau (MAPT) eller progranulin-genet, begge gener på kromosom 17. Dog er der stor variation på fænotype inden for den samme familie f.eks. en har adfærdsforstyrrelser og den anden har sproglige forstyrrelser. Den udgør ca % af alle demenstilfælde med debutalderen mellem 40 år og 60 år. Der er makroskopisk asymmetrisk atrofi af frontallap og anterior temporallap. Der er en skrap afgrænsning til det øvrige hjernevæv. Mikroskopisk inddeles efter farvbarhed af intraneuronale eller intranukleære inklusioner med antistof mod henholdsvis tau (Picks sygdom, fronto-temporal demens med mutationer i MAPT-genet, progressiv supranukleær parese (PSP), kortiko-basal degeneration), proteinet transactive response (TAR) DNA-binding protein (TDP-43) (fronto-temporal demens med ALS og patienter med mutationer i progranulingenet) og ubiquitin (fronto-temporal demens-3 (CHMP2B-genet på kromosom 3), neurofilament inklusionslegeme-demens). Kliniske kriterier: Alle 6 kriterier skal være opfyldt for at stille diagnosen: 1. Udvikling af adfærdsmæssige eller kognitive forstyrrelser i form af enten: a. Tidligt indsættende og progredierende personlighedsændringer, karakteriseret ved vanskeligheder med at tilpasse og regulere adfærd, hvilket ofte resulterer i upassende svar eller handlinger eller b. Tidligt indsættende og progredierende ændringer i sproget, karakteriseret ved ekspressive vanskeligheder eller svære problemer med benævnelse og sprogforståelse 2. Vanskelighederne beskrevet under 1a eller 1b forårsager en væsentlig forringelse af den sociale eller arbejdsmæssig funktionsevne og repræsenterer en tydelig forringelse i forhold til det tidligere funktionsniveau 3. Forløbet er karakteriseret ved snigende debut og kontinuerlig svækkelse af funktionsniveauet 4. Vanskelighederne beskrevet under 1a eller 1b skyldes ikke andre sygdomme i nervesystemet f.eks. cerebrovaskulær sygdom, systemisk sygdom eller misbrug af alkohol, medicin eller andet 5. Vanskeligheder optræder ikke udelukkende i forbindelse med delirium 6. Forstyrrelserne lader sig ikke bedre forklare af en psykiatrisk diagnose f.eks. depression Symptomer: Nytilkomne og fremadskridende adfærdsændringer tab af hæmninger, emotionel affladning med manglende indlevelsesevne, tab af indsigt i egen situation, ændret personlig hygiejne, ændringer i spisevaner med indtag af søde sager og overspisning medførende vægtstigning. Senere afløses af apati. Fremadskredende Broca afasi - sproglige forstyrrelser med tendens til ekkolali, perseveration, aftagende ordforråd og spontan tale og til sidst mutisme. Semantisk demens: ikke-flydende afasi med tab af forståelse af betydningen af ord og begreber (semantik: læren om ordenes betydning) 61
62 Undersøgelser: Ved neuropsykologiske test er det især eksekutive funktioner der er ramt: problemer med planlægning, problemløsning, abstraktion og mental fleksibilitet. Derimod episodisk hukommelse og visuo-perception samt visuo-konstruktion bevarede. Neurologisk undersøgelse: livlige primitive reflekser (læbe-, sutte- og griberefleks) CT/MR-skanning asymmetrisk atrofi af frontal- og/eller forreste del af temporallapperne. Ved afasien er atrofien mest udtalt omkring venstre fissura Sylvii PET/SPECT-skanning perfusion eller metabolisme frontal- og forreste del af temporallapperne Behandling: der findes ikke specifik medicinsk behandling til fronto-temporal demens. Man kan forsøge selektive serotonin-reuptake-inhibitorer (SSRI), men effekten på adfærd er begrænset. Gennemsnit overlevelse 6 år. LEWY BODY DEMENS (DLB) En langsomt fremadskridende neurodegenerativ hjernesygdom (15-20 % af alle demenstilfælde), som medfører demens, parkinsonisme med balanceforstyrrelser og ofte synshallucinationer. Hvis demens debuterer inden for 12 måneder fra diagnose af Parkinsons sygdom, taler man om Lewy body demens, er debut senere, er diagnosen Parkinsons sygdom med demens. Lewy Bodies består af aggregeret alfa-synuclein, ubiquitin og neurofilament. I substantia nigra, locus coeruleus og nucleus basalis findes tab af nerveceller. Kliniske kriterier Centralt kriterium skal være opfyldt: 1. Demens defineret som en progredierende kognitiv svækkelse, der er tilstrækkeligt alvorlig til at påvirke almindelig social eller arbejdsmæssig funktionsevne. Udtalt eller vedvarende hukommelsesbesvær ses ikke nødvendigvis i den tidlige fase, men bliver tydeligere, efterhånden som sygdommen progredierer. Svigt i opmærksomhed, subkortikale-frontale og visuospatiale funktioner kan være særligt udtalte Kernekriterier mindst 2 skal være opfyldt: 1. Fluktuerende kognition (ikke konsensus om tidsperspektivet) 2. Recidiverende visuelle hallucinationer 3. Spontan parkinsonisme Supplerende kriterier: 1. REM sleep behaviour disorder 2. Udtalt neuroleptika sensitivitet 3. Lav dopamintransporteroptagelse i basalganglier ved SPECT/PET Kliniske fund: Fluktuerende kognitive deficit rammer opmærksomhed (fra time til time), frontale og subkortikale funktioner og visuo-perceptuelle færdigheder 62
63 Parkinsonisme sygdommen kan også debutere med bevægelsesforstyrrelser i form af symmetrisk akinetisk rigid parkinsonisme Visuelle hallucinationer (70 %) Systematiske vrangforestillinger Gentagen faldtendens Forbigående påvirkninger af bevidstheden Forstyrrelser af nattesøvnen mareridt og abnorm natlig adfærd Behandling: Acetylkolineaterase-hæmmere (rivastigmin) På grund af neuroleptikaoverfølsomhed skal brug af selv atypiske neuroleptika så vidt som muligt undgås Tilbageholden med L-DOPA pga. risiko for bivirkninger i form af hallucinationer VASKULÆR DEMENS Demens på aterosklerotisk grundlag. Udgør % af alle tilfælde. Sygdomme, som kan medføre vaskulær demens, omfatter subkortikal småkarssygdom med demens, multiinfarkt demens, demens ved et strategisk placeret enkelt infarkt, hypoperfusion (f.eks. efter anoxi) og hæmoragisk demens. I nogle tilfælde af familiært optrædende sygdom CADASIL (cerebral autosomal dominant arteriopati med subcorticale infarkter og leukoencefalopati) Diagnostiske kriterier: Punkt 1-3 skal være opfyldte: 1. Demens karakteriseret ved: a. Reduceret kognitivt funktionsniveau sammenholdt med tidligere b. Reduceret hukommelsesfunktion c. Mindst et andet kognitivt deficit d. Ingen bevidsthedsforstyrrelse, svær afasi eller svære sensomotoriske deficit som kan kompromittere den neuropsykologiske undersøgelse e. Reduceret ADL-funktion (følge af demens, og ikke alene pga. evt. motorisk funktionsnedsættelse) 2. Evidens for cerebrovaskulær sygdom a. Fokale neurologiske tegn forenelige med apopleksi (med eller uden apopleksi-anamnese) eller b. Anamnese forenelig med apopleksi eller c. Radiologisk evidens for cerebrovaskulær sygdom (mangler dette er diagnosen usandsynlig) 3. Klinisk sammenhæng mellem demens og cerebrovaskulær sygdom a. Debut af demens inden for 3 måneder efter apopleksi og/eller b. Akut debut eller trinvis progression af symptomer Symptomer: Neurologiske udfald: 63
64 Afasi Parese Styringsbesvær Synsfeltsdefekter Depression Vandladningsforstyrrelser Dysartri Behandlingen omfatter kontrol og eventuel behandling af cerebrovaskulære risikofaktorer (plasmalipider, hypertension, diabetes, rygning). En vis effekt af acetylkolinesterase-hæmmere og memantin. WERNICKES ENCEPHALOPATI En akut encephalopati med bevidsthedsforstyrrelser, oftalmoplegi og ataksi, som skyldes et ernæringsdeficit med tiamin (vitamin B 1 ) mangel. Ses hos alkoholister, ved malnutrition af anden årsag, ved langvarige opkastninger, anorexia nervosa og andre tilstande med insufficient tilførsel af tiamin. Tiamin indgår i tiaminpyrofosfat, som er koenzym ved decarboxylering af pyrodruesyre og alfa-ketoglutarsyre, hvorfor der ved denne tilstand kan ses ophobning af pyruvat i vævet og blodet. Der ses akutte forandringer med nekroser, evt. hæmoragier i corpora mammillaria, fornix, i de dorsomediale kerner af thalamus og centralt i den øvre del af hjernestammen og omkring 3. og 4. ventrikel. Symptomer: Bevidsthedsforstyrrelser Konfusion Apati Svigtende hukommelse Ataksi Nystagmus Forstyrrelser af øjenmotorik bilateral abducensparese, evt. komplet oftalmoplegi Elektrolyt-derangement Dehydrering Hypotermi Påvirket leverfunktion Perifer neuropati Behandling: Behandlingen er iv. tiamin i store doser f.eks. 400 mg x 1-2/døgn, efterfulgt af en peroral indgift af 300 mg x 3 dgl. indtil sufficient kost er genetableret. Der bør ikke gives glukose inden der gives tiamin, da dette kan øge behovet for coenzymet tiaminpyrofosfat og dermed forværre tilstanden. 64
65 KORSAKOFFS SYNDROM En følgetilstand efter Wernickes encephalopati. Svær amnesi med svigtende hukommelse og konfabulationer for hændelser foregået timer eller minutter tidligere Der er degenerative forandringer i de områder, der er afficeret ved Wernickes encefalopati, specielt i den mediale del af temporallapperne omkring hippocampusområdet. Tilstanden irreversibel og ingen behandling. ALKOHOLISK CEREBELLAR DEGENERATION Ved kronisk alkoholisme kan der udvikles langsomt progredierende gangataksi og balanceforstyrrelser. Cerebellar degeneration er fortrinsvis lokaliseret til den cerebellare cortex i vermis superior området. Dysartri og nystagmus ses sjældent. Tilstanden er reversibel i de tidlige stadier, ellers irreversibel. CEREBROVASKULÆRE SYGDOMME APOPLEKSI CEREBRI Definition: Apopleksi er et klinisk syndrom der er karakteriseret ved hurtig udvikling af fokale evt. globale neurologisk udfald som varer mere end 24 timer eller fører til døden og som ikke har nogen anden oplagt årsag end cerebrovaskulær sygdom. Incidens: 200 tilfælde/ /år med hyppighed stigende med alderen. Mændene har højeste incidens. En fælles betegnelse: Cerebralt infarkt (85 %) Intracerebralt hæmatom (10 %) Subarachnoidalblødning (5 %) Transitorisk cerebral iskæmi Hypertensiv encephalopati og vaskulær demens hører også til blandt de cerebrovaskulære sygdomme Årsager til apopleksi: Hypertension Embolier fra hjertet atrieflimmer, klappelidelser, AMI Diabetes mellitus Blodkoncentration af homocystein Hyperlipidæmi Antifosfolipid antistof Polycytæmi 65
66 Seglcelle anæmi Leukæmi Trombotisk trombocytopenisk purpura Dissemineret intravaskulær koagulation Trombocytose Dehydrering Koagulationsforstyrrelser mangel på antitrombin III, protein C/S Graviditet og puerperium Indtagelse af p-piller med indhold af østrogen Postmenopausal østrogenbehandling Cigaretrygning Narkotika misbrug kokain, heroin og amfetamin fører til nekrotiserende cerebral angiitis Stumpe traumer med intimalæsion medførende dissektion TCI Cerebral vaskulitis arteritis temporalis, takayasus sygdom, polyarteriitis nodosa, SLE, antifosfolipid antistof syndrom, systemisk vasculitis, RA, Sjögrens syndrom, Behcets syndrom, Wegeners granulomatose Mitokondriesygdomme f.eks. MELAS CADASIL Amyloid angiopati Overvægt Mangel på motion Køn Alkoholforbrug Migræne Cerebral venøs trombose Symptomer: En pludselig debut af symptomerne, evt. med forværring i løbet af de første min. til timer inden indlæggelsen Efter indlæggelsen forværring af neurologiske udfald (20-30 %) Infarkter i hjernestammen med påvirkning af formatio reticularis eller thalamus bevidsthedsforstyrrelser Hovedpine Embolier til a. ophthalmica viser sig ved forbigående blindhed på det samsidige øje (amaurosis fugax) eller blivende blindhed Ved okklusion af a. cerebri anterior giver i variende grad symptomer: Svær parese af det modsidige ben som følge af læsion af de motoriske kortikale område for benet Lettere parese af den modsidige arm pga. læsion af forbindelser fra armens motoriske kortikale område gennem corona radiata til capsula interna. Kortikale sensibilitetsforstyrrelse af det modsidige ben som følge af læsion af det sensoriske kortikale område for benet Apraksi af modsidige ben betinget af læsion nær corpus callosum 66
67 Kontralateral griberefleks, sutterefleks og paratoni formentlig betinget af læsion af den mediale del af de bageste frontallapsområder Okklusion af a. cerebri media den hyppigste afficeret giver altid symptomer: Modsidig hemiform parese af ansigt, arm (mest udtalt) og ben som følge af læsion af de motoriske kortikale områder (ansigt og arm) og de descenderende forbindelser gennem corona radiata til capsula interna (disse inkluderer også baner fra benets kortikale område) Modsidige hemiforme føleforstyrrelser af ansigt, arm og ben som følge af læsion af de sensoriske kortikale områder for ansigt og arm samt de thalamo-parietale forbindelser Modsidig homonym hemianopsi som følge af læsion af radiatio optica Konjugeret blikparese til modsat side som følge af læsion af det frontale center for konjugerede øjenbevægelser. Der vil initialt ofte være blikdeviation og hoveddrejning mod læsionens side. Ikke-flydende afasi af Broca-type ved læsion af Broca-centret i den sprogdominante hemisfære Flydende afasi af Wernicke-type som følge af læsion af området omkring den øvre temporalle gyrus og gyrus supramarginalis ved læsion i den sprogdominante hemisfære Kognitive defekter f.eks. aleksi, akalkuli, fingeragnosi og højre-venstre-konfusion (Gerstmann syndrom) som følge af læsion af parieto-occipitale områder i den sprogdominante hemisfære Global afasi, hvis både det anteriore (Broca) og det posteriore (Wernicke) sprogcenter er ramt i den sprogdominante hemisfære Modsidig unilateral neglekt, spatiale forstyrrelser, påklædningsapraksi og konstruktionsapraksi som følge af læsion af parietale områder overvejende i den ikke-dominante hemisfære Okklusion af a. cerebri posterior opdeles symptomerne i syndromer som følge af okklusion af grenene fra det proksimale segment af arterien og syndromer som følge af okklusion af de terminale kortikale grene: Proksimale centrale grene: - Thalamisk syndrom en række kontralateral symptomer omfattende hemiforme sensoriske udfald for alle sansekvaliteter, hemiform smerte og dysæstesi, choreoatetose eller hemiballisme, intentionstremor, let ofte forbigående hemiparese, hemianopsi og hemiataksi. Ved venstresidig thalamisk infarkt amnesi, konfubalering og afasi Bilaterale paramediane thalamiske infarkter initialt tab af bevidsthed og vertikal blikparese, ændrede kognitive funktioner og hypersomni - Centralt midthjernesyndrom samsidig n. oculomotorius-parese med kontralateral hemiparese, vertikal blikparese og evt. ataksi på samme side som hemiparesen Distale kortikale grene: - Modsidig homonym hemianopsi eller kvadrant anopsi som følge af læsion af synscortex. Makulær udsparing pga. kollateral forsyning af occipitalpolen fra grene fra a. cerebri media. Hallucinationer i det hemianoptiske synsfelt - Aleksi uden agrasi, skyldes læsion i synscortex i den dominante hemisfære (hemianopsi) samt i den posteriore del af corpus callosum. Ofte farveanogsi - Hukommelsesforstyrrelser som følge af læsion af de inferomediale områder i temporallappen i den dominante hemisfære. Svære hukommelsesforstyrrelser ved bilaterale læsioner 67
68 - Visuospatiale forstyrrelser og prosopagnosi som skyldes læsion af de associative synsområder i den ikke-dominante hemisfære Okklusion af a. basilaris infarkter i hjernestamme og cerebellum. Krydsede symptomer med samsidigt bortfald af kranienervefunktioner og modsidig ekstremitetssymptomer i form af parese, sensoriske forstyrrelser, bilateral cerebellar ataksi, horisontal og/eller vertikal blikparese, internukleær oftalmoplegi og nystagmus. Der kan være kortikal blindhed og bevidsthedsvækkelse stigende til coma samt påvirkning af respiration og blodtryk Okklusion af a. cerebelli superior ipsilateral cerebellar ataksi, kvalme og opkastning, pseudobulbær spastisk dysartri og kontralateralt tab af smerte- og temperatursans på krop og ekstremiteter. Ipsilateral døvhed, Horners syndrom Okklusion af a. cerebelli inferior vertigo, kvalme og opkastning, nystagmus, tinnitus, unilateral døvhed (kan også være det eneste symptom), ipsilateral facialisparese, Horners syndrom, ipsilateral cerebellar ataksi samt kontralateral tab af smerte- og temperatursans på krop og ekstremiteter Udredningsprogram: Neurologisk undersøgelse Stetoskopi af hjerte og lunger Blodtryksmåling UL-skanning af carotider kan vise stenose eller okklusion Oftalmoskopi f.eks. hypertensive arteriosklerotiske forandringer i retinakarrene eller embolier (amaurosis fugax) EKG Røntgen af thorax Blodprøver hgb, hæmatokrit, leukocyttal, differentialtælling, trombocyttal, SR, faktor II, VII, X, aktiveret partial tromboplastin tid (APTT), kolesterol, nyretal, triglycerider, blodsukker, evt. S-Homocystein CT/MR-skanning CT/MR-angiografi Differentialdiagnostik: Intracerebralt hæmatom Kronisk subduralt hæmatom Tumor cerebri Demyeliniserende plaques ved multiple sklerose symptomer og MR-forandringer, der er vanskeligt at skelne fra små infarkter Hypoglykæmi fokale neurologiske udfald SAH Fokale epileptiske anfald efterfølgende forbigående parese Elektrolytforstyrrelser neurologiske udfald 68
69 Der er ofte et større område omkring læsionen, hvor blodgennemstrømningen er lav så hjernens funktioner ophører. Men vævet er ikke dødt. Dette kaldes penumbra-området, og i den akutte fase gælder det primært at redde denne region. Dette gøres ved at sænke selv den mindste temperaturforhøjelse med antipyretika, holde et normalt blodsukker, dvs. undlade glukoseinfusioner og evt. give insulin efter behov, fastholde et blodtryk, sikre frie luftveje, give blodtranfusion ved hæmoglobin og opretholde normovolæmi. Behandling akut Akut tromboselysebehandling med rekombinant vævsplaminogenaktivator (rt-pa) givet inden for 4½ timer efter symptomdebut Actilyse iv. 0,9 mg/kg legemsvægt. 10 % gives som bolus over 1-2 min, resten som infusion over 1 time. Max. dosis 90 mg. De første 24 timer undlades ASA, NSAID, Plavix, Persantin, heparin eller warfarin (Mareven ). Risiko for intrakranielle blødninger er 6-8 % Trombolysebehandling forbeholdes kun dem, der er skannet indenfor 3-4½ timer efter symptomdebut, som i øvrigt ikke har kontraindikationer til behandlingen. Senere trombolysebehandling anbefales ikke da der er en risiko for intrakranielle blødninger. Det kan være indiceret at evakuere større hæmatomer ved trykpåvirkning. Ellers rettes behandlingen sig mod at forebygge nye apopleksier. Antiødembehandling med osmotisk virkende substanser som mannitol Antikoagulationsbehandling med heparin eller vitamin-k antagonisten ingen dokumenterende effekt ved akut infarkt. Ved atrieflimren giver anti-koagulationsbehandling med Marevan til INR risikoreduktion for cerebralt infarkt fra 12 %/år til 4 %. Er også forebyggende mod DVT og lungeembolier Trombocythæmmende behandling med acetylsalicylsyre mg giver en beskeden reduktion af recidiv-apoplesi på omkring 17 %. Starter efter 48 timer efter apopleksiens start, der ikke fik trombolyse. Ellers bør starte profylaktisk, lige så hjerneblødningen er udelukket ved CT/MR-scanning Acetylsalicylsyre kan give en mindre risiko for hjerneblødningen, der skal opvejes af den nedsatte risiko for trombose og embolisering. Den giver også en mindre risiko for gastrointestinal blødningen, hvorfor patienter med dyspepsi må undersøges og behandles herfor. Trombocythæmning med clopidogrel har en større effekt end acetylsalicylsyre alene. En anden alternativ er dipyridamol retard 200 mg x 2 dgl som giver samme risikoreduktion. Sammen med acetylsalicylsyre er den samlede effekt samme som clopidogrel Evt. feber nedsættes eller hypotermi der nedsætter hjernens metabolisme, kombineret med respiratorbehandling, men evidens manglende for gavnlig effekt. Evt. for blodtrykket nedsættes evidens for kombination af ACE-hæmmer og diuretika, reducerer ricidiv med ca %. Der stiles mod et blodtryk < 130/80 mmhg. Vedvarende blodtryk > 220/120 mmhg kan behandles med Labetalol mg iv, evt. gentages Statinbehandling reducerer risikoen for recidiv med P-Kolesterol > 3,5 mmol/l. Hemikraniektomi og duraplastik ved a. cerebri media infarkt pga. ødem og ICP. Formålet er at undgå herniering Venesectio ved polycytæmi eller hæmotokrit af anden årsag for at nedsætte tromboserisiko Depression (20-40 %) behandling med selektive serotonin reuptake-hæmmere Non-farmakologisk behandling: 69
70 Tidlig mobilisering Fysioterapi Ergoterapi Taleterapi ved afasi Neuropsykolog ved kognitive deficit Korrekt lejring for at undgå decubitus og subluksation af en paretisk skulder ved parese Væsketerapi Ved insufficient kost nasogastrisk sonde mhp. ernæring Steril intermitterende kateterisation pga. urinretention Hjælpemidler og optræning i at klare personlige fornødenheder (ADL-træning, activities of daily living) Korrigererbare livsstilfaktorer som fysisk inaktivitet, fedme og tobak og alkoholmisbrug må ændres. Recidivrisiko for ny apopleksi er 13 % det først år, herefter 5-8 % årligt. Mortilateten er 15 % indenfor de første 4 uger % bliver invaliderede med behov for intensiv pleje. 50 % genvinder førlighed så de er selvhjulpne. TRANSITORISK CEREBRAL ISKÆMI Pludseligt opståede fokale neurologiske udfaldssymptomer af formodet iskæmisk vaskulær oprindelse og med fuld remission inden for 24 timer. Patogenesen antages at være tromboemboli i de fleste tilfælde. Der findes en klinisk skala (ABCD2-score) til vurdering af risiko for recidiv hos patienter med akut TCI og risiko for apopleksi: A. Alder > 60 år, 1 point B. Blodtryk ved præsentation > 140/90 mmhg, 1 point C. Neurologiske udfald (ensidig parese, 2 point; taleforstyrrelse uden parese, 1 point) D. Varighed af symptomer > 60 min, 2 point; min, 1 point D. Forekomst af diabetes, 1 point Samlet score svinger fra 0 ( risiko) til 7 ( risiko) Differentialdiagnoser: Intracerebralt hæmatom Subduralt hæmatom Tumor cerebri Epilepsi Psykogene tilfælde CEREBRAL VENØS TROMBOSE Trombose i de store cerebrale vener som sinus sagittalis superior eller inferior, sinus transversus og sinus rectalis medfører venøs stase, cerebralt ødem, iskæmi og evt. staseblødning. 70
71 Incidens: 1/ , ofte yngre kvinder, ses hyppigt i asiatiske lande Ætiologi: Koagulationsforstyrrelser Infektioner Svær dehydrering Blodsygdomme Trombocytose Hormonale ændringer under graviditet Puerperium Østrogenbehandling Symptomer udvikles gradvis: Hovedpine pga. ICP Påvirket almentilstand evt. kvalme og opkastninger Stasepupil Påvirket sensorium med konfusion og bevidsthedssløring Evt. hemiparese først den ene side, siden den anden side Epileptiske anfald Sinus cavernosus trombose retroorbitale smerter, øjenmuskelparese, orbital venestase, proptosis og synstab Parakliniske fund: CT-scanning infarkt, ødem og spredte blødninger. Med kontrast ses empy delta sign, hvor der ses en udstandsning i kontrasten i sinus sagittalis. Behandling: Lavmolekylært heparin s.c. eller ufraktionært heparin iv Evt. infektiøs udløsende årsag behandles INTRACEREBRALT HÆMATOM Hjerneblødningen kan enten opstå spontan eller på traumatisk basis. Spontane hjerneblødninger er dobbelt så hyppige som SAH. Incidens 25 tilfælde/ /år. De opstår hyppigst hos patienter med strukturelle karforandringer (hypertensive karforandringer og vaskulære malformationer) eller abnorme koagulationsforhold. Omkring 25 % af intracerebrale blødninger udgår fra en karmisdannelse (aneurisme, AV-malformation, kavernøst angiom). 71
72 Store hemisfærehæmatomer kan medføre herniering af hjernen gennem incisura tentorium cerebelli pga. deres rumopfyldende effekt. Der sker enten i den akutte fase, hvis hæmatomet er meget stort eller sekundært når det omgivende ødem øger masse-effekten. Cerebellar hæmatomet frembyder altid risiko for herniering pga. snævre plads i fossa posterior. Symptomerne opstår akut og er progredierende med tegn på herniering: Akut svær hovedpine Opkastning Bevidshedssvækkelse Pupilændringer Modsidige hemiforme kortikale eller subkortikale udfald svarende til lokalisation f.eks. hemiparese, hemianopsi eller afasi Ved læsion af capsula interna komplet hemisyndrom med hemiplegi inkl. facialisparese, hemiforme sensoriske udfald og hemianopsi Thalamiske blødninger hemisensoriske udfald, afasi, dysartri og neglekt Obstruktiv hydrocephalus hæmatomet blokerer CSV s cirkulations- og resorptionsveje ved gennembrud til ventrikelsystem eller subarachnoidalrum eller ved kompression af 4. ventrikel af et cerebellart hæmatomt Undersøgelser: CT-skanning et frisk hæmatom viser sig som en homogen stærk hyperdens (hvid) proces. Ødem omkring hæmatomet ses som en hypodens (mørk) randzone MR-skanning Angiografi Lumbalpunktur Koagulationsprøver Differentialdiagnoser: Iskæmisk infarkt SAH Behandling: Symptomatisk behandling Stabilisering af respirations- og kredsløbsfunktion Antihypertensiv behandling blodtryk stilles mod < 130/80 mmhg Profylaktisk behandling Operativ behandling Aflastende ventrikeldrænage ved obstruktiv hydrocephalus SUBARAKNOIDALBLØDNING Forekomst: 5-20/
73 Inddelingen foregår efter den tilgrundliggende ætiologi: Primære årsager: Bristet aneurisme (75 %) Vaskulær (arteriovenøs) malformation (10 %) Idiopatisk subaraknoidalblødning (15 %) Sekundære årsager: Hypertension Koagulationsdefekter og antikoagulationsbehandling Intrakranielle tumorer Metastaser med relation til araknoidea- eller ependymoverflader Meningeal karcinomatose Hypofyseadenom med pituitær apopleksi. Hos 50 % indtræder SAH i tilslutning til fysisk aktivitet medførende stigning i BT (løft, defækation, coitus m.m..) Ca. 50 % af disse har en såkaldt perimesencephal blødning, en benign venøs blødning, beliggende foran hjernestammen. Aneurismer er lokaliseret til de større hjernearteriers delingssteder under forløbet i de araknoideale cisterner på hjernens basis. Et rumperet aneurisme vil i de fleste tilfælde bløde direkte ud i subaraknoidalrummet. Det arterietryk ( mmhg) vil umiddelbart overføres til subaraknoidalrummet, og ved tilstrækkelig stor blødning vil ICP stige til blodtrykkets niveau, hvorefter blødningen standser. ICP falder herefter til normale eller let værdier i løbet af min/timer. Ved svær SAH tilblandes hele subaraknoidalrummet og evt. ventrikelsystemet med blod medførende hæmmet resorption af CSV. Dette medvirker til en yderligere af ICP pga. hydrocephalus. Vasospasmer er patologiske segmentære arterielle karkontraktioner, forekommer hos ca. 50 %. Patogenesen er uklar, men kan være pga. frigivelse af vasoaktive substanser (NO, kalium, calcium) fra det ekstravaserede blod, vaskulær tonus som følge af sympatikusaktivitet, ødelæggelse af den normale vaskulære innervation, ødelæggelse af endothelet og dets vasoregulerende funktion og inflammatorisk medieret ændring af karreaktiviteten. Vasospasmerne medfører forstyrrelser i den cerebrale blodforsyning med risiko for iskæmi. Symptomer: Akut kraftig hovedpine som smæld i hovedet, et slag i nakken, en rislende/varm fornemmelse i nakken En initial bevidstløshed, hvorefter opvågning med stærk hovedpine, og evt. konfusion, bleghed, lysskyhed og opkastning Febrilia C Nakke-rygstivhed (i det første døgn) Fokale neurologiske udfaldssymptomer 19 % har refleksforandringer, 17 % pareser, 9 % hemianopsi, 7 % oculomotoriusparese. Ved oftalmoskopi retina blødninger (12 %), papilødem (9 %) Ved tilstrækkelig stor blødning bevidsthedstab og evt. mors Hydrocephalus (15 %) 73
74 Hunt-Hess skalaen inddeler patienterne i 6 grupper efter bevidsthedsplan og fokale neurologiske udfald: 0. Symptomfri 1. Vågen, minimal hovedpine og nakkestivhed 2. Vågen, moderat svær hovedpine og nakkestivhed 3. Vågen, svær hovedpine og nakkestivhed med fokale neurologiske udfald eller sløv evt. med lette neurologiske udfald 4. Bevidsthedssvækket med neurologiske udfald eller coma 5. Coma med decerebrerings-motorik Undersøgelser: CT-scanning akut Cerebral angiografi (MR- eller CT-angiografi) MR-skanning Doppler ultrasonografi til monitorering af flowhastighed ved cerebrale arterielle vasospasmer Lumbalpunktur foretages 6-12 timer efter symptomdebut for at skelne mellem blod fra SAH og en artificiel blodtilblanding. Efter SAH forsvinder de røde blodlegemer fra CSV i løbet af 8-10 dage. Differentialdiagnoser: Meningitis Migræneanfald Cervikale facetledssmerter Benign postcoital hovedpine Behandling: Symptomatisk behandling generel stabilisering. Undgåelse af ICP og fluktuationer af blodtrykket (sikres indenfor normalområdet), sengeleje, ro, analgetika og milde laksantia. Behandlingen opretholdes indtil hovedpinen og nakkestivheden er forsvundet Hyperventilation ved vedvarende ICP Obstruktiv hydrocephalus aflastende ventrikeldrænage i form af en ekstern drænage. Permanent ventrikuloperitoneal shunt (ventil) kan ikke foretages i den akutte fase, da shunten hurtigt vil tilstoppes af blodet i CSV Behandlingen af vasospasmer risikoen for cerebral iskæmi som følge af vasospasmer, hvis perfusionstrykket. Calciumantagonister gives regelmæssigt i 3 uger for at mindske risikoen for iskæmiske komplikationer til SAH. Symptomgivende spatiske kar kan dilateres ved endovaskulær teknik. Kirurgisk behandling til aneurismer eller arteriovenøs malformation aflukning af karmisdannelse eller endovaskulær okklusion INTRAKRANIELLE ANEURISMER En lille sækformede aneurisme (5-10 mm diameter) sidder på en intrakraniel arterieforgrening, især på de arterier der danner circulus Willisi. 74
75 Incidens for en bristet aneurisme er 7 tilfælde/ /år, ses hyppigst hos kvinder Risikofaktorer for at udvikle aneurismer: Alder Hunkøn Hypertension Rygning Familært forhold risiko med faktor 4-5 Excessivt alkoholforbrug Autosomalt dominant polycystisk nyresygdom Coarctatio aortae Ehlers-Danlos syndrom SAH er det første symptom ved et intrakranielt aneurisme. Fokale neurologiske udfald er hyppigst synsfeltdefekt, pupilabnormitet, øjenmuskellammelse eller smerter i øjet pga. aneurismenes nære anatomiske lokalisation til øjets nerver. Hyppigst er okulomotoriusparese ved aneurisme på toppen af a. carotis interna eller afgangen af a. communicans posterior. Meningeale symptomer også kaldes warning leaks, som skal erkendes og behandles med samme omhu som SAH pga. reblødning: Hovedpine pludselig debut af svær art som ved SAH Kvalme Nakke-rygsmerter Fotofobi Differentialdiagnoser: Meningitis Meningeal karcinomatose Behandlingen er beskrevet ovenpå. Kirurgisk operation består i coilaflukning eller metalclipsing af aneurismet. Omkring 40 % af patienterne med rumperet aneurisme dør i den akutte fase. Prognosen afhænger af patientens bevidsthedsplan, alder, forudbestående arteriel hypertension, eventuel tidligere aneurismeruptur, aneurismets placering, et samtidigt hæmatom, vasospasmer samt af et evt. ICP. INTRAKRANIELLE VASKULÆR MALFORMATION Incidens: 10 % af patienter med SAH, ses hyppigst hos mænd. De vaskulære malformationer inddeles efter deres karstruktur i kapillære, venøse, arteriovenøse malformationer (de hyppigste) og kavernøse angiomer (de næsthyppigste, indeholder vaskulære rum). De er der fra fødslen og 75
76 tiltager med alderen. De er oftest lokaliseret supratentorielt på hjernens overflade i a. cerebri media gebetet og breder sig i varierende grad ind i hjernen. Symptomerne er mangfoldige: Akut intracerebralt hæmatom SAH Epilepsi over lokale fænomener som pulssynkrom larm (25 %) Migræne hovedpine med konstant lokalisation Progredierende sensoriske og motoriske udfald pga. iskæmi Behandling: Operation med fjernelse af de abnorme kar Embolisering under angiografisk vejledning (endovaskulær interventionsradiologi) Stereotaktisk bestråling (dog effekten indtræder første efter 2-3 år) Behandlingsvalget baseres på en prognostisk vurdering ud fra malformationens størrelse, beliggenhed, antallet og sværhedsgraden af tidligere blødningsepisoder samt til- og fraførende karforhold. HOVEDTRAUMER Ved et hovedtraume kan der ske læsion af hjernen, kranienerver, kraniet, skalpen, øjne, ører, ansigtet og ansigtsskelettet. Incidens af hovedtraumer: tilfælde/år i skadestuer. 210 tilfælde/ /år indlægges til observation og behandling. Årsager dobbelt så hyppigt hos mænd som kvinder: Trafikulykker (85 % hos børn og 70 % hos voksne) Faldulykker (15-30 %) Hjernelæsioner: Den primære læsion traumeøjeblikket, diffus og/eller fokal. Klinisk fra letteste commotio cerebri (diffus axonale læsion medførende en forbigående fysiologisk forstyrrelse i hjernens funktion) til dyb bevistløshed med hurtig død. Den fokale neurologiske udfaldssymptomer er afhængig af lokalisation og patologisk karakteriseret ved en lokaliseret vævsskade (læsioner af aksoner og dendritter) eller overrivning af ledningsbaner samt hæmatom. Kan ikke behandles Den sekundære læsion opstår efter traumet og klassificeres som komplikationer efter timer til dage. Disse er intrakranielle i form af hæmatomer, SAH, hjernekongestion, hjerneødem, infektion, hydrocephalus og dels ekstrakranielle i form af pulmonalt betinget hypoxi og hypotension, som indirekte påvirker hjernen. Skal forebygges eller minimeres ved optimal observation og behandling. Ubehandlet forværres prognosen. 76
77 Ved hovedtraumer medfører de pludselige accelerationer og decelerationer energitransmission fra slagstedet på hovedet til hud, underhud, kranie og overfladiske & dybe dele af hjernen med absorption af bevægelsesenergi, der forårsager vævsbeskadigelserne. Ved opbremsning af kraniet bevirkes momentan intens trykforhøjelse i hjernepolen forrest i bevægelses-retningen og et undertryk diametralt modsat. Msek. senere bevæger en trykbølge sig den modsatte vej med omvendt trykforhold til følge, indtil trykbølgen dæmpes efter få svingninger. De enkelte strukturer i hjernen forskydes i forhold til hinanden og mod strukturer som kraniebund, falx cerebri og tentorium. Herved påvirkes/læderes neuroner (axoner, dendritter), gliaceller og blodkar. Ved involvering af formatio reticularis i hjernestammen og diencephalon opstår bevidstløshed. Ved kompression fraktur kan det være nødvendigt at operere. Basis fraktur skal ikke opereres. Brillehæmatom skal bare observeres (tegn på fossa anterior fraktur). Blødning fra ydre øregang tyder på pars petrosa fraktur. Væskeansamling i sinus sphenoidalis (røntgen, CT) tyder på central basisfraktur. DEN DIFFUSE HJERNELÆSION Den diffuse hjernelæsion inddeles efter symptomernes sværhedsgrad i commotio cerebri og den svære diffuse hjernekvæstelse. Hos de fleste ses bevidsthedstab umiddelbart efter traumet, oftest i nogle minutter og næsten altid med en kort retrograd og en længere anterograd posttraumatisk amnesi (PTA). Varigheden af PTA kan anvendes til at gradere sværhedsgraden af commotio cerebri: Let commotio: PTA < 5 minutter Moderate commotio: PTA 5-60 min Svær PTA: 1-24 timer Ved den diffuse hjernelæsion er der bevidsthedstab > 6-24 timer, ofte flere dage. De sværeste tilfælde medfører dyb bevidstløshed i en længere periode og er oftest ledsaget af abnorme motoriske mønstre i ekstremiteterne (dekortikerings- og decerebreringsrigiditet). DEN FOKALE HJERNELÆSION Er lokaliserede læsioner af hjernevæv og småkar hyppigst svarende til cortex cerebri, hvorfra de strækker sig i variende dybde ind i den underliggende hvide substans. Samtidigt ses ofte andre læsionstyper som subduralt hæmatom, epiduralt hæmatom, SAH og kraniefrakturer. Læsionerne, kontusioner, kan være lokaliseret på undersiden af frontallapperne og temporallapperne, da gulvet i fossa cranii anterior og media er meget ujævne. Kontusioner umiddelbart under slagstedet på kraniet betegnes coup-kontusioner, mens de der opstår modsat slagstedet betegnes contra-coup-kontusioner. Kontusioner kan forværres i løbet af de første 1-4 døgn pga. yderligere blødning fra læderede småkar og ødemudvikling og medfører masseeffekt med symptomer på ICP. SEKUNDÆRE CEREBRALE LÆSIONER Det drejer sig oftest om cerebrale læsioner, der i traumeøjeblikket enten forbliver upåvirket, men efter kortere eller længere tid opstår der sekundære vævsbeskadigelse og begynder at påvirke bevidstheden. Graden af bevidsthedstab vurderes vha. GLASGOW COMA SCALE (GCS) 77
78 GCS 15: ingen bevidsthedstab og ingen eller ultrakort amnesi GCS 14-15: en kortvarig forstyrrelse af hjernens funktion. Bevidstløshed < 5 minutter, hukommelsestab > nogle minutter GCS 9-13: bevidstløshed fra > nogle minutter til nogle timer. Altid retrograd og antrograd posttraumatisk amnesi (PTA). Ledsagende bradykardi, hypotension, apnø, slappe ekstremiteter samt pupildilatation varende sek til min. Afværgebevægelser ved smertestimulation GCS 3-8: bevidstløshed i mange timer og oftest i flere dage, abnormt motorisk mønster (dekortikerings eller decerebreringsrigiditet) og af symptomer på autonom dysfunktion (hypertension, hyperhidrose og hyperpyrexi). Hypoxi pga. respirationsinsufficiens eller aspiration. CT-scanning kan vise små blødninger i corpus callosum, pedunculus cerebri, pedunculus cerebelli superior eller periventrikulært. Tegn på ICP. De første 2 timer observeres patienten hver 15. min, de følgende 2-6 timer hver 30 min, og herefter hver time. Observation af patienter med kranietraume skal omfatte: Bevidsthedsplan (GCS) Pupilforhold Motorisk funktion Blodtryk Puls O 2 -saturation Ved fald i 2 point eller > på GCS, ved udvikling af pupilabnormiteter (pupildifferens eller ophævet pupilreaktion) eller fokale motoriske symptomer skal der foretages akut CT-scanning. Ved GCS på 3-8 overflyttelse til neurokirurgisk afdeling mhp. monitorering af ICP (stigninger til > mmhg). Komplikationer: Hypoksi (po 2 < 8 kpa) og hypotension (sys BT < 90 mmhg) høj dødelighed hvis begge forekommer Hyperkapni (respirationsdepression), hypokapni (hyperventilation) Hypertermi (defekt cerebral temperaturregulation, hypermetabolisme, infektion) Hyperglykæmi, hypoglykæmi og hyponatriæmi Intrakranielt hæmatom hvis masseeffekt ICP og det cerebrale perfusionstryk nedsættes fokal eller global iskæmi Hjerneødem og/eller hyperæmi (hjernehævelse) ved de svære diffuse læsioner kan dele af en eller begge hemisfærer hæve pga. ødem eller hyperæmi. Hyperæmi er en forøgelse af det cerebrale blodvolumen, skyldes enten traumatisk betinget vasoparalyse med gennemblødning, eller venøs stase som følge af kompromitteret veneafløb gennem de store cerebrale vener. Ses typisk på samme side som et akut subduralt hæmatom. På CT/MR-scanning viser ødem/hyperæmi sig ved udslettelse af overfladefurer, midtlinieforskydninger og påvirkning af de basale cisterner. Purulent meningitis eller cerebral absces som følge af fraktur i basis cranii Epilepsi læsion af cortex cerebri. Hyppigst generaliserede krampeanfald, men også simple og komplekse patielle anfald kan forekomme. 78
79 Traumatisk SAH kan medføre akut hydrocephalus Læsion af a. carotis eller a. vertebralis intimadissektion og trombedannelse Behandling: Primær vurdering med identifikation og umiddelbar behandling af livstruende tilstande (ATLS-princippet) A. Frie luftveje og samtidig immobilisation af columna cervicalis airway med C-spine control B. Sufficient respiration C. Sufficient kredsløb BT, puls og RF evt. O 2 -saturation D. Vurdering af den cerebrale tilstand (dysfunktion eller diagnosen af den cerebrale tilstand) 1. Bevidsthedsplan vha. GCS. a) Minimal: GSC b) Middelvær: GSC 9-13 c) Svær: GSC 3-8 Intubation og indlæggelse på en NK-afdeling. Akut CT-scanning 2. Pupilforhold størrelse, symmetri, lysreaktion 3. Ekstremitetsmotorik bevægelse af arme og ben? Reaktion på smertestimulation 4. (Registrering af tiltagende hovedpine og opkastninger) I tilfælde af posttraumatisk epilepsi: Intubation, akut CT mhp. hæmatom samt observation på intensiv afdeling Diazepam 10 mg iv, Rivotril 1 mg iv samt fenytoin-mætning med 15 mg/kg langsomt iv under EKG-skop monitorering. Ved fortsat kramper mere diazepam og fenytoin Nogle anvender fenemal 100 mg iv/min til krampeophør Senere opstået posttraumatisk epilepsi behandles efter almindelige principper for antiepileptisk behandling Ofte livslang behandling nødvendigt (> 50 %) Ved hyperæmi eller hjerneødem søges tilstanden bedret ved: Eleveret hovedgærdet Infusion af mannitol (0,5-1 g/kg over 20 minutter) eller hyperton NaCl (7,5 %) = kun i akutte situationer pga. risiko for rebound Sedation og analgesi, artificiel ventilation po 2 > 13 kpa, pco 2 4,5-5,0 kpa Arterielt middel BT > 90 mmhg og ICP < mmhg cerebralt perfusionstryk (CPP) > 60 mmhg Drænage af CSV via et ventrikelkateter Ved et behandlingsrefraktært ICP med CPP (MAP ICP) kraniektomi for at normalisere ICP Ved forsinkelsen af behandling: Herniering af hjernen eller inkarceration forskydning af hjernen, hvorved strukturer kan afklemmes eller sekundært påvirkes. De vigtigste hernieringsformer: Lateral transtentoriel kaudal herniering ved epiduralt hæmatom 79
80 Symptomer: tiltagende hovedpine, samsidig pupildilatation og ophævet pupilrefleks, tiltagende bevidstløshed, modsidig spastisk hemiparese og modsidig Babinski. Senere respirationsforstyrrelser og påvirkede eller ophævede okulocefale og okulovestibulære reflekser Central transtentoriel kaudal herniering ved diffust hjerneødem (ses også ved multiple eller meget udbredte supratentorielle tumorer, højtrykshydrocephalus) Symptomer: progredierende bevidsthedstab, udfaldssymptomer fra hjernestammen, påvirket respiration og pupildilatation Central transtentoriel kraniel herniering ved processer i fossa posterior eller hydrocephalus, efter ventrikeldrænage eller ventilanlæggelse. Foramen magnum herniering medulla oblongata eller cerebellum presses ned gennem foramen magnum. Symptomer: tvangholdning af hovedet, anfald af opistotonus, nakkestivhed og pludseligt respirationsstop. INTRAKRANIELLE HÆMATOMER EPIDURALT HÆMATOM lokaliseret mellem kraniets inderside og dura, lokaliseret supratentorielt i 95 % af tilfældene (temporalt (60-80 %) eller frontal (5-15 %)), mens de resterende påvises i fossa posterior. På skanningen ses som hyperdense bikonveks (linseformede) ansamlinger. Årsag: meningeal arterier (a. meningeal media eller en af disse grene) læderes ved kraniefrakturer. Trykbølger igennem hjernestammen med formatio reticularis bevidstløs. N. oculomotorius dilatation af pupillen Det typiske forløb: Opvågning efter et tilsyneladende ukompliceret lettere hovedtraume Frit interval 1-24 timer, her risiko for tiltagende bevidsthedspåvirkning og fokale udfald pga. lateral kaudal transtentoriel herniering forårsaget af hæmatomets vækst. Pupildilatation og ophævet lysrefleks på samme side som hæmatomet og ofte en modsidig hemiparese. Behandlingen er kirurgisk (kraniotomi) fjernelse af ansamlinger. AKUT SUBDURALT HÆMATOM beliggende mellem dura og arachnoidea. Hyppigt hos ældre mænd og ved svær alkoholpåvirkning. Udvikles inden de første døgn efter traumet, eller subakut over flere dage. Ofte primær bevidsthedspåvirkning og herefter tiltagende symptomer på lateral transtentoriel herniering. På CT-scanning ses en halvmåneformet ekstracerebral hyperdens ansamling. Behandling er operativ fjernelse af ansamling med kraniotomi. KRONISK SUBDURALT HÆMATOM hovedparten hos midalderende mænd. Ellers ligeligt blandt de ældre. En del har forudbestående kronisk alkoholisme, har epilepsi eller er i antikoagulationsbehandling. Der dannes membraner omkring hæmatomet inden for 1-2 uger med abnorme neokapillærer, hvor der kan være blødning ind i hæmatomet samtidig med at blodnedbrydningsprodukter i hæmatomet ved osmotiske kræfter suger vand ind i hæmatomet vokser i størrelse. Symptomer - fluktuerende: Hovedpine Progredierende kognitive symptomer med konfusionsperioder og ændringer i personens karakter Fokale neurologiske udfaldssymptomer med afasi, hemiparese eller hemianopsi 80
81 Papilødem (20 %) CT-scanning viser hæmatomet ofte isodens med hjernen. Senere i forløbet hypodens. Behandlingen er operativ fjernelse af hæmatomet via 1-2 borehuller eller ved kraniotomi. SENFØLGER EFTER HOVEDTRAUMER Det postkommotionelle syndrom hos 5-15 % med cerebri commotio: hovedpine, svimmelhed, dårlig hukommelse, koncentrationssvækkelse, støjoverfølsomhed, irritabilitet, alkoholintolerance, personlighedsændringer og apati. Kan vare i flere år. Posttraumatisk epilepsi 25 % inden for den første uge, senere især efter depressionsfraktur og duralæsion (20 %). Kan også opstå 5-10 år efter hovedtraumet. Traumatisk likvoré 0,5 % efter basisfraktur som rhino- eller otolikvoré. Livoré disponerer til meningitis, oftest pneumokokmeningitis Traumatisk carotislæsion med apopleksi ved direkte lette traumer mod halsen: en carotis internalæsion og dissektion med intima læsion og sekundær trombe og embolidannelse medførende en cerebral apopleksi. Traumatisk carotico-kavernøs fistel en pulssynkron støj i hovedet (øresusen, kan høre med stetoskopi over orbita), Efter nogle uger exophtalmus (pulserende), samt chemosis og oftalmoplegi. Diagnosen stilles ved CT/MR-scanning med iv. kontrastinjektion og carotis-angiografi. Sjælden spontan helbredelse. Behandling operation eller tillukning af fistlen med ballonkateter under radiologisk vejledning Posttraumatisk hydrocephalus og demens inden for den første måned efter svære diffuse hjerneskader med SAH. Posttraumatisk demens efter svære hovedtraumer og normaltrykshydrocephalus. SPINALE TRAUMER Incidens: Frakturer og luksationer i rygsøjlen 50 tilfælde/ indbygger. 50 % færdselsulykker, 40 % faldtraumer Cervikalt % Torakalt 10 % Torakolumbalt % Lumbalt 5-10 % Rygmarvslæsioner 4 tilfælde/ indbyggere. Hyppige mænd (80 %) Klassifikation: Bløddelstraumer (muskler og ligamenter) uden frakturer og uden neurologiske udfaldssymptomer Columnafrakturer uden neurologiske udfaldssymptomer Traumer af spinalkanalen uden columnafrakturer, men med neurologiske udfaldssymptomer Columnafrakturer med neurologiske udfaldssymptomer Forårsages af: Abnorm fleksion Abnorm fleksion med rotation Ekstension 81
82 Ekstension med rotation Lateral fleksion Whiplash-traume (piskesnært) ekstensionslæsion i halscolumna uden fraktur eller neurologiske udfaldssymptomer ved trafikulykker med påkørsel bagfra. Nakkesmerter, stivhedsfornemmelse og smertebetinget bevægelighed i cervikalcolumna. Ca. 10 %: en kronisk tilstand med langvarige nakkesmerter, spændingshovedpine, svimmelhed, tinnitus, træthed og af og til koncentrations- og hukommelsesbesvær samt irritabilitet Commotio medullae spinalis lighed med generne ved en cerebral commotio. Spinal shock dvs. at al medullær funktion inkl. refleksaktivitet er bortfaldet ud for og kaudalt for læsionsstedet. Selvom det er en supranukleær læsion af det motoriske system, er der slappe pareser, men der kan være ekstensive plantarreflekser. Efter 2-6 uger: udvikling af spasticitet med hypertoni og hyperrefleksi. Højt cervikalt tværsnitssyndrom sjældent overlevelse. Al respiratorisk funktion ophævet inkl. diafragma. Ses ved trampolinspring Læsion lavt cervikalt og højt thorakalt total lammelse af ben og ved cervikal læsion hel eller delvis lammelse af armene, ophævet følesans fra læsionsstedet og kaudalt samt ophævet evne til at føle blærefyldning og defækationstrang. Respirationen kan være påvirket, da den intercostale muskulatur er lammet, og kun den diafragmale respiration er bevaret. Desuden blodtryk, bradykardi og varme tørre ekstremiteter pga. ophævet sympatikus stimulation af hjerte og perifere blodkar. Læsion omkring Th 1 læsion over niveauet medfører tetraplegi og læsion under paraplegi Cauda equina syndrom perifere slappe pareser, ophævet sensorisk funktion inkl. i anogenitalområdet og parese af det parasympatiske nervesystem til segmenterne kaudalt for læsion, bl.a. med infranukleær blæreparese. Behandling: Columnafrakturer uden neurolæsion konservativ behandling uden overflyttelse til neurokirurgisk afdeling Ustabile frakturer med eller uden neurolæsion immobilisation af den beskadigede del af spinalkanalen Forebyggelse af komplikationer såsom liggesår, blære- og lungeinfektioner Fysioterapi HJERNEØDEM Hjerneødem defineres som en tilstand med vandindhold i hjerneparenkymet. Symptomerne på fokalt ødem er de samme som ved andre rumopfyldende processer. 82
83 Hjerneødem inddeles i 3 kategorier: Interstitielt ødem vandindhold i ekstracellulærrummet. Ved vandintoksikation og tilstande med salttab Vasogent ødem permeabilitet af blod-hjerne-barrieren. Hydrofile substanser passerer fra blodet ind i hjernens ekstracellulære rum. På grund af proteinernes osmotiske aktivitet suges vand fra plasma ind i hjernen, hvorved der opstår ekstracellulært ødem. Ødemet spredes langs ledningsbanerne og er fortrinsvis lokaliseret i den hvide substans. Ses typisk ved cerebrale tumorer f.eks. metastaser Cytotoksisk ødem svigt af ionpumpefunktion i neuroner og gliaceller pga. ændret metabolisme i cellerne medførende en intracellulær hyperosmolalitet og et primært intracellulært ødem. Ses ved iskæmi og hypoksi HERNIERING, BEVIDSTHEDSTAB OG HJERNEDØD HERNIERING indeklemning af hjernen i ossøse eller ligamentelle åbninger. Disse strukturelle forskydninger medfører sekundær lokal iskæmi og ødem med en yderligere forværring af en bevidsthedssvækkede tilstand. Herniering kan også opstå i spinalkanalen efter en lumbalpunktur ved rumopfyldende processer, som afklemmer CSV-passage. Der er hyppigste typer: Forskydning over midtlinjen i det supratentorielle rum subfalcin herniering Forskydning gennem incisura tentorii cerebelli transtentoriel herniering Foramen magnum herniering tonsilherniering Medullær herniering eller inkarceration rumopfyldende processer i spinalkanalen, som afklemmer CSV-passagen Forløbet ved central transtentoriel herniering: Symptomerne starter fra hjernestammen i kranio-kaudal-retning a. cerebri posterior afklemmes mod tentorialkanten medførende et infarkt i den samsidige occipitallap ICP patienten agiteret med normal eller dyb ventilation pupillerne små med bevaret lysreaktion hemiforme udfald ekstensive plantarreflekser (diencephalon stadium) reaktionsløs ved stimulation diabetes insipidus svingende temperatur Cheyne-Stokes respiration eller neurogen hyperventilation evt. Cushing respons med BT og puls og RF (mesencefalt-pontint stadium) pontint-medulla oblongata stadium medulla oblongata stadium hjernedød Forløbet ved lateral transtentoriel herniering: Ses ved temporal epidural hæmatom temporallappens uncus og gyrus hippocampi trykkes ned gennem incisura tentorii n. oculomotorius afklemmes dilatation af den ipsilaterale pupil (trægt lysreagerende) pupilforandringer øjenmuskelparese dalende bevidsthed Cushing respons Cheyne-Stokes respiration 83
84 central neurogen hyperventilation afsvækkelse af alle hjernestammereflekser herefter stadier som ved central transtentoriel herniering. Forløbet ved foramen magnum herniering: Rumopfyldende proces i fossa posterior cerebellare tonsiller forskydes ned i foramen magnum tvangdrejning af hovedet og let nakkestivhed bilateral ekstensive plantarreflekser akut respirationsstop BEVIDSTHEDSTAB helt eller delvist mistet kontakten med omgivelserne samt de normale responser på ydre sensoriske stimuli (visuelt, auditivt, taktilt). Bevidsthedsniveauet er således reduceret, og bevidsthedsindholdet kan være forstyrret med konfusion og hallucinationer. De dele af diencephalon eller hjernestammen, hvor læsion eller indirekte tryk kan fremkalde bevidsthedstab, omfatter spredte formatio reticularis, som er en perlerække af neurongrupper strækkende fra den øverste del af pons op gennem mesencephalon til thalamus. Disse neuroner fungerer som en impulsgenererende pacemaker til den cerebrale cortex i begge hemisfærer. Der skal foreligge en bilaterale påvirkning af CNS, en unilateral hemisfærelæsion giver ikke bevidsthedstab. Med mindre der samtidig er en indirekte påvirkning (ødemspredning eller masseeffekt som følge af en rumopfyldende proces) af den anden hemisfære eller af diencephalon og den øvre del af hjernestammen. Udover supratentorielle infarkter og dermed ødemudvikling, kan bevidsthedstab også forårsages af metaboliske og diffuse cerebrale sygdomme. Symptomer: Tremor Asterixis (flapping) Cheyne-Strokes respiration Flakkende øjenbevægelser Bevarede pupilreflekser taler stærkt for en metabolisk genese, men forsvinder ved de sværeste grader af metabolisk coma Fokale eller generaliserede epileptiske anfald (sjælden) Dekortikerings- eller decerebreringsrigiditet (svær grad af metabolisk betinget bevidsthedstab) COMA: Årsager til coma: Diffus læsion af begge hemisfærer (Corticalt) Kompression af hjernestamme Supratentorielt intracerebralt hæmatom, ekstracerebralt hæmatom (epiduralt, subduralt), infarkt (med betydelig masseeffekt), tumor, absces, hydrocephalus. 84
85 Infratentorielt infarkter og hjernestammepåvirkning ved hovedtraumer (hæmatom) eller hjernetumorer, absces Direkte læsion i hjernestammen Diffuse cerebrale sygdomme og metaboliske forstyrrelser: Medicinforgiftninger: alkohol, benzodiazepiner, barbiturater, opiater Endogene årsager: hypoglykæmi, levercoma, myksødem, binyrebarkinsufficiens og diabetisk coma Diffus cerebral påvirkning: SAH, meningitis/encephalitis, hypertensiv encephalopati, postepileptiske tilstande, udbredte cerebrale metastaser, meningeal karcinomatose Neuroinfektioner (sepsis og andre svære infektioner) Anoksi f.eks. efter hjertestop eller shock af hver art Hypo- & hypertermi Forstyrrelser i væske- og elektrolytbalancen f.eks. eller natrium Initial behandling af en bevidstløs patient: At sikre de vitale funktioner frie luftveje, adækvat respiration (hudfarve, RF, Sat) og stabilt kredsløb med tilfredsstillende BT og hjerterytme. Ilt på næsekateter evt. suppleret med en tungeholder En eller flere velfungerende iv-adgange mhp. korrektion af metaboliske forstyrrelser og indgift af væske/blod for at opretholde det intravaskulære volumen Blærekateter for at monitorere og sikre afløbet af urinproduktionen Ved mistanke om hypoglykæmi 50 ml 50 % glukose iv. Ekstra glukose kan forårsage den lokale laktatproduktion via den anaerobe glykolyse, hvorved den iskæmiske/anoksiske skade forværres. Flere forhold berettiger alligevel til at give glukose ved coma af ukendt årsag Sekundær gennemgang: Anamnese indhente oplysninger der evt. kan forklare årsagen til coma Neurologisk undersøgelse: - Hjælp til diagnostik af comaårsag - Udgangsniveau for den efterfølgende observation - Hjælp til vurdering af prognosen Der vurderes: - Bevidsthedsplan GCS: øjenåbning, verbalt og motorisk respons. Der anvendes 2 stimulationsmåder: tiltale og smertestimulation GCS 3-8 coma GCS 9-12 sværere bevidsthedssvækkelse GCS lettere bevidsthedssvækkelse GCS 15 vågen - Pupilforhold størrelse, form og symmetri beskrives. Herefter undersøges pupillernes reaktion på lys (parasympaticus) og smerte (sympaticus ciliospinale refleks: at stikke eller knibe hårdt bagtil på halsen, hvorved den ipsilaterale pupil dilateres) - Øjenbevægelser der vurderes: Stilling af øjenakserne, herunder evt. deviationer Spontane øjenbevægelser 85
86 Okulære reflekser består af de okulocefale (dukke-øjenbevægelser) og de okulovestibulære reflekser (hovedet eleveret 30 ved at skylle øregangen med 50 ml koldt vand) - Cilie- og corneareflekser - Motoriske reflekser her iagttages følgende: Spontane bevægelser, både frivillige og målrettede Motorisk reaktion (mønster) f.eks. adækvat motorisk respons består i relevante afværgebevægelser efter smertestimuli. Inadækvat motorisk respons inddeles i: - Dekortikeringsmønster udløses fra nucleus ruber i mesencephalon, ses adduktion i skulderled, fleksion og let pronation af albue, hånd og fingre samt ekstension med plantarfleksion, indadrotation og adduktion af underekstremiteten Tyder på læsion i den kontralaterale hemisfære, diffus cerebralt eller metabolisk betinget coma - Decerebreringsmønster udløses via de vestibulospinale baner i pons, opistotonus, tænderskæren, evt. tyggebevægelser, stive ekstenderede adducerede og pronerede arme, evt. pronations-supinationsbevægelser af armene, samt af ekstenderede fødder. Ledsagende hyperventilation. Ved større rumopfyldende supratentorielle læsioner med sekundær displacering af hjernestammen og nogle gange metabolisk coma Decerebreringsmønster i armene og fleksorrespons i benene ses ved læsioner lavt i hjernestammen Tonus Senereflekser og plantarreflekser Primitive reflekser - Respiration: Hyperventilation metabolisk acidose (mælkesyreacidose, uræmi, diabetisk coma, forgiftninger) og respiratorisk alkalose (salicylsyreforgiftning, levercoma, lungesygdomme, sepsis, psykogen hyperventilation) Hypoventilation metabolisk alkalose (alkaliindtagelse, syretab), respiratorisk acidose (pulmonale eller neuromuskulære sygdomme) depression af CNS (sovemiddelforgiftning) Cheyne-Stokes respiration rytmiske (sinusoidale) ændringer af respirationens dybde. Tyder på bilateral affektion dybt i hemisfæren, i diencephalon eller i den øvre del af hjernestammen, metabolisk påvirkning Central neurogen hyperventilation RF/min, der medfører et fald i PaCO 2 < 4 kpa. Ses ved strukturelle læsioner i mesencephalon og diffus acidose i CNS Uregelmæssig respirationsrytme minder om Cheyne-Stokes respiration, adskilles ved apnøperioder på 2-3 sekunder samt længevarende inspiratoriske pauser. Ses ved læsioner i pons, hypoglykæmi og andre metaboliske eller diffuse cerebrale sygdomme 86
87 Ataktisk respiration uregelmæssig respiration. Ses ved læsioner i medulla oblongata Almen objektiv undersøgelse - Ydre kranium - Oftalmoskopi - Nakkestivhed - Temperatur - Øvrige Parakliniske undersøgelser blodprøver, urinprøver, EKG, CT/MR-scanning af hjernen, lumbalpunktur, intrakraniel trykmåler, EEG Kausal behandling: Ved infektioner antibiotika Ved ICP hyperventilation og evt. mannitolindgift Ved rumopfyldende processer akut trykaflastende operation Akut hydrocephalus anlæggelse af ekstern/intern likvordrænage Forgiftninger genoprettelse af homeostasen (syre/base-, væske-, og elektrolytbalancen) og evt. fjerne giftstoffet Ved svær alkoholintoksikation iv tiamin mg, hindrer udvikling af Werniche encephalopati HJERNEDØD komplet og irreversibel tilgrundegåen af hjernen og hjernestammen. Incidens: patienter/år Årsager: SAH (30 %) Traumatiske hjernelæsioner (45-50 %) Hjernetumorer Afslutningen på mange svære hjernesygdomme Tilstande sekundære til iltmangel i hjernen efter hjertestop (10-20 %) Hjernedød indtræffer, når ICP stiger til samme niveau som det arterielle blodtryk og forbliver på dette niveau i en kort periode (5-10 min) = et komplet infarkt af storhjernen, lillehjernen og hjernestamme. Dermed ophører den cerebrale gennemblødning og metabolisme. Der er ofte herniering ned gennem foramen magnum. Medulla spinalis-funktion forbliver derimod ofte mere eller mindre intakt. Kunstig ventilation kan holde respiratorisk og cirkulatorisk kredsløb i gang. Hjertet vil uanset fortsat respiratorbehandling standse definitivt indenfor et par døgn, sjældent op til 1-(2) uger. Kliniske fund: Hjernestammereflekser: Dyb bevidstløshed 87
88 % respirationsbevægelser kan sikres ved hjælp af apnø-test. Efter normoventilation afbrydes den kunstige ventilation, og der observeres for spontan respiration i 10 min. Hvis ej spontan respiration, konstateres ophør af funktionen Kranienervereflekser: % ciliereflekser % corneareflekser % pupil lysreaktion % ciliospinale refleks % okulocefale reflekser % okulovestibulære reflekser % hostereflekser % kløgningsreflekser ved sugning Delvist bevarede medulla spinalis funktioner Spinale reflekser Krymningsrefleks med samsidig optrækning af foden eller underekstremiteten efter perifer stimulation Stimulation af axillen, hvor der ses nedad- og indadrotation af skulderen og ekstension og indadrotation af hele ekstremiteten Abdominalreflekser Kremasterrefleks bulbocavernosusreflekser Subnormale blodtryk og temperatur Der er et krav at diagnosen ikke må stilles, før der er forløbet mindst 6 timer efter indtræden af coma og ophør af spontan respiration. Differentialdiagnoser, som skal udelukkes: Forgiftning af morfika, sovemidler og sedativa f.eks. barbiturater Neuromuskulære blokade pga. fortsat effekt af muskellammende stoffer Hypotermi med temp < 34 C Blodtryk < 80 mmhg (sys) Metaboliske og endokrine forstyrrelser Svære traumatiske diffuse hjerne- eller hjernestammelæsioner LOCKED-IN SYNDROM En tilstand, hvor motoriske tale- og ekstremitetsfunktion er lammet (tetraparalyse), mens sensoriet er delvis eller helt bevaret. Blinke og øjenbevægelser er bevarede, oftest dog kun i det vertikale plan. Syndromet ses ved læsioner i de anteriore dele af pons med destruktion af de kortikobulbære og kortikospinale baner. 88
89 KRONISK VEGETATIVT SYNDROM En tilstand uden bevidsthed eller kognitive funktioner, men vegetative funktioner som hjerteaktion, respiration og blodtryk er bevarede. Der kan forekomme spontane bevægelser, og øjnene kan åbnes ved ydre stimuli, men ingen øjenkontakt og verbale reaktioner. Ses ved svære hovedtraumer og hypotoksisk/iskæmisk encephalopati med ekstensive læsioner af både cortex og den hvide substans. AKINETISK MUTISME En tilstand hvor patienten virker vågen med spontant åbne øjne, men i øvrigt immobil og uden tegn på mental og verbal aktivitet. Ingen spontan motorisk aktivitet. Urin- og fæcesinkontinent. Ses ved udbredte bilaterale læsioner i specielt profunde dele af frontallapperne f.eks. gyrus cinguli (forstyrrelser i motivation og evnen til at planlægge og igangsætte handlinger). CEREBROSPINALVÆSKEN OG DET INTRAKRANIELLE TRYK Det kritiske volumen for symptomer eller kliniske fund ved cerebral herniering er mellem 40 og 80 ml ved en akut ekspanderende proces og mellem 50 og 150 ml ved en langsomt ekspanderende supratentoriel proces. Cerebrospinalvæskens rum 2 sideventrikler Foramina Monroi, der forbinder sideventriklerne 3. og 4. ventrikel Aquaductus cerebri, der forbinder 3. og 4. ventrikler Fra 4. ventrikel løber CSV via foramina Luschkae og foramen Magendie ud i de basale cisterner, ned i spinalkanalen og op over hjernens hemisfærer Resorption finder sted gennem hjernens kapillærer og venesystem (villi arachnoidales), som munder ud i sinus sagittalis superior og inferior Påvisning af hjernens aquaporiner (aquaporin 1 og 4) tyder på, at vandtransport og absorption også kan foregå via hjernens kapillærer og venesystem Dannelse af cerebrospinalvæske: Plexus choroideus med en hastighed på 0,3-0,4 ml/min (60-80 %) Hjernens ekstracellulærrum (20-40 %) Energikrævende proces, hvor aquaporin-1 som findes i cellemembranen i den apikale del af plexus choroideus er medvirkende Dannelsen er uafhængig af ICP Døgnproduktion: ml, dvs. det normale volumen udskiftet 3-5 gange i løbet af et døgn Det normale ventrikelvolumen er ml, og det samlede CSF-volumen er ca. 150 ml 89
90 En CSV-sekretion ses kun ved plexus papillom. Cerebrospinalvæskens funktion: En stødpude for hjernens bevægelser Neuroregulation visse neurotransmittersubstanser eller neurohormoner secerneres ud i CSV for derefter at blive ført frem til deres virkningssteder Sædvanligvis udtømmes mellem 5-10 ml CSV fordelt i 2-3 glas, større mængder kan udtømmes ved undersøgelser for tumorceller. Prøvetagningen oftest i det 3. og 4. lumbale intervertebralrum. Normal CSV er vandklar. De vigtigste indikationer for CSV-undersøgelse: Mistanke om infektion i CNS eller meninges SAH Meningeal karcinomatose Demyeliniserende sygdomme Immunbetingede sygdomme i CNS eller PNS Terapeutiske indikationer for lumbalpunktur: Intratekal injektion af kemoterapeutika Spasmolytika Spinal anæstesi Injektion oaf morfika som behandling af kroniske cancersmerter CSV-drænage. Cerebrospinalvæsken undersøges for: Erytrocytter og blodpigment. For at skelne mellem SAH og artificiel blodtilblanding skal der gå efter debut af SAH 12 timer, før der foretages lumbalpunktur (xanthochromi ses efter 6-12 timer) Leukocytter højst 3 leukocytter/mikroliter. Ved meningitis, encefalitis og SAH (efter nogle dage pga. meningeal irritation) Tumorceller 3-4 lumbalpunkturer med stort volumen > 10 ml for at påvise dem. 75 % ved meningeal karcinomatose Glukose værdier ses ved purulent og tuberkuløs meningitis, meningeal karcinomatose, hypoglykæmi Protein normal koncentration er 0,19-0,50 g/l, lavest hos børn og stigende hos ældre DET INTRAKRANIELLE TRYK ICP er hos den liggende person 5-15 mmhg ( mm H 2 O; 0,7-2,0 kpa). Ved skift fra liggende til siddende eller stående stilling falder ICP og bliver kortvarigt negativt. Det lumbale CSV-tryk stiger pga. vægten af den ovenstående væskesøjle og er omkring mmhg ( mm H 2 O; 6-8 kpa). Niveauet, hvor det 90
91 intraspinale tryk nu er 0, er ud for 2. cervikalhvirvel. Efter nogen tid ændres trykket, så det intrakranielle CFV-tryk igen kommer på ligevægts-icp, og det intraspinale tryk stiger tilsvarende. Normalt ICP = 0-10 mmhg Ved ICP hos den liggende afslappede patient er > 15 mmhg (200 mm H 2 O; 2,0 kpa). Årsager til ICP kan være: Rumopfyldende proces f.eks. en tumor, en absces eller et hæmatom Et diffust eller fokalt cerebralt ødem intestitielt, vasogent eller cytotoksisk ødem Ændringer af det intrakranielle blodvolumen: Hyperkapni Brug af kardilaterende anæstetika Blokering af CSV-cirkulationsvejene (medførende hydrocephalus) I disse situationer deplaceres det omkringliggende hjernevæv, hvilket medfører intrakranielle trykgradienter. Hvis masseeffekten af læsionen og trykgradienten er af en vis størrelse, kan der indtræde forskydning af hjernen (herniering) mellem de intrakranielle rum, der adskilles af falx, tentorium og foramen magnum. Et voksende volumen af en rumopfyldende intrakraniel proces kan kompenseres ved en tilsvarende mindskning af andre intrakranielle delvolumina, den såkaldte reservekapacitet eller spatiale kompensation. Under normale CSV-cirkulationsforhold vil ICP således modvirkes af en CSV-elimination (CSV-volumen-bufferkapacitet = resorptiv kompensation). Ved en langsom voksende rumopfyldende proces opbruges reservekapaciteten efterhånden, hvorefter en lille yderligere forøgelse af det patologiske volumen medfører en meget stor stigning af ICP. Dette svarer til, at symptomer på herniering kan udvide sig pludseligt. Vd ICP > 40 mmhg ses ofte A-bølger, som regel af varighed af min. (spatial inkompensation). Formentligt en påvirkning af hjernestammen. Plateau-bølgerne kan nå en højde på 100 mmhg og ledsages oftest af blodtryksstigning og pulsfrekvensfald det såkaldte Cushing-respons. Den anden form er B-bølger, dvs. ½-1 min. varende svingninger i ICP på ca. 10 mmhg. Disse findes under normale forhold, f.eks. under søvn, ved normaltryks hydrocephalus samt ved tilstande med ICP. Formentligt udtryk for vasomotoriske forstyrrelser. Symptomer for ICP: Hovedpine pressende karakter, typisk sent om natten eller tidligt om morgen Opkastning mest udtalt om morgen, kan komme pludseligt og uvarslet, men kan også forudgås af kvalme Kognitive forstyrrelser langsom og upræcis tankefunktion, forvirring og agitation Kliniske fund: Papilødem (stasepupiller) ved oftalmoskopi efter 1 døgn eller mere. Ikke altid til stede. ICP > 20 mmhg Mentale forstyrrelser: Apati Hukommelses- og koncentrationssvækkelse Konfusion 91
92 Eventuelle hallucinationer Varierende grader af bevidsthedssløring Nakkestiv de cerebellare tonsiller presses ned gennem foramen magnum Undersøgelser: CT/MR-scanning Monitorering af ICP Behandling: Lejring hovedgærdet eleveret ca. 20, uden rotation i cervikal columna Kredsløb vigtigt at opretholde et middelarterietryk (MAP) som sikrer en tilstrækkelig cerebral perfusion. Cerebral perfusion pressure (CPP) > 70 mmhg eller mean arterial pressure (MAP) > 80 mmhg. MAP opnås med væsketilførsel (NaCl, plasmaekspander), om nødvendigt med inotropika Ventilation frie luftveje, ilttilførsel, hvis nødvendigt intubation (ved GCS < 8) Kontrolleret hyperventilation tilsigter at holde patienten i en moderat hypokapnisk tilstand, hvilket inducerer en vasokonstriktion og dermed en reduktion af det intrakranielle blodvolumen. Der tilstræbes pco 2 4,5 kpa. En kraftigere hyperventilation kan medføre risiko for cerebral iskæmi netop pga. vasokonstriktion Hyperosmolær behandling mannitol % i en dosis på 0,5-1 g/kg legemsvægt infunderet iv. over 20 min. Mannitol er et osmotisk diuretikum, som kun passerer blod-hjerne-barrieren i meget små mængder. Dette medfører en osmotisk gradient, så vand trækkes fra hjernen over i blodbanen. Ved ICP er blodhjerne-barrieren ofte beskadiget i dele af hjernen, og mannitol vil koncentrere sig i hjernen og reducerer den osmotisk effekt. Ved udskilt mannitol fra blodet, risikerer man en modsatrettet osmotisk gradient pga. det tilbageværende mannitol i hjernen et rebound fænomen. Anvendes kun i den akutte fase til man har foretaget diagnostik og startet kausal behandling. Hypertont saltvand (HTS) mod hjerneødem og ICP. Den osmotiske effekt af HTS virker både over den intakte blod-hjerne-barriere og i den skadede hjerne. HTS giver derfor en mere langsigtet absorption af væske fra cellerne, idet Na/K-pumpen i cellemembranen forhindrer natrium i at diffundere ind i cellen. Den forøgede intravaskulære osmolaritet trækker vand fra hjerneparenkymet ind i blodbanen, hvorved ødemet mindskes og ICP falder. Ulempen er at effekten er kortvarig, og gentagne infusioner begrænses af hypernatriæmi. Har ikke samme rebound effekt som ved mannitol. HTS har flere effekter: Opretholder MAP og CPP pga. intravaskulær volumenekspansion øger hjertets minutvolumen En rheologisk effekt den HTS-inducerede hyperosmolaritet i plasma virker dehydrerende på erytrocytter og endotelceller, og forbedrer mikrocirkulationen ved en formindsket fortykkelse af karvæggene i de mindste blodkar. Desuden reduceres leukocytternes adhærence evner og migration og dæmper den inflammatoriske reaktion efter svær traumatisk hjerneskade Osmotiske diureser ved en stimulation af et atrialt natriuretisk peptid, der stimuleres pga. HTS Rekommandation er 7,2 % NaCl opløsning givet som 50 ml bolus ( ml), evt. gentaget og evt. efterfulgt af infusion ml/t. Diuretika furosamid mg iv. ICP, dog langsom virkning 92
93 Steroider 100 mg metylprednisolon. Virkning efter 6 timer, men steroidbehandlingen bør alligevel påbegyndes straks. Uvist om effekt ved iskæmiske og traumatiske hjernelæsioner. Barbiturater inducerer burst-suppression i EEG et (isoelektriske perioder, afløst af perioder med 8-12 Hzaktivitet, som typisk aftager til 1-4 Hz-aktivitet inden den næste isoelektriske periode) nedsætter den cerebrale metabolisme og medfører sekundært en reduktion af gennemblødning og ICP. Behandlingen kan medføre blodtryksfald og videre til morbiditet og mortalitet. Anvendes derfor ikke rutinemæssigt og kun når anden terapi svigter Likvordrænage via et ventrikeldræn, typisk mod en udløbsmodstand på mmhg. HYDROCEPHALUS Ophobning af liquor i ventrikelsystemet medførende kranievækst hos små børn og ICP hos større børn og voksne. Hydrocephalus kan være medfødt eller erhvervet. Inddeles efter: Infantil diagnosticeret i graviditeten, ved fødslen eller inden for det første leveår. Incidens 0,2-0,6 promille. Skyldes medfødte defekter (aquaductus-stenose, manglende åbning af foramen Magendie eller manglende udvikling af villi arachnoidales), myelomeningocele, intrauterine infektioner eller perinatal blødning Juvenil diagnosticeret fra 1-14 årsalderen. Oftest følger efter SAH, meningitis eller intrakraniel operation Adult voksen. Oftest følger efter SAH, meningitis eller intrakraniel operation, tumor, kranietraumer Efter SAH ses hydrocephalus hos 15 % og efter meningitis hos 1 %. Hydrocephalus kan inddeles i: Højtryks hydrocephalus Normaltryks hydrocephalus hos 60 % ukendt årsag Desuden inddeles den efter: Aktiv form med progredierende symptomer Inaktiv (standset, arrested) form med stationære symptomer Hydrocephalus opstår, når der indtræder ændringer i CSV s sekretion, transport eller absorption. Frontal- og temporalhornene dilateres først. Afhængigt af hvor blokket sidder, dilateres også øvrige dele af ventrikelsystemet. Ependymet bliver udtyndet, og de periventrikulære celler og den hvide substans subependymalt bliver ødematøs (hydrocefalt ødem). Den grå substans er mere modstandsdygtig end den hvide. Består hydrocephalus i længere tid, indtræder der hjerneatrofi. Symptomer på juvenil og adult hydrocephalus: Hovedpine morgenhovedpine Opkastning ofte eksplosiv Synsforstyrrelser med obskurationer 93
94 Svimmelhed Bilateral stasepupil Bredsporet og ataktisk gang Abducensparese Bevidsthedssvækkelse Symptomer på cerebral herniering med nakkestivhed og anfaldsvis opistotonusstilling af kroppen Behandling er neurokirurgisk enten kausal med fjernelse af blok f.eks. en tumor eller anlæggelse af en ventriculo-atrial, ventriculo-peritoneal eller lumbo-peritoneal ventil. De fleste shuntsystemer har en indbygget modstand (åbningstryk). Shunten er imidlertid ufysiologisk derved at stående stilling pga. væskesøjlens højde uvægerligt vil medføre sug på hjernen. Det kan bevirke sammenfald af ventriklerne med intrakraniel hypotension, givende sig til kende ved postural hovedpine eller subduralt hæmatom. Under ventrikelsammenfaldet kan drænspidsen komme til at ligge i parenkymet medførende shuntobstruktion. Komplikationeren er mest fremtrædende hos børn, som er præget af vækst. IDIOPATISK INTRAKRANIEL HYPERTENSION (IIH) IIH er en sygdomstilstand med ICP uden tilstedeværelse af en samtidig intrakraniel rumopfyldende proces eller hydrocephalus og med en normal CSV-sammensætning. Incidens: 1-2/ /år med kvinde/mand-ratio 5-10:1. Sygdommen er hyppigst hos overvægtige kvinder i fertil alder, hvor incidensen er op mod 20/ Mulige ætiologiske faktorer: Endokrine forstyrrelser især hypofyse-binyrebark-aksen Hovedtraumer Intrakranielle infektioner Medikamina vitamin A overdosering, tetracykliner, nitrofurantoin og indometacin Overvægt Flere undersøgelser tyder på, at patienter med IIH har et intra- og ekstracellulært vandindhold i hjernen, og hos mange patienter kan der påvises en modstand mod CSV s udløb, tydende på en abnormitet svarende til de araknoidale villi eller den transkapillære CSV-resorption. Symptomer og klinisk: Pulssynkron hovedpine udvikles gradvist eller akut Kvalme og opkastning Nogle gange tinnitus Evt. abducensparese dobbeltsyn 94
95 Papilødem og forstørret blind plet ved langvarigt ICP udvikles kronisk papilødem med gliose af papillen og efterhånden synsfeltsdefekter (96 %), oftest i form af koncentriske indsnævret synsfelt. Syntabet kan forværres og udvikles til blindhed på et øje ICP mmhg Normal CT/MR-skanning Undersøgelse af CSV normal protein-indhold og glukosekoncentration. Ingen pleocytose Behandling: Ingen kausal behandling Carboanhydraseinhibitoren acetazolamid nedsætter CSV-produktionen Bivirkninger: akroparæstesier Vanddrivende midler Vægttab Analgetika til hovedpine, hos nogle beta-blokkere eller NSAID Shunt-operation kan blive nødvendig Dekompression af skeden til n. opticus mindre effektiv end shunt-operation Spontan helbredelse ses hos yngre patienter. Permanente synsfeltdefekter (10-25 %) og blindhed (5 %) ses. 25 % udvikler en kronisk sygdom med varig hovedpine, synsforstyrrelser og arbejdsevne og 10 % får recidiv efter tidligere spontant svind af symptomer. SYRINGOMYELI Et hulrum i rygmarven, hvis væg fortrinsvis er opbygget af glialt væv. Hvis syrinx breder sig op i hjernestammen tales om syringobulbi. Den er ofte associeret med andre neuralrørmisdannelser. Den er medfødt men debuterer først i års alderen. Sjælden tilstand. 3 former: Konginit form Anorld Chiari malformation med hydrocephalus og spinaldysafisme. Adult form (idiopatisk) i årsalderen. Syrinx begynder i den grå substans i cervikaldelen. Syrinx dilateres med tiden, hvorved medulla langsomt udvides. Syrinx er omgivet af gliotisk væv og indeholder sædvanligvis en klar væske, der kan være xantokrom Erhvervet form columnatraumer med svær medullær kontusion, laceration og 2 % af patienter med en traumatisk betinget para- og tetraplegi. Også følger af araknoiditis, ses kranielt og kaudalt for ependymomer Ved cervikal lokalisation føleforstyrrelser og sårdannelse på fingrene, finere fingermotorik, kraftesløshed og styringsbesvær i overekstremiteterne samt evt. motoriske eller sensoriske symptomerne fra underekstremiteterne. De vigtigste fund er atrofi og lammelse af de små håndmuskler samt dissocieret 95
96 sensibilitetstab med bortfald af smerte- og temperatursans men bevaret berørings- og proprioceptivsans (læsionen omfatter de baner, som krydser midtlinjen i commissura anterior). Ved syringobulbi medinddrages kranienerver. Undersøgelse MR-skanning Behandling: En række terapeutiske indgreb som shuntoperation og dekompression NERVESYSTEMETS TUMORER Hyppigste intrakranielle tumorer: Maligne astrocytomer 40 % Meningoem 20 % Hypofysenadenom 10 % Ependymom 5 % Benigne astrocytomer 5 % Neurinom 5 % Oligodendrogliom 3 % Medulloblastom 2 % Andre 10 % En primær intrakraniel tumor er et neoplasme udgået fra selve hjernen eller kar, meninges og knogler i det intrakranielle rum. De sekundære hjernetumorer er metastaser fra en primær tumor andetsteds i organismen. Incidensen af primære intrakranielle tumorer er 3/ hos børn, ca. 14/ hos voksne personer og stigende med alderen til 20/ hos 70-årige. Hjernemetastaser forekommer ca. 10 x hyppigere end primære hjernetumorer. Tumorerne klassificeres efter deres oprindelsescelle, og hvis tumor indeholder flere celletyper, da efter den mest dominerende celletype. Hos voksne er hovedparten af de primære tumorer lokaliseret supratentorielt (80-85 %), 50 % infratentorielle hos børn (55 %). Stadieinddelingen foregår ud fra grad I-IV (grad I-II: lavgrad og grad III-IV: høj grad), ud fra celle- og kernepolymorfi, anaplasi, mitoseaktivitet, karproliferation og nekrose. Tumor kan i sig selv og som følge af et lokalt ødem eller lokale gennemblødnings- og metaboliske forstyrrelser fremkalde fokale symptomer i form af udfaldssymptomer og irritative symptomer med epileptiske anfald. Globale symptomer som følge af at tumor er en rumopfyldende proces med displacering (forskydning) af væv, spredning af ødem, ICP og cirkulationsforstyrrelser. 96
97 ICP en række kompensatoriske mekanismer i form af deplacering af hjernevæv, nedsættelse af CSVvolumen og det cerebrale blodvolumen. Hvis en rumopfyldende proces blokerer udløbet fra ventrikelsystemet, opstår der hydrocephalus, der virker som yderligere rumopfyldende proces (midtlinietumorer og tumorer i fossa posterior). Fokale symptomer betinget af tumor lokalisation: Frontallapstumorer demens, psykiske ændringer, kontralateral supranukleær hemiparese, partielle motoriske epileptiske anfald, anosmi, evt. frontal ataktisk gang, og ved lokalisation til den sprogdominante hemisfære ikke-flydende afasi Temporallapstumorer partielle komplekse anfald og sekundært generaliserede anfald med aura, syns-, høre-, lugt- og smagshallucinationer. Kontralateral homonym øvre kvadrantanopsi, ved lokalisation til den sprogdominante hemisfære flydende afasi Parietallapstumorer neuropsykologiske forstyrrelser med agnosi, venstre-højre konfusion samt sensoriske kontralaterale udfald, herunder astereognose og kontralateral homonym nedre kvadrantanopsi. Occipitallapstumorer homonym kontralateral hemianopsi Tumor ved capsula interna modsidig supranukleær hemiparese, hemianæstesi og modsidig kvadrant- eller hemianopsi Tumor i de basale kerner kontralateral choreoatetose eller i sjældne tilfælde parkinsonistiske symptomer Proces i thalamus kontralaterale sensibilitetsudfald Tumor i vermis superior eller inferior cerebelli gang- eller trunkalataksi. Tumor i cerebellar hemisfære medfører samsidig koordinationsforstyrrelser (ataksi) og hypotoni Tumor i hjernestammen eller den cerebellopontine vinkel samsidig kranienerveudfald og modsidig ekstremitetssymptomer som følge af affektion af de lange ledningsbaner. Cerebellopontine syndrom: progredierende svimmelhed, tinnitus, høretab, samsidige cerebellare symptomer, facialisparese og udfald af n. trigeminus. Tumor lokaliseret basalt i fossa anterior olfactoriusmeningeom, samsidig anosmi Tumor der rammer synsbanen bag chiasma opticum kontrallateral inkomplet eller komplet homonym hemianopsi Sellære og parasellære tumorer bitemporal inkomplet hemianopsi (chiasma opticum kompression), ICP (blok af 3. ventrikel) samt endokrine symptomer som træthed, kuldskærhed, amenore, impotens, galaktore, akromegali, Cushing symptomer Tumor omkring corpus pineale vertikal blikparese (opad og evt. nedad), manglende pupilreflekser for lys, når tumor breder sig yderligere fremad i mesencephalon også for nærblik. Der ses pubertas præcox hos børn Tumor i sinus cavernosus udfald fra hjernenerve, evt. opticusaffektion og exophthalmus (sinus cavernosus syndrom) Globale symptomer forårsaget af forskydninger af de intrakranielle strukturer og af ICP: Hovedpine ofte diffus, bifrontal eller occipital, tendens til at optræde tidligt om morgenen, kan være anfaldsvis og intens. Forværres ved hoste, brug af bugpresse og stillingsændring 97
98 Træthed Svimmelhed Opkastning evt. eksplosiv ofte uden kvalme (specielt børn) Progredierende demens ( kognitiv funktion) Konfusion Påvirket bevidsthed (kan være pga. ICP) Andre fund, der ikke er obligat: Bilateralt papilødem forårsaget af ICP Abducensparese forårsaget af ICP Fokale udfaldssymptomer Irritative (epileptiske) symptomer (15-20 % og hyppigere i sene faser) Differentialdiagnoser: Apoplexia cerebri Transitorisk cerebral iskæmi Første attak ved dissemineret sklerose Cerebral absces Idiopatisk intrakraniel hypertension (IIH) Parakliniske undersøgelser: CT-scanning iv. injektion af røntgenkontrast medfører kontrastopladning og giver karakteristiske tumorbilleder. Tumorer hyperdens eller hypodense. Et ødem omkring vil ses som et område med densitet. MR-scanning effektiv ved intrakranielle svulster, specielt i fossa posterior, ved lavmaligne intracerebrale tumorer og ved små metastaser. Endokrinologisk undersøgelse ved tumorer omkring 3. ventrikel eller i hypofyseregionen SPECT/PET sammenhæng mellem glukosemetabolismen og malignitet af visse hjernetumorer Behandling pga. risiko for cerebral herniering skal ICP reduceres: Steroid f.eks. prednisolon 40 mg x 3-4 dgl hæmmer ødemdannelse. Effekten ses efter 6 timer Mannitol (½-1 g/kg legemsvægt) passerer ikke blod-hjerne barrieren og udøver derfor en osmotisk kraft, der suger vand fra hjernen over i blodbanen Iv furosemid mg Intubation og ventilation ved respirations- og bevidsthedspåvirkning, stiler mod pco 2 på ca. 4,5 kpa Operation fjernelse af tumor, kausal og palliativ behandling Ventilanlæggelse tumorer omkring 3. ventrikel og i fossa posterior kan medføre obstruktiv hydrocephalus, som behandles med ventrikulo-atrial eller ventrikulo-peritoneal shunt Kausal eller palliativ behandling: 98
99 Operation udføres enten for at sikre en histologisk diagnose eller for at fjerne tumor eller mindske dens størrelse (dekompression). Nye teknikker med brug af operationsmikroskop, computer neuronavigation, peroperativ ultralydscanning samt peroperativ neurofysiologisk kortlægning af hjerneområdet har reduceret den perioperative morbiditet Radioterapi ved primære intrakranielle tumorer: medullablastom har stor radiosensitivitet i modsætning til glioblastom, hvor radiokurabiliteten er meget lav. Ved cerebral metastase og lymfomer Brachyterapi her implanteres radioaktivt materiale f.eks. Yttrium 90, stereotaktisk i tumor. Ligesom ved stereotaktisk strålebehandling reduceres medbestrålingen til det normale væv, da strålekilden er placeret centralt i tumor. Anvendes anvendes yderst sjældent og ikke aktuelt i Danmark. Kemoterapi ofte begrænset virkning ved cerebrale tumorer bl.a. pga. de hydrofile farmakas manglende passage over blod-hjerne barrieren. Indiceret ved medullablastom og germinom, metastaser, lymfomer og andre maligne tumorer Substitutionsterapi ved hypofysetumorer, f.eks. Bromocriptin ved prolaktinom. BESKRIVELSE AF DE FORSKELLIGE TUMORER Supratentorielle midtlinjetumorer lokaliseret sagittalt i midtlinjen dvs. sella turcica, det suprasellulære område, 3. ventrikel, corpus pineale og corpus callosum Hypofyseadenomer < 10 mm i diameter kaldes for mikroadenomer, > 10 mm for makroadenomer. Tumorerne inddeles i hormonproducerende og ikke-hormonproducerende. Debutsymptomerne er enten endokrin dysfunktion ( produktion af et enkelt eller flere hypofysehormoner) eller synsforstyrrelser. Apoplexia pituitaria et akut sygdomsbillede, skyldes blødning i og infarcering af hypofyseadenomet. Karakteriseret ved akut indsættende hovedpine, svimmelhed, opkastninger, synsforstyrrelser, feber og nakkestivhed og kan være først symptom på et hypofyseadenom. Hypofyseadenomer kan komprimere forskellige strukturer ved vækst ud af hypofyselejet: Suprasellær vækst med påvirkning af synsbanerne medførende visusnedsættelse, synsfeltdefekt, der typisk starter som bitemporal øvre kvadrantanopsi og udvikles til hemianopsi ved kompression af chiasma opticum og papilatrofi Vækst fremad og opad med påvirkning af tractus olfactorius og frontallappen medførende anosmi og mentale symptomer Lateral vækst med påvirkning af sinus cavernosus med deri løbende kranienerver Vækst opad og lateral påvikning af temporallappen med risiko for epilepsi Komprimering af 3. ventrikel medførende hydrocephalus og ICP Undersøgelser: MR-scanning, endokrinologisk screening, samt visus og synsfelts undersøgelser Behandling: transsphinoidal adenomresektion. Ved prolaktinomer dopamin-antagonisten bromocriptin. Ved væksthormon somatostatin. Craniopharyngeom udgår formentligt fra Rathkes poche som er reminiscensen af kanalen fra pharynx til hypofyselejret. De kan være lokaliseret såvel i sella som parasellært. De består af en solid bestanddel som 99
100 ofte indeholder forkalkninger og en cystisk komponent indeholdende en mørkebrun, olieagtig væske med kolesterolkrystaller. Symptomerne skyldes kompression af hypofyse og parasellære strukturer med endokrinologisk og neurologisk dysfunktion. Behandling: partiel resektion da total fjernelse ikke er muligt pga. adhærencer til hypothalamus. Herefter stereotaktisk radioterapi, hvorved tumorvækst kan stoppes hos % af patienterne. Hormonsubstitution. Synsbane- og hypothalamusgliom optræder overvejende hos børn som lavgrads gliomer, sjældnere hos voksne som højgrads gliomer med overlevelsestid < 1 år. Symptomerne dikteret af tumors lokalisation, monokulært synstab ved tumor i n. opticus unilateralt, synsfeltsudfald ved placering i chiasma eller tractus opticus, endokrine forstyrrelser ved placering i hypothalamus. Ved kompression af 3. ventrikel hydrocephalus. Behandling: komplet resektion er sjældent muligt. Radioterapi med variabel effekt. Kemoterapi sjældent. Corpus pineale tumorer 3 kategorier: 1. Germinalcelletumorer (germinom, teratom, embryonal carcinom, choriocarcinom, endodermal sinus tumor) 2. Tumorer udgået fra corpus pineale (pinealom, pineablastom) 3. Andre f.eks. astrocytom, ependymom, teratom, oligodendrogliom, metastaser Symptomer: tryk på den øverste del af mesencephalon medførende dobbeltsyn. Klinisk fund: blikparese opad, evt. ledsaget af ptose på begge øjne og lysstive pupiller med bevaret pupil respons ved konvergens (Parinauds syndrom) Obstruktiv hydrocephalus pga. afklemning af akvædukten Hos børn pubertas præcortex pga. suppression af melatoninproduktion Behandling: kirurgi, evt. kun med biopsi og ventilanlæggelse, efterfulgt af radio- og kemoterapi Supratentorielle lateralt placerede tumorer Astrocytom grad III-IV hyppigere hos mænd og i stigende antal med stigende alder: Glioblastomet (astrocytom IV): højmalign, lav differentieret tumor med central nekrose, kontrastopladning i området med nedbrudt blod-hjerne-barrieren (tumorceller også uden for det kontrastopladende område), diffust udbredt til store dele af hemisfæren. Findes i den hvide substans udgået fra gliavævet, vokser langs nervebanerne og kan spredes til den kontralaterale hemisfære via corpus callosum. Behandling: kombineret kirurgi, kemo- & radioterapi. 10 % i live 5 år efter diagnostisering Astrocytom I-II: før 40-års alderen. Sjælden kontrastopladning på CT/MR-skanning, men kraftig opladning i pilocystiske astrocytomer (grad I) og med bedste prognose. Behandling: operation. Radioterapi ved tumorer med hastig vækst og ved progression uden kirurgisk behandlingsmulighed Oligodendrogliom: sjældne, udtalt forkalkninger, langsom vækst Behandling: operation, strålebehandling og kemoterapi 100
101 Ekstracerebrale tumorer: Meningeom - > 90 % lokaliseret supratentorielt. Hyppigt hos kvinder. Incidensen stigende med alderen. Menes at udgå fra arachnoid cap cells. Kan vokse som en solitær tumor, der skubber hjernen foran sig eller en plaque med en fladformet udbredning langs dura og kranium. Kan også vokse infiltrativt i theca eller basis cranii. Kan være omgivet af et betydeligt ødem. Histologisk inddeles disse i benigne (85 %), atypiske (10 %) og anaplastiske (5 %). Epilepsi er et hyppigt debutsymptom. Ellers fokale symptomer afhængige af tumorers lokalisation Skanning: isodense med hjernen på hhv. CT- og T1-vægtede MR-billeder. Efter kontrast iv homogen kontrast opladning Behandling: ved asymptomatiske meningeomer hyppige kontrolskanning. Ved symptomatiske meningeomer komplet resektion. Radioterapi (stereotaktisk) ved påvist vækst af resttumor efter kirurgi, ved ikke-benign histologi og sjældnere som primær terapi, hvor patientens almene tilstand øger de kirurgiske risici. Infratentorielle tumorer Intracerebellare tumorer Astrocytom: hyppigst hos børn og yngre voksne, ses som cystisk proces med en vægtumor. Findes i 2 histologiske lavsgrads gliomer: 1) juvenile kan fjernes radikalt, ingen recidiv 2) diffus, risiko for recidiv Medulloblastom: malignt tumor, ofte hos børn (drenge), lokaliseret oftest i vermis. Tilhører PNETgruppen (Primitive Neuro-Ectodermal Tumours). Spredes ofte med CSV såvel intrakranielt som i spinalkanalen. Behandling: operation suppleret med radioterapi samt kemoterapi. Børn < 4 år kun kemoterapi. Betydelige kognitive deficit Ependymom: udgår fra ependymceller, enten i ventrikelsystemet, oftest i fossa posterior eller kaudalt i spinalkanalen. Tumorer velafgrænsede og behandling radikal kirurgi. Postoperativ strålebehandling ved højgrads ependymomer og ved inkomplet resektion. Hæmangioblastom: benign vaskulær tumor, ofte cystiske og lokaliseret i cerebellum. Enten sporadisk eller som led i det arvelige von Hippel-Lindaus syndrom med angiomatøse processer typisk lokaliserede i cerebellum, medulla spinalis, retina, nyrer, binyrer og pancreas. Tumor producerer erytropoietin polycytæmi Behandling: ekstirpation Alle patienter med hæmangioblastomer bør screenes for von Hippel-Lindaus syndrom pga. risiko for nyrekræft Hjernestammetumorer enten fokale (1/4 og oftest lavmaligne) eller diffuse (3/4 og altid maligne). Bilaterale symptomer med påvirkning af kernerne i hjernestammen og de lange ledningsbaner. Behandling er stråleterapi evt. suppleret med kemoterapi. Ved overfaldisk lokalisation af hjernestammen kirurgi Ekstracerebellare tumorer: Schwannomer: langsomt voksende tumor, udgår fra de schwannske celler, hyppigste lokalisation 8. kranienerve, kaldet akustikusneurinom eller n. vestibularis schwannom. 101
102 Ses hyppigt i års alderen. Symptomer er ensidig øresusen, tiltagende døvhed og svimmelhed. Senere facialis påvirkning. Symptomerne skyldes kompression af kranienerver 7. og 8. i meatus acusticus internus. Ved meget store tumorer ses ataksi, supranukleær ekstremitets parese pga. kompression af cerebellum og hjernestamme samt sensoriske forstyrrelser i ansigtet pga. kompression af n. trigeminus. Behandling: radikal operation med risiko for samsidig permanent døvhed og læsion af n. facialis hos 50 % og permanent parese af n. facialis hos 20 % (ved læsion mulighed for facialis-hypoglossus anastomose, og optræning med nogen funktion af mimiske muskler). Stereotaktisk radiokirurgi og radioterapi anvendes som primær behandling med primært mål at standse tumors vækst, større sandsynlighed for en bevaret hørelse og sjælden facialis parese. Inklusionstumorer dermoid, epidermoid, lipom, teratom og embryom, skyldes displacering af væv ind i neuralrøret under lukning af dette tidligt i føtallivet. Disse tumorer er ofte benigne og kan fjernes radikalt. Glomus jugulare tumor en relativ sjælden benign tumor, udgår fra det paraganglionære væv omkring bulbus jugularis og vokser langs kar og nerver. Hyppighed x 6 hos kvinder. Behandling er kirurgisk fjernelse, samt radioterapi ved resttumor. TUMORER I KRANIET Chordom en sjælden malign tumor, udgår fra føtallivets notokord, ofte lokaliseret i clivus, kan fjernes radikalt samt radioterapi. Kondrosarkomer også lokaliseret i clivus, kan fjernes med kirurgi samt radioterapi Osteogene sarkomer Fibrosarkomer Carcinom metastaser Plasmacytomer kan optræde som solitære læsioner eller som led i en generaliseret myelomatose Ewings sarkom ofte en metastatisk læsion Eosinofile granulomer optræder som en solitær benign læsion, kan fjernes kirurgisk Mb. Paget Fibrøs dysplasi HJERNEMETASTASER Hyppighed: tilfælde/år. De hyppigste primære tumorer: Lungekræft Brystkræft Malignt melanom Nyrecancer Colorectal cancer Sarkomer hos børn Germinalcelle hos børn 102
103 Hjernemetastaser skyldes hæmatogen spredning og lokalisation svarer til den regionale blodgennemstrømning (85 % i storhjernen, 15 % i lillehjernen og hjernestammen). Ekstracerebrale (subdurale eller epidurale) metastaser er sjældne. Optræder oftest på grænsen mellem grå og hvid substans, hvor karsengen indsnævres. Symptomer: Fokale neurologiske udfald: Afasi Hemiparese Kranienerveudfald Ataksi Epileptiske anfald Fokale evt. med sekundær generalisering Diffus cerebral påvirkning Hovedpine Undersøgelser: MR-skanning CT-skanning Differentialdiagnoser: Hjerneabsces Gliom Lymfom Demyeliniserende sygdomme Infarkter Intracerebrale blødninger Behandling: Kirurgi radikal kirurgisk fjernelse eller stereotaktisk radiokirurgi (gammakniv). Tilbydes de patienter, som er i god almen tilstand med 1-2 hjernemetastaser. Kan også anvendes til multiple metastaser med efterfølgende palliativ behandling Palliativ helhjernebestråling, symptomlindring hos 75 % Kemoterapi (choriocarcinom, småcellet lungecarcinom) mindre effekt af de hydrofile farmakas manglende passage over blodhjernebarrieren Symptomatisk udgøres af steroid og analgetika MENINGEAL KARCINOMATOSE Her er en diffus spredning af maligne celler til meninges, der giver anledning til meningeal karcinomatose: Lungekræft 25 % Brystkræft 25 % 103
104 Lymfom 15 % Gastrointestinalcancer 10 % Melanom 5 % Andre 20 % Leukæmi ej inkluderet I nogle tilfælde ses spredning i subarachnoidalrummet og i form af multiple små metastatiske læsioner. Symptomer: Diffuse cerebrale symptomer hovedpine, meningeal påvirkning som følge af hydrocephalus (50 %), papilødem, nakkestivhed Fokale symptomer ved afficeret af kranienerver, især n. facialis og øjenmuskelnerver Spinale symptomer og kliniske fund Rygsmerter og radikulære smerter Paræstesier Paraparese Blæresymptomer Undersøgelser: MR-skanning Spinalvæskeundersøgelse Tumorceller (tumormarkører) Protein Lymfocytær pleocytose Evt. oligoklonale bånd Glukose NB ofte advarselstegn! Behandling: Kirurgi Diagnostik biopsi Ventrikulært eller lumbalt reservoir Radiation Hele neuroaksen Symptomatiske lokalisationer Kemoterapi Parenteral Intratekal Immunoterapi monoklonale antistoffer Strålebehandling 104
105 SPINALKANALENS TUMORER Primære spinale tumorer Incidens: 1-2/ indbyggere Inddeling: Intradurale tumorer: Intramedullære tumorer Ekstramedullære tumorer Ekstradurale tumorer Ved langsomt voksende processer i spinalkanalen er der en vis eftergivelighed af de omkringliggende strukturer som følge af erosion af corpora, af buerødder og af arcus. Efterhånden kommer der tiltagende tryk på medulla eller cauda equina, bl.a. medførende iskæmi og atrofi af celler og lange ledningsbaner. De vigtigste tumorer er: Ekstramedullære spinale tumorer Nerveskedetumorer 10 % epidural eller paraspinal, 1 % intramedullært Meningeomer intraduralt ekstramedullært, lokaliseret torakalt 80 % Ependymomer 50 % lokaliseret i filum terminale Inklusionstumorer hyppigt lavt torakalt og lumbalt, intra- og ekstramedulært lokaliseret Andre paragangliomer, hæmangioblastomer, ganglioneuromer sjældne Intramedullære spinale tumorer Astrocytomer hyppigt cervikalt og højt torakalt Ependymoner Hæmangioblastomer ofte med von Hippel-Landaus syndrom Symptomer afhænger af tumors lokalisation og væksthastighed, udvikler sig langsomt og snigende over måneder: Nakkerygsmerter pga. erosion Svært eller komplet medullært tværsnitssyndrom i løbet af dage eller evt. timer Rygsmerter Kraftnedsættelse i arme og ben Sphincterforstyrrelser Radikulære smerter Paræstesier/føletab Hydrocephalus som følge af protein i CSV og dermed resorptionsdefekt af CSV Progredierende motoriske, sensoriske og evt. autonome udfald fra medulla eller cauda quina. Udfaldene ofte partielle. De partielle medullære læsioner kan deles i et anteriort syndrom med paralyse og tab af smerte- og temperatursans, men bevaret vibrations- og stillingssans 105
106 Central cord syndrom læsion i cervikalregionen af medullas centrale del med tab af smerte- og temperatursans Brown-Séquard syndrom en halvsidig læsion af medulla med samsidig parese, samsidig ophævede vibrations- og stillingssans og modsidig ophævet smerte- og temperatursans En bagtil liggende læsion med svære brændende paræstesier og afficeret vibrations- og stillingssans, men med minimale motoriske udfald. Ved tumor i cervikalregionen nakkesmerter, ensidig udstråling til occipitalregionen og med forværring ved hoste, nys og brug af bugpressen. Funktionen af benene og armene afficeres med styringsbesvær, gangforstyrrelser, kuldeparæstesier og ofte en rislende fornemmelse af en elektrisk strøm ned gennem ryggen og ud i en ekstremitet (Lhermittes syndrom). Sensoriske udfald svarende til n. occipitalis, supranukleær pareser i alle 4 ekstremiteter (tetraplegi) evt. domineret af spasticitet, sensorisk ataksi af arme og ben samt sensibilitetsudfald. Ved en svær læsion en ret skrap øvre afgrænsning svarende til læsionens niveau. Thorakalt lokaliseret tumor progredierende rygsmerter, bælteformede smerter og paræstesier ud for læsionsstedet samt paræstesier, der kan have form af kuldeparæstesier i benene, styringsbesvær, træthed og stivhed i benene samt ofte gangsbesvær. Spastisk parese af benene (paraparese) samt segmentale sensoriske udfald og sensoriske udfald kaudalt for læsionen, supranukleær blæreparese. Tumor lokaliseret i cauda equina området smerter og paræstesier i begge ben med radikulært præg, styringsbesvær af benene, vandladningsforstyrrelser med sivende urinafgang, flatusinkontinens og evt. impotens. Anogenitalt sensorisk udfald (ridebukseområdet), ophævet anokutan refleks og tonus af sphincter ani. Afhængigt af læsionens højde, infranukleær pareser. Differentialdiagnoser: Spinal epidural absces feber, udtalt trykømhed af processus spinosi Transversel myelitis efter en viral sygdom Cervikal eller thorakal diskusprolaps nakke- og rygsmerter Osteoarthrotisk stenose gangprovokerende symptomer Multipel sklerose Amyotrofisk lateralsklerose i dens spastiske form Vaskulære medullære sygdomme giver rygsmerter, har et springende form Sekundære spinale tumorer Behandling: Palliativ strålebehandling Steroid f.eks. metylprednisolon 100 mg iv. for at mindske ødem i medulla Ekstradurale maligne (metastatiske) tumorer behandles med radioterapi, steroid, kemoterapi og/eller laminektomi med fjernelse af den bageste del af tumor. Komplet fjernelse af neurinom og meningeom Truende medullær tværsnitssyndrom: 106
107 Steroid Akut dekompression Laminektomi Hemilaminektomi Laminotomi her lamina genplaceres efter fjernelse af tumorer Strålebehandling Har en patient haft et komplet medullært tværsnitssyndrom i > 6-12 timer, er der ringe udsigt til at en behandling kan genetablere medullære funktion. BEVÆGELSESFORSTYRRELSER Bevægelsesforstyrrelser er sygdomme med ufrivillig, abnorm muskelaktivitet og tonusændringer visende sig ved hyperkinesi, hypokinesi, rigiditet, abnorme posturale reflekser, dystone eller choreatiske bevægelser, tremor eller tics. Sygdommene skyldes abnorme transmitterforhold i CNS. Disse forandringer er først og fremmest påvist i basal kernerne, men findes generelt i CNS. PARKINSONS SYGDOM PARALYSIS AGITANS Syndrom kendetegnet ved muskelrigiditet, tremor, oligokinesi og balanceproblemer. Sygdommen er kronisk og progredierende. Incidiens: 5-25/ , dvs tilfælde/år. Debut: år, men kan opstå før eller senere. Mænd hyppigere end kvinder Der er påvist genmutationer PARK 1-11 (PARK 4 og 9 er ekskluderet), en arvelig komponent på ca %. PARK 1 (alfa-synuclein) er kodet af et gen på kromosom 4. Den har tendens til at danne uopløselige fibriller, som måske kan være årsagen til degenerationen af de dopaminerge neuroner. Der er også hypoteser om forskellige miljøfaktorer: Forgiftninger med tungmetaller f.eks. mangan, bly m.fl Forurening i narkotika med f.eks. MPTP Postinfektion efter encephalitis med mesencephal påvirkning (von Economo) M.m. De basale kerner i hjernen består af nucleus caudatus og putamen, som tilsammen også kaldes corpus striatum, og globus pallidus, der sammen med putamen benævnes nucleus lentiformis. Nucleus subthalamicus, substantia nigra og nucleus ruber medregnes også til de basale kerner. Dopamin produceres af substantia nigra, hvorfra det via nigrostriatale baner ved axonal transport føres til corpus striatum og oplagres i præsynaptiske vesikler i de dopaminerge neuroner. Disse har neuronale forbindelser til thalamus, nucleus subthalamicus, substantia nigra, formatio reticularis i hjernestammen og op til motorisk og præmotorisk cortex, og dette neuronale netværk modulerer musklernes samspil. 107
108 Tabet af dopaminproducerende neuroner i substantia nigra medfører ændret aktivitet i postsynaptiske GABAerge neuroner i striatum. Konsekvensen heraf er hyperaktivitet i glutaminerge neuroner i nucleus subthalamicus, der stimulerer GABA-erge neuroner i globus pallidus internus med hæmmende effekt til bl.a. thalamus. Det medfører en hæmmning af thalamiske bevægelsesfremmende projektioner til motoriske områder i frontalcortex, hvilket fører til det hypokinetisk/parkinsonistiske bevægemønster. Kliniske symptomer opstår, når det striatale dopaminindhold falder til 20 % af det normale: Triade (2 af fund skal påvises) i begyndelsen ensidig, der efterhånden med langsom udvikling af symptomer medinddrager hele kroppen: Tremor hviletremor med en frekvens på 4-6 Hz, forsvinder kortvarigt ved voluntære bevægelser. Den rammer overekstremiteterne først, hvor pege- og tommelfinger først afficeres. Tremor forsvinder under søvn og forværres ved emotionel belastning. Udover den karakteristiske hviletremor er der en lidt hurtigere postural tremor, som fortsætter ved bevægelser. Rigiditet tonus med en jævn modstand mod passive bevægelser (blyrør) f.eks. supinationpronation af underarmen eller bevægelse af håndledet. Affektion af fleksorer mere end ekstensorer giver ludende kropsholdning, nedsynkning af knæene og fleksion over albuerne. Ved samtidig tremor fås en karakteristisk rykvis fornemmelse når leddet bevæges tandhjulsrigiditet Hypokinesi betegner motorik i form af akinesi (manglende spontanbevægelser) og bradykinesi (langsommere bevægelser). Bradykinesi kan påvises ved hurtigt gentagne bevægelser f.eks. fingertapping. Svært ved at initiere bevægelser. Gangen foregår med små skridt med igangsætningsbesvær og uden medsving af arme. Usikkerhed ved vendinger. Postural instabilitet manglende reflektoriske indstilling af kroppen under bevægelse, som ved fremskreden parkisonisme fører til usikker balance ved ændring af retning. Dette testes ved at man stående bag ved patienten kortvarigt trækker patienten baglæns. Husk at fange patienten hvis fald Pyramidestilling af hænderne Langsomme øjenbevægelser til side til side Eller manglende lugtesans Udtryksløst ansigt med sjældne blinkebevægelser. Tendens til savlen formentlig pga. sjældne synkebevægelser og fedtet skinnende ansigtshud Talen bliver sløret, monoton og svag Håndskrift præget af mikrografi (lille skrift) og af tremor Non-motoriske symptomer herunder autonome forstyrrelser, kognitiv funktion og demensudvikling samt emotionelle forstyrrelser (også tab af serotonerge og noradrenerge neuroner samt kolinerge) kan også skyldes medicin Tendens til urinretention, inkontinens og obstipation Ortostatisk hypotension (autonome forstyrrelser) Glabella tap refleks afferent bane 5. kranienerve, efferent bane 7. kranienerve. Denne fremkaldes ved med en finger eller reflekshammer at banke let i glabella mellem øjnene. Refleksen består i blink med øjnene. Ved gentagen hurtigt banken udtrættes refleksen. Hvis let banken på glabella stadig udløser blinkebevægelser efter ca. 5 anslag, er refleksen positiv. 108
109 On-off fænomener svingninger i tilstanden fra næsten normal bevægelighed til svær bevægelseshæmning (fastfrysningsepisoder) eller hyperkinesier og omvendt i løbet af få sekunder til minutter. Opstår efter aftagende effekt af medicin nogle år efter. Symptomerne er ufrivillige og ukontrollerbare bevægelser og grimasseren relateret til den enkelte dosis maksimale effekt, og parkinsonistiske symptomer hen mod tidspunktet for næste dosis. De motoriske fluktuationer skyldes det kontinuerlige tab af dopaminerge neuroner og dermed reduktion af muligheden for at oplagre den indgivne L-DOPA. Kan behandles med s.c. apomorfin (dopaminagonist med kraftig direkte virkning på dopaminreceptorerne). Specialistopgave. Parakliniske undersøgelser: MR-scanning kan i fremskredne tilfælde vise nogen atrofi SPECT/PET-skanning viser defekter i det dopaminerge neurotransmittersystem i de basale kerner Ved post mortem histologisk undersøgelse af substantia nigra findes depigmentering og degeneration af dopaminerge neuroner. Differentialdiagnoser: Essential tremor hyppigste bevægelsesforstyrrelser, postural og aktionsrysten af hænder og underarme, oftest symmetrisk. I svære tilfælde ledsagende rysten af hoved, kæbe, tunge og stemme Tumor cerebri med hemiparkinsonisme Depression Myksødem Multisystematrofi tilhører også gruppen af alfa-synucleinopatier. Varierende symptomer fra individ til individ: autonom dysfunktion (første symptomer) med impotens, hyperaktiv og senere hypoton urinblære, ortostatisk hypotension. Parkinsonisme præget af hypokinesi og rigiditet. Cerebellar ataksi, kortiko-spinale udfald. Hyperaktive dybe reflekser eller Babinski-tåfænomen (50 %) på et tidspunkt. Symmetriske symptomer. Hurtig progression og tidligt balanceforstyrrelser med fald, dysfoni og dysfagi. Forstyrrelser i REM-søvnen hvor de udlever deres drømme, dvs. sover uroligt, kan slå ud med arme og ben og råber. Overvejende intakte kognitive funktioner. Ringe eller intet respons på L-DOPA. Supranukleær progressiv parese vertikal blikparese, progressiv oftalmoplegi, langsomme øjenbevægelser (sakkader) og blinkefrekvens. Balanceproblemer med tendens til fald. Parkinsonisme med aksial rigiditet. Dysfagi og dysfoni. Demens med frontalt præg. Beskeden effekt af L-DOPA. Parkinsonlignende tilstande efter forgiftning med kulilte og mangan Parkinsonlignende symptomer ved neuroleptika-behandling Behandling: Substitutionsbehandling med dopaminforstadiet L-dopa, L-dihydroxyfenylalanin, dekarboxyleres til dopamin i hjernen. Dopamin kan ikke passere blod-hjerne barrieren, derfor kan ikke anvendes. L-DOPA behandling tilsigter at øge dopaminindholdet i striatum. Mest brugte middel. Har kort halveringstid. Lægemidler er sinemet og madopar, der er L-dopa kombineret med dekarboxylasehæmmere, hhv. carbidopa og benserazid. Startdosis mg og øges langsomt til mg. 109
110 Bivirkninger: ufrivillige bevægelser visende sig ved motorisk uro, choreiforme eller atetoide bevægelser. Dyston drejning af foden. Kontraindikation: kombination med monoaminoxidase-a-hæmmere, kan medføre farlig hypertension. Til patienter < 70 år for at udskyde tidspunktet for motoriske fluktuationer indledes behandlingen med dopamin-agonister eller en MAO (mono-amin-oxydase)-b-hæmmere (har beskeden symptomdæmpende effekt). Senere suppleres med L-DOPA-præparaterne. Bivirkninger: psykiatriske symptomer i form af konfusion, paranoide ideer og hallucinationer. Til patienter > 70 år behandlingen startes med L-DOPA da bivirkningerne ved dopaminagonist er hyppigere samt tendens til motoriske fluktuationer mindre Neurokirurgiske steteotaktiske indgreb med elektriske stimulation via implanterede elektroder i nucleus subthalamicus (STN) har effekt hos udvalgte patienter (deep brain stimulation). Ved operationen kan man både afhjælpe parkinsonsymptomer som rysten (tremor), stivhed (rigiditet) og langsomhed (bradykinesi) og fjerne bivirkninger til medicinen; overbevægelser, OFF perioder (at man går helt i stå) og fluktuationer (et meget svingende respons på medicin). Thalamotomi eller pallidotomi afhjælper tremor for en tid Fysioterapi Ergoterapi Med behandling en normal livslængde, men tiltagende med årene invaliditet. Behandlingen kan fjerne næsten symptomerne, men de parkinsonistiske symptomer med årene bliver mere og mere behandlingsresistente med store svingninger i tilstande, der kan være præget af såvel hyperkinesier som on-off-fænomener. Dementielle symptomer udvikles med årene hos 50 til 85 %. ANDRE SYGDOMME MED PARKINSONISTISKE SYMPTOMER Toksisk induceret parkinsonisme MPTP (metylfenyltetrahydropyridin) et bistof til heroin. Giver toksisk beskadigelse af substantia nigra-neuronerne. Akut svær kulilteforgiftning (hukommelsessvækkelse, gangataksi og urininkontinens). Forgiftning med mangan og kuldisulfid. Parkinsonisme efter encephalitis - encephalitis letargica i 1920 og 30 erne Medikamentelt induceret parkinsonisme bivirkning til behandling med psykofarmaka (neuroleptika). Tilstanden udvikles gradvist efter ugers til års behandling og forsvinder igen efter 3-6 måneder efter seponering af medicin. Hvis neuroleptika er nødvendig, kan symptomerne modvirkes med antikolinergika eller amantadin. CHOREA HUNTINGTON Tilstanden er en sjælden kronisk progredierende familiær sygdom med autosomal dominant arvegang, oftest fuld penetrans, med choreatiske bevægelser og demens. Sygdommen skyldes en ustabil udvidet trinukleotidsekvens (CAG repeats) i et gen på kromosom 4, der koder for et protein kaldet huntingtin. Ved chorea Huntington er der udtalt atrofi af corpus striatum samt lettere atrofi af cortex cerebri. GABAerge projektionsneuroner i corpus striatum går til grunde, mens interneuronerne er bevarede. 110
111 Symptomerne debuterer ofte i års alderen med første symptomer på personlighedsændringer, hvorefter der tilkommer enten hyperkinesier af choreo-atetoid type eller demens. Der er anticipation således at sygdommen starter tidligere i livet fra generation til generation. De choreatiske eller atetotiske bevægelser karakteriseres af en vekslende uforudsigelig aktivering af forskellige muskelgrupper i kroppen. Bevægelserne er kastende, formålsløse, ufrivillige, uregelmæssige og mest udtalt distalt. Der kommer hyperkinetisk dysartri, grimasseren og gangforstyrrelser. Efterhånden som de dementielle symptomer tiltager (kognitive problemer med hukommelses- og koncentrationsevne samt adfærdsforstyrrelser), bliver patienten apatisk, evt. inkontinent og urenlig med urin og afføring (miseriesprægede). Ingen apraksi eller agnosi. Bevaret sprogfunktion. Suicidium forekommer med frekvens. Øjenbevægelserne er hæmmede og sakkaderede. Differentialdiagnostik: Encephalitis Senil chorea Chorea minor Tidlig parkinsonisme Wilsons sygdom Præsenil demens Behandling er antidopaminerge neuroleptika som har en dæmpende effekt på dyskinesier men ændrer ikke forløbet. Lægemidler er f.eks. pimozid eller risperidon. Tetrabenazin, dopamindepleterende, er også effektiv. Amantadin og riluzole er en behandlingsmulighed til dæmpning af chorea. Clonazepam kan anvendes ved dystoni. Sygdommen progredierer uafvendeligt med tiltagende demens og hjælpeløshed, der som regel vil kræve ophold på plejehjem. Patienterne kan efterhånden blive sengebundne og komplikationer i form af pneumoni og decubitus fører til fatal udgang efter år. ANDRE SYGDOMMEN MED BEVÆGELSEFORSTYRRELSER Chorea minor encephalopati sekundært til febris rheumatica visende sig ved choreatiske bevægelser. Ses hos børn og unge. En periode med træthed og irritabilitet forudgået af de choreatiske bevægelser. Disse involverer hyppigst ansigt og hænderne. Bevægelserne kan være voldsomme, kastende og forhindre normal gang og normale armbevægelser, men det kan også være små ryk, evt. kun af fingre. Desuden psykiske symptomer med personlighedsforandring og evt. psykose. Behandlingen er neuroleptika for at dæmpe hyperkinesier. Forløbet er som regel godartet med remission af symptomerne, men kan godt være langvarigt med tilbøjelighed til recidiv Senil chorea ved cerebrovaskulære lidelser, dehydrering eller spontan opstået. Sjælden tilstand hos ældre Chorea acanthocytosis orofacial dyskinesi, choreatiske bevægelser, dystoni og tics. En sjælden komplikation til graviditet, og ophører efter få uger efter graviditet 111
112 Kernicterus neonatal hyperbilirubinæmi kan beskadige basalganglierne og føre til progredierende chorea og atetose, som udvikles i barndommen Hemiballismus halvsidige ufrivillige, voldsomt kastende bevægelser (lokaliserede til de proksimale muskler og led, især i overekstremiteterne). Tilstanden opstår som følge af modsidigt infarkt i nucleus subthalamicus. Disse forsvinder igen efter få uger, men kan blive kroniske. Behandling neuroleptika, tetrabenazin. DYSTONI Idiopatisk generaliseret dystoni en autosomal dominant arvelig sygdom med omkring 30 % penetrans. DYT1 genet koder for protein, torsin A, der måske har betydning for dopaminstofskiftet. Ufrivillige vridende bevægelser af ekstremiteterne og i svære tilfælde af kroppen. Starter oftest i benene medførende gangforstyrrelser. Senere progredierende til udtalte deformiteter af kroppen. Akut medicininduceret dystoni kan optræde dage til uger efter start på behandling med neuroleptika og metoklopramid, og kan behandles med iv antikolinergikum f.eks. biperidin, evt. suppleret med et benzodiazepinpræparat. Den dystoniudløsende medicin skal seponeres. Tardiv dyskinesi ufrivillige bevægelser som kan udvikles efter længerevarende neuroleptika behandling. De udvikles især hos ældre og noget hyppigere hos kvinder end mænd. Hyperkinesier er stereotype og af choreatisk, evt. dyston karakter og ofte lokaliseret til ansigtet, ofte til kæbe, tygge- og tungemuskulaturen, bukkolinguo-mastikatorisk (BLM) syndrom. De kan brede sig til resten af kroppen. Kan behandles med tetrabenazin eller neuroleptikum uden ekstrapyramidale bivirkninger, Clozapin. Akatisi er en anden form for tardiv dyskinesi bestående af tvangmæssig gang, hvor patienten uafladeligt må rejse sig og gå omkring. Forårsages af dopaminantagonister. Fokale dystonier Torticollis eller cervikal dystoni er karakteriseret af spændinger og trækninger i halsmuskulaturen, som tvangmæssigt drejer hovedet til den ene side og ofte også giver hovedhældning og opadtrækning af skulderen. Den tvangmæssige holdning af hovedet skyldes oftest vedholdende kontraktion af den samsidige m. splenius og m. trapezius og den modsidige m. sternocleidomastoideus, men andre halsmuskler kan også være involveret Blefarospasmer bilaterale ufrivillige sammentrækninger i m. orbicularis oculi. Kan udvikle sig til kraftig øjenlukning, som i perioder gør patienterne funktionelt blinde Hemifaciale spasmer halvsidige, ufrivillige kontraktioner i ansigtet, kan skyldes kompression af n. facialis ved dens udtrædelsessted Kraniel dystoni sygdommen starter omkring års alderen med blefarospasmer og dystone eller choreiforme bevægelser af ansigts-, kæbe-, tunge-, gane-, larynx-, nakke- og respirationsmuskler. Ses ikke sjældent som en psykofarmakaudløst tardiv dystoni Skrivekramper patienter der skriver for meget, kan få dystone spændinger i underarmsmuskulaturen, så en eller flere fingre knuges eller stritter ved skrivning 112
113 Behandling: En høj dosis antikolinergika (benzhexol) og et benzodiazepin (clonazepam) kan i nogle tilfælde afhjælpe symptomerne Baklofen Antiepileptika L-DOPA Den mest effektive behandling injektioner af botulinum toksin direkte i musklen vejledt af elektromyografi. Behandlingen gentages hver 3. måned. HEREDITÆRE ATAKSIER OG SYGDOMME I DET MOTORISKE NEURON SPINOCEREBELLAR ATAKSIER Der kendes over 29 forskellige genlokalisationer for spinocerebellar ataksi. Prævalensen er ca. 6/ /år. Fænotypisk er der stor variation. 6 af de dominante arvelige spinocerebellar ataksi typer er forårsaget af et abnormt forlænget instabilt trinukleotid repeat (CAG repeat). Forlængelserne forårsager defekte proteinprodukter, som indeholder en forlænget polyglutaminsekvens, der kan være toksisk for neuronerne (toksisk gain of function). Symptomernes sværhedsgrad og art afhænger af graden af forlængelse, og disse er stærkt instabile og kan variere fra generation til generation. Dette er årsagen til fænomenet anticipation, dvs. sygdommen opstår tidligere og forværres hos næste generation. Desuden synes yderligere forlængelsen af repeatet at være størst hvis sygdommen arves fra faderen. Der ses degeneration af cerebellum, i hjernestammen og i medulla spinalis, især i bagstrengene og de spinocerebellare baner. Symptomer: Spinalt dominerende Friedreichs ataksi, autosomalt recessivt arvelig med prævalens 2/ Mutation på kromosom 9 med repetition af GAA. Produktet kaldes frataxin uden kendt funktion. Anticipation ses ikke, selvom sværhedsgrad er korreleret med antallet af repetitioner. Symptomer cerebellar og sensorisk ataksi med påvirket vibrations- og stillingssans, og positiv Rombergs prøve, dvs. overvejende bagstrengssymptomerne. Benene afficeres tidligere end arme. Senereflekserne forsvinder. Ekstensive plantarreflekser. Hulfod. Kyfoskoliose. Hypertrofisk kardiomyopai. Med tiden kraftnedsættelse, tiltagende symptomer fra hjernestammen f.eks. dysartri. Nystagmus. Diabetes mellitus pga. glukose tolerance. Senere påvirkning af respiration og hjerneinsufficiens. Kørestol efter ca. 14 år. Cerebellart dominerede dominant arvegang. Usikker bredsporet gang, ukoordinerede, kluntede arm- og håndbevægelser, dysmetri og dysartri. Symptomer på affektion af de supranukleære motoriske baner. Hyposom hyperrefleksi. Trunkulær instabilitet. Opbrudte øjenfølgebevægelser samt påvirkede saccader. 113
114 Foruden ovennævnte symptomer: oftalmoplegi eller langsomme sakkader, optikusatrofi, retinitis pigmentosa, demens, spasticitet og perifer neuropati. Myoclonus. I enkelte tilfælde chorea. Alder typisk år. Undersøgelser: MR-skanning atrofi af cerebellum og pons Neurofysiologisk undersøgelse EKG hypertrofisk kardiomyopati Røngten af columna skoliose Differentialdiagnoser: Cerebellar tumorer Wilsons sygdom Alkoholisk cerebellar degeneration Multipel sklerose B12-vitamin mangel Paraneuroplastisk cerebellar degeneration ved maligne sygdomme Metabolisk betingede ataksier Sensorisk polyneuropati Der er ingen behandling. Symptomatisk behandling ved smerter, spasticitet, dysfagi eller oftalmoplegi samt fysioterapi og ergoterapi. Middeloverlevelsestid år. AMYOTROFISK LATERAL SKLEROSE (ALS) ALS er en sygdom karakteriseret ved progredierende degeneration af motoriske forholdsceller i medulla spinalis, hjernestammen og cortex med ledsagende degeneration af de kortikospinale baner og perifere motoriske nervefibre. Sygdommen skyldes derfor en kombination af supra- og infranukleær symptomer med varierende grad af spasticitet, muskelsvækkelse og muskelatrofi, som danner grundlag for de diagnostiske kriterier. Mænd angribes hyppigere, og sygdommen er hyppigt i års alderen, 5 % før 30-års alderen. Incidens 1-3/ /år. Selve årsagen kendes ikke, men man mener at det er multifaktorielt. Der er påvist forskellige SOD1 mutationer, som oftest resulterer i autosomal dominant amyotrofisk lateral sklerose, men recessiv arvegang er også beskrevet. Der er også beskrevet andre mutationer, mitokondrielt dysfunktion, mangel på neurotrofiske faktorer eller oxidativt stess og apoptose. Overaktivitet af den eksitatoriske neurotransmitter glutamat er en vigtig faktor for degeneration af det motoriske neuron. Der ses tab af store motoriske forhornsceller i medulla spinalis og af store pyramidalceller i hjernestammens motoriske kerner (III, IV, VI), af Betz celler og store pyramidalceller i lag V i cortex. Kernen sakralt i medulla 114
115 spinalis (Onufs kerne) som innerverer blære og analsfinkteren afficeres ikke, og inkontinens optræder ikke. Sjældnere ses degenerative forandringer i sensoriske fibre. Symptomer kommer snigende: Muskelkraft Gangbesvær Muskelkramper og -ømhed Muskeluro fascikulationer Tale- og synkebesvær Lettere og ukarakteristiske føleforstyrrelser Kliniske fund: Den almindeligste form distal kraftnedsættelse og muskelatrofi i de små håndmuskler, herefter spredning til resten af kroppen Kraftnedsættelse af tale-, tygge- og synkemuskulatur Senere i forløbet: affektion af respirationsmusklerne med insufficient hoftekraft og vitalkapacitet Senereflekser hyperaktive, normale eller afsvækkede afhængigt af om supra- eller infranukleær affektion er overvejende. Ekstensive plantarreflekser Den bulbære form: tungen atrofi med indskrænket bevægelighed, talen dysartrisk (slap eller spastisk) og ganesejlet paretisk. Senere synkebesvær, at patienten savler. Den primære lateralesklerose supranukleære pareser med spasticitet og hyperaktive dybe reflekser uden muskelatrofi Fascikulationer i tunge, ekstremiteters og truncusmuskulatur kan være uden relation til ALS Hos nogle frontalt præget demens Pseudobulbær affektion ukontrolleret tvangsgråd eller tvangslatter Spinal form med spinal muskelstrofi affektion af forhornscellerne i medulla spinalis De sensoriske funktioner normale Kombination af fascikulationer, atrofi, kraftnedsættelsen og evt. ekstensive plantarreflekser tyder stærkt på ALS. Parakliniske undersøgelser Det kliniske billede EMG udbredte neurogene forandringer med denervering, reinnervation og fascikulationer i mindst 3 ekstremiteter og/eller tungemuskulatur. Amplitude og varighed af aktionspotentialerne kombineret med normal perifer nerveledningshastighed MEP spredte forandringer i CNS og i perifere nerver MR-skanning atrofi af cerebrum og medulla Differentialdiagnoser: 115
116 Udbredt kraftnedsættelse Motorisk polyneuropati Dystrophia musculorum progressiva Osteochondrotisk myelopati Cervikal og lumbal radiculopati Spinal muskelatrofi Bulbospinale muskelatrofi (Kennedys syndrom) kønsbundet recessivt arvelig. Debut i års alderen med gradvis muskelatrofi og kraftnedsættelse samt fascikulationer i bulbært (facialis, synkefunktion, taleforstyrrelser) og spinalt innerverede muskler. Tremor, men ingen eller ringe sensoriske symptomer. Dybe reflekser er afsvækkede eller manglende. Ses kun hos mænd. Reduceret fertilitet, testisatrofi og gynækomasti. Sygdommen er jævnt progredierende, ofte med hurtigt fatalt forløb i løbet af 3 år Der er ingen kausal behandling, men behandling med glutamatfrigørelse-inhibitoren riluzole har en kortere livsforlængende virkning. Ellers symptomatisk behandling af smerter, spytflåd, spasticitet og søvnproblemer. Fysioterapi for vedligeholdelse af muskelfunktion. Ernæringsterapi. Hjælpemidler og hensigtsmæssige forandringer i hjemmet. Non-invasiv respirationsunderstøttende behandling ved respirationsinsufficiens. NERVESYSTEMETS INFEKTIONER PYOGENE INFEKTIONER Pyogene infektioner kan stamme fra: Led i en systemisk infektion Direkte fra inficerede kranielle strukturer: Mellemøret Paranasale sinus Gennem defekter i basis cranii Iatrogent: Epiduralkateter CSV-shunt Lumbalpunktur Operative indgreb Bakterier der forårsager pyogene infektioner i CNS: Meningokokker Pneumokokker Stafylokokker Listeria monocytogenes Gramnegative stave f.eks. E.coli 116
117 Haemophilus Influenzae B forårsaget meningitis, forsvundet efter indførelsen af Haemophilus Influenzae B-vaccination AKUT PURULENT MENINGITIS Bakterierne inficerer subaraknoidalrummet ad forskellige veje. Forskellige bakterier rammer forskellige aldersgrupper: E. coli spædbørn H. Influenzae børn < 6 år Meningokokker børn og yngre voksne Pneumokokker ældre Listeria nyfødte og ældre svækkede (alkoholisme, malign sygdom, immunosuppression) Infektionen sætter den proinflammatoriske immunologiske kaskade (komplementaktivering cytokiner) i gang, og denne kaskade er i sig selv hovedansvarlig for den både cytotoksiske og vasogene vævsskade med ødem. Det inflammatoriske ekssudat i subaraknoidalrummet påvirker karrene og medfører risiko for tromboserende vaskulitis, karspasmer og sekundære infarkter. Inflammationen medfører også defekt af blod-csv-barrieren, og dette fører til spinal-protein. Det cellulære debris kan kompromittere likvorresorptionen og ICP med risiko for cerebral herniering. Symptomer: Feber Hovedpine Rygsmerter Lysskyhed Påvirket bevidsthedsplan Septisk shock Epileptiske anfald Petekkier og blødninger i huden, slimhinder og indre organer meningokokker Hemiparese pneumokokker Nakke-rygstivhed med Kernigs tegn (modstand mod ekstension af knæet med benet flekteret i hoften) Brudzinskis tegn (reflektorisk fleksion i knæene ved undersøgelse for nakkestivhed) Stasepupil sjælden, oftamoskopi ej krav før lumbalpunkturen Undersøgelser: Lumbalpunktur: Cerebrospinalvæske: - Udtalt leukocytose, > 1000/μl, polymorfkernede leukocytter, senere i forløbet mononukleære leukocytter - Mikroskopi af bakterier 117
118 - Protein - Glukose Bloddyrkning meget vigtig, især hvis lumbalpunkturen må skydes Behandling: Antibiotisk behandling ceftrioxon 4 g x 1 dgl. og ampicillin 2 g x 6 dgl. Behandlingen justeres senere afhængigt af resultatersvar på dyrkning og resistensbestemmelse Steroidbehandling mindsker ødemdannelse. Effekten kun påvist ved meningokokmeningitis og H. influenza-meningitis Evt. hydrocephalus anlæggelse af ekstern ventrikeldrænage eller shuntanlæggelse efter kontrol af infektion Epileptiske anfald - antiepileptika HJERNEABSCES Sekundær til en infektion et andet sted i organismen, ved penetrerende kranielæsioner, ved likvore eller som følge af en intrakraniel operation. Infektionen kan f.eks. komme fra mellemøret, mastoidet eller til de paranasale sinus, specielt sinus sphenoidalis og etmoidalis, som derefter spreder sig til CNS. Kan også opstå metastatisk ved hæmatogen spredning f.eks. ved endocarditis, pneumoni, tandinfektioner, diverticulitis og osteomyelitis. Hos immun-inkompetente patienter kan abscesser forårsages af opportunistiske agenser som toxoplasmose, Nocardia og Aspergillus. Den hyppigste lokalisation er temporal eller frontallappen. Symptomer: Feber Hovedpine ICP Kvalme Opkastninger Bevidsthedspåvirkning Kognitive forstyrrelser Afhængigt af lokalisation: Epileptiske anfald Neurologiske anfald Hvis en absces perforerer til subarachnoidalrummet eller ventrikelsystem, kan det resultere i en pludselig, fulminent meningitis med mortalitet > 80 % og ventrikulitis. Undersøgelser: 118
119 CT/MR-skanning med iv. kontrast ses typisk et hypodenst område med ødem da endnu ingen membrandannelse, efter dage til uger udvikles til randopladning efter kontrastindgift svarende til abscessens kapsel. Diffusion weighted image (DWI) og apparent diffusion coefficient (ADC) for at adskille infektion og infarkt fra tumor og metastase Spinalvæske - < 100 leukocytter per mm 3 lumbalpunktur er kontraindiceret ved klinisk mistanke om absces pga. risiko for inkarceration Andre undersøgelser for at spore det primære fokus: Røntgenundersøgelse af thorax Otologisk undersøgelse Ortopanoptagelse af tænderne Ekkokardiografi Ultralyd af abdomen Leukocyt- og knoglescintigrafi Helkrops FDG (flour-deoxyglukose)-pet-skanning Differentialdiagnostik hjernemetastaser eller primær hjernetumor Behandling: Antibiotisk behandling ved beskedne rumopfyldende abscesser Bredspektrat antibiotika: Cefalosporin og metronidazol Svampeinfektioner antimykotika (amphotericin B) Toxoplasmose sulfadiazinbehandling Kirurgisk behandling punktur/drænage SUBDURALT EMPYEM En purulent ansamling mellem dura og arachnoidea. Infektionen udgår fra bihuler eller mellemøret. Kan også være en komplikation til purulent meningitis, infektiøs sinustrombose, kraniotomi, pneumoni, endocarditis eller anden septikæmi Symptomer: Utilpashed Feber Hovedpine Lateraliserede symptomer (fokale epileptiske anfald, hemiparese) Tiltagende bevidsthedspåvirkning Nakkestivhed Differentialdiagnoser: Encephalitis 119
120 Purulent meningitis Sinustrombose Behandling: Akut operativ evakuering ved bevidsthedspåvirkning Intensiv antibiotisk behandling Alene antibiotisk behandling uden bevidsthedspåvirkning EPIDURAL ABSCES Ved osteomyelitis i kranieknoglerne, f.eks. efter operation. Spinal epidural absces er sjælden, og hyppig iatrogent i forbindelse med epidural kateter. Desuden narkotikamisbrug og diabetes Kranielt affektion er domineret af lokal infektion i theca cranii. Ved spinal affektion er der risiko for progredierende spinalt tværsnitssyndrom, enten pga. kompression af medulla eller af cauda equina. Symptomer og objektiv: Feber Stærke rygsmerter Udtalt ømhed ved perkussion af processus spinosi over abscessen Behandling: Kraniel epidural absces: antibiotika og evt. operativ behandling Spinal epidural absces: antibiotika og akut operativ evakuering af abscessen med dekompression af medulla spinalis eller cauda equina INFEKTIØS INTRAKRANIEL TROMBOPHLEBITIS Skyldes infektion i mellemøret, i mastoidet, i sinus sphenoidalis eller i sinus frontalis. Symptomer: Symptomer på otitis media eller sinuitis Tiltagende hovedpine over dage til uger Påvirket almentilstand og feber Påvirket bevidsthed med konfusion og kramper Undertiden stasepapil Fokale udfald pga. venøse infarkter i de områder af hjernen, som dræneres af den tromboserende sinus Afasi Hemiparese Epileptiske anfald 120
121 Foramen jugulare syndrom ved spredning af infektionen i vena jugularis, kan der komme udfald fra kranienerve Sinus cavernosus syndrom smerter og protrusion svarende til øjet og ødem af øjenomgivelserne. Vener i retina bliver dilaterede, og senere ses også retinale hæmoragier. Der kan være udfald fra de nerver, som løber gennem sinus cavernosus: 3., 4., 5. (gren 1) og 6. kranienerve samt sympaticus til øjet. Undersøgelser: MR-skanning MR-venografi fremstiller tydelig trombomasserne i de venøse sinus CT-skanning uden kontrast hyperdens svarende til tromben (hyperdense sinus sign) f.eks. i sinus transversus eller sinus rectus CT-skanning med kontrast empty delta tegn, fordi tromben fortrænger kontrasten i sinus confluens eller i sinus sagittalis D-dimer Behandling: Antibiotika Sanering af det primære fokus Antikoagulationsbehandling ASEPTISK INTRAKRANIEL SINUSTROMBOSE Den venøse afløbshindring og stase, dog uden infektionstegn. Symptomer: ICP Stasepupiller Tilstande, hvor der er risiko for trombosetendens: Graviditet Puerperium P-piller Mutation i Leyden faktor V Prothrombingenet Protein-C og -S-mangel Hyperchromocysteinæmi Cardiolipin antistofsyndrom Adipositas Fundene ligner som beskrevet under den infektiøse trombophebitis. 121
122 Behandling: Initial heparinisering Antikoagulation i 3-6 måneder evt. livsvarigt Bevidsthedspåvirkning pga. sinus trombose ( dødelighed 70 %) endovaskulært med regional trombolyse og trombectomi KRONISK MENINGITIS Tuberkulose i CNS hos børn og ældre svækkede individer (alkoholisme, diabetes mellitus, malign sygdom, steroidterapi). 4-6 tilfælde, men hyppighed forventes pga. indvandring. Symptomer: hovedpine, febrilia, uspecifik almen sygdomsfornemmelse, vægttab og senere adfærdsændring og bevidsthedspåvirkning, kranienervepareser (abducens og facialis), hydrocephalus med ICP og infarkter som følge af tromboserende vasculitis i karrene i subaraknoidalrummet. Medullært tværsnitssyndrom og cauda equina syndrom som et led i en myelomeningoradikulitis, og en sekundær absces. CSV: lymfocytær pleocytose (< 1000 meukolytter/μl), spinalprotein (5-10 g/l), glukose < 0,3. Behandling: isoniazid, rifampicin, ethambutol og pyrazinamid i 12 måneder Neuroborreliose 150 tilfælde/år. Forårsaget af spirokæten Borrelia burgdorferi, som overføres ved skovflåtbid. Borrelia Burgdorferi arter har forskellig organotropisme. I Europa er det Boorelia Garinii, der er ansvarlig for neuroborreliose. Symptomer: Primærstadiet: erythema migrans. Dette er velafgrænset, homogent, størrelsevariation 5-50 cm. Ej dermatomafgrænset og ingen vesikler modsat zosterudslæt. Samtidig hovedpine, feber, led- og muskelsmerter. Erytemet kan forsvinde efter nogle uger, 10 % videre til neuroborreliose. Sekundærstadiet: dissemineret til CNS via hæmatogen eller transneural spredning. Neuroborreliose debuterer typisk 2-4 uger og senest 5-6 måneder efter erytemet. Symptomer: radikulære smerter (lokaliseret til ryggen, mellem skulderbladene og i nakken), pareser. Svære brændende zosterlignende, vandrende smerter aksialt i ryggen, mellem skulderbladene og i nakken. Natlig forværring af smerterne samt kutane dys- & hyperæstesier. Unilateral eller bilateral facialisparese (50 %), unilateral eller bilateral abducensparese (5 %) og oculomotoriusparese (1-2 %). Udelukkende ekstremitetspareser forekommer hos 15 % af patienterne med eller uden kranienervepåvirkning samt arefleksi svarende til de paretiske muskler. 5 % kliniske tegn på CNS-affektion i form af myelitis med bl.a. sphincterforstyrrelser og abnorm plantarrefleks. Kramper, ataksi, hukommelsesbesvær og akut encephalitis kan forekomme. Hos børn: hovedpine, feber, vægttab og nakkestivhed samt perifer facialisparese (30 %) Tertiærstadiet: kontinuerlig sygdomsaktivitet med parenkymatøs CNS-affektion og vedvarende CSFinflammation i > 6 måneder. Der ses en kronisk progressiv encephalomyelitis med en langsomt progredierende supranukleær para- eller tetraparese med gangataksi. Meningovaskulær affektion med infarkter. Derudover perceptivt høretab, moderat demens og som regel ledsagende almensymptomer med hovedpine. Parakliniske undersøgelser: 122
123 Lumbalpunktur lymfocytær pleocytose celler/ul og spinalprotein, IgG-indeks og forekomst af oligoklonalt IgG Påvisning af Borrelia-specifikke antistoffer i seum og spinalvæske påviselig efter 2 uger hos 85 %, og hos alle efter 2 måneder EMG og nerveledningsundersøgelser ved perifere pareser tegn på axonal neuropati CT/MR-scanning hvid-substans forandringer, lakunære infarkter eller meningeal opladning Behandlingen er G-penicillin 20 mio. enheder og ceftriaxon 2 g dgl i dage eller doxycyklin 400 mg den første dag og derefter 200 mg dgl. Neurosyfilis skyldes en infektion en spirokæten Treponema pallidum og kan ubehandlet forløbe i 3 stadier: Primær infektion (chankar): medfører en lymfocytær (25 %), oftest asymptomatisk meningitis med meningeal inflammation og fibrose, vaskulære indfiltration med fibrose og forsnævring af karrene og evt. trombosering samt parenkymatøse granulomer (gummata) i hjerne og rygmarv. Efter måneder til års latens tid overgår til symptomatisk syfilitisk meningitis eller forsvinde spontant. Sekundærstadiet: syfilitisk meningitis medfører hovedpine, kranienerveaffektion (lammelse (n. abducens, facialis og acusticus), konfusion, kramper samt evt. ICP. Ingen feber eller nakkestive. Tertiærstadiet: meningovaskulær syfilis, dementia paralytica eller tabes dorsalis. Viser sig ved gentagne infarkter, især i a. cerebri posterior gebetet. Dementia paralytica optræder efter en latenstid på op til 15 år med symptomer på en progredierende demens, ledsaget af tremor, dysartri, epilepsi, hyperaktive senereflekser og ekstensive plantarreflekser. Tabes dorsalis er en myolopati med symptomer fra det sensoriske system: lancinerende smerter (knivskarpe, kortvarige og stærk generende), paræstesier, typisk sensorisk ataksi med gangataksi, afficeret vibrations- og stillingssans (ses næsten aldrig i dag). Spinalvæske: Monocytære celler, typisk /mikroliter Protein IgG-indeks og oligoklonalt IgG Glukose Positive immunologiske test: Wassermanns reaktion (WR, VDRL), Automated Reagin test (ART), Antiflagel IgG eller IgM (AF-M eller AF-G) (især den positiv) eller Fluorescent Treponemal Antibodyabsorption test (FTA-ABS) (især den positiv). Behandlingen er penicillin 20 mio enheder eller ceftriaxon 2 g i 14 dage. Steroider for at undgå en alvorlig Jarisch-Herxheimer-reaktion med feber og forværring af neurologiske deficit AKUTTE VIRALE INFEKTIONER Virus når CNS fra blodet via de cerebrale kapillærer, plexus choroideus, retrogradt gennem de perifere nerver (specielt rabies og herpes vira) samt muligvis gennem næseslimhinden langs fila olfactoria. Poliomyelitis en infektion med poliovirus, men også coxsackie- og ECHO-virus kan i sjældne tilfælde fremkalde lignende symptomer. Sygdommen viser sig ved tegn på aseptisk meningitis og/eller nukleære slappe asymmetriske pareser. Efter nogle år (10 år) oplever nogle patienter på ny forværring med tiltagende 123
124 kraftsvækkelse. Der ses distal degeneration af de forstørrede post-polio motoriske enheder, hvor aldring og overanvendelse af muskler kan spille en rolle. Viral meningitis det kan være enterovirus (coxsackie, ECHO, polio), herpes simplex virus-2, adenovirus, influenzavirus, HIV, cytomegalovirus, arbovirus med flere. Symptomer: almen utilpashed, hovedpine, feber, meningeale symptomer (kvalme, opkastning, kraftig hovedpine, nakke-rygstivhed). Afhængig af agens ledsagende eller forudgående luftvejssymptomer, gastroenteritis, eksantem, genital herpes og lymfadenitis. Behandlingen er symptomatisk, ved herpes simplex gives aciclovir iv. Akut encephalitis kan opstå som følge af infektion med herpes simplex virus-1, enterovirus (coxsackie, ECHO, polio) og arbovirus (tick-borne encephalitis (TBE), japansk B-encephalitis, West-Nile fewer). Herpes simplex virus-1 encephalitis skyldes herpes simplex virus-1, der giver en fokal encephalitis med prædilektion til de inferomediale dele af temporal- og frontallapperne. Der indtræder intens immunologisk medieret vævsskade med ødem, petekkiale blødninger og nekrosedannelse, og denne lokalisation forklarer de typiske senfølger (amnestisk syndrom). Symptomerne: begynder med 1 til 3 dages influenzalignende prodromalsymptomer, hovedefter tilstanden hurtigt bliver præget af cerebrale symptomer. Patienterne er højfebrile, har tiltagende hovedpine og lysskyhed, udvikler tiltagende konfusion, adfærds- og bevidsthedspåvirkning, epileptiske anfald og evt. hemiparese og afasi. Nakke-stivhed er oftest mindre udtalt og kan mangle helt. Behandling: aciclovir 10 mg/kg x 3 dgl. i 14 dage. Der er ikke vist effekt af adjuverende steroidbehandling. Trods behandling får > 50 % af de overlevende sequelae, især svær amnestisk dysfunktion, hemiparese, afasi og epilepsi. Arbovirus encephalitis forårsages af Tick-borne encephalitis (Frühjahr-Sommer meningoencephalitis). Symptomer: debuterer subakut med influenzalignende symptomer, og hos 25 % ses aseptisk meningitis, meningoencephalitis og meningomyelo-radiculitis (giver et karakteritisk billede med blandet supra- og infranukleær parese af en eller begge overekstremiteter). Behandling: symptomatisk. Kan forebygges med vaccination. Herpes zoster-radiculitis smitten sker ofte i barndommen i forbindelse med skoldkopper (variceller), hvorefter zostervirus befinder sig latent i de sensoriske ganglieceller og siden kan reaktiveres (ganglionitis) og fremkalde zosterudbrud (helvedesild). Reaktivering sker hyppigere hos ældre og immunsvækkede. Ved zoster ganglionitis kan der i dorsale rodganglier og kranienerveganglier opstå svær inflammation med nekrose. Zostervirus kan ascendere kranielt via den bageste nerverod og medføre sengmental myelitis, der rammer forhornscellerne og de forreste rødder, medførende en segmental parese. I det relevante dermatom udvikles et vesikulært eksantem, som indeholder viruspartikler. Symptomer: kløe, prikkende og brændende fornemmelse eller smerter i et eller flere dermatomer. Almen utilpashed, hovedpine og feber. Efter nogle dage vesikulært udslæt. Der kan være persisterende smerter i området med sensibilitet, hvilket kaldes anæstesia dolorosa 124
125 Behandling: valaciclovir per oralt. Behandlingen er virostatisk, og kun effektiv i virusreplikationsfasen, hvilket vil sige tidligt i forløbet. Rettidig behandling hos ældre nedsætter risiko for udviklingen af postherpetisk neuralgi. Smerterne i det akutte forløb kan ofte behandles effektivt med analgetika, mens de kroniske persisterende smerter er vanskelige at behandle. KRONISKE VIRALE INFEKTIONER HIV (human immunodeficiency virus) virus overføres seksuelt eller via blod og kan tramitteres fra mor til barn under graviditeten. HIV er et RNA-virus hørende til retrovirusfamilien. De primære målceller er CD4+ T- lymfocytter, makrofager, blandt andet mikro-glia og dendritiske celler. Ved primærinfektionen sker der en virus-replikation i de regionale lymfeknuder og derefter en disseminering ved en kraftig viræmi. HIV udviser neurotropi, hvorfor neurologiske manifestationer er hyppigt, især sent i forløbet. I forbindelse med primærinfektionen vil ca. 5 % frembyde tegn på en aseptisk meningitis, sjældnere en meningoencephalitis. Kan ikke skelnes fra en anden viral meningitis. Ved stigende meningitis ses en række AIDS-relaterede neurologiske tilstande: AIDS dementia complex eller HIV-encefalopati tilstanden progredierer snigende med subkotikal demens omfattende psykomotorisk tempo, hukommelses- og koncentrationsbesvær og apati, og efterhånden optræder der også motoriske symptomer f.eks. koordination- og gangsforstyrrelse og pareser. HIV-myelopati symptombilledet med ataksi og specificitet. Er næsten forsvundet efter indtroduktion af HAART. Patoanatomisk findes der demyeliniserende læsioner i medulla spinalis med vakuolære og spongiforme forandringer, fortrinsvis i side- og bagstrenge. HIV-neuropati Guillain-Barre- eller CIDP-lignende forløb. Hyppigst er en perifer symmetrisk demyeliniserende neuropati. Der kan også ses en vaskulitis betinget mononeuritis multiplex. Behandling: nukleosidanaloger, revers transskriptase hæmmere og HIV specifkke proteasehæmmere, som forhindrer funktional modning af virus. PROGRESSIV MULTIFOKAL LEUKOENCEFALOPATI Infektionen skyldes et papova-virus (JC-virus), der er ubiquitært forekommende. Reaktivering sker hos patienter med svækkede cellulær immunitet medførende hæmatogen spredning til CNS, hvor oligodendrocytterne selektivt inficeres. Patoanatomisk påvises multiple foci med demyelinisering i hemisfærernes hvide substans. Symptomerne er varierende og multifokale: mentale ændringer, kramper, hemiparese, synsfeltudfald, demens, og i fremskredne tilfælde coma. Sygdommen progredierer hurtigt og medfører som regel mors i løbet af få måneder. Der findes ingen specifik behandling. Behandling med cidofovir, der er en antiviral behandling mod cytomegalovirus, har effekt. Den forbedrede anti-retrovirale terapi ved HIV kan forlænge overlevelsen hos HIVpatienter med PML. 125
126 LUMBAL DISKUSPROLAPS OG SPINALSTENOSE % af en befolkning har haft ryggener indenfor 14 dage til 4 måneder. 40 % af den voksne befolkning har haft forbigående eller har konstante smerter i lænderyggen indenfor det seneste år. Årsager til rygsmerter kendes hos %. 1-3 % af befolkningen får lumbal diskusprolaps. Disponerende faktorer: Tunge løft Kropsvrid (evt. samtidig med løft) Overvægt Stor legemshøjde Tobaksrygning Arv gener? Symptomer: Smerter hyppigst en blanding af lokale nakke- og rygsmerter og radikulære smerter, kan også optræde adskilt. Annulus fibrosus og ligamenter med nervetråde som en del ansvarlige for smerter. En del smerter fra facetled og muskulatur Paræstesier de radikulære smerter eller paræstesier ud i en ekstremitet eller ud langs et ribben svarer til et dermatom Kraftnedsættelse Styringsbesvær af ben og fødder Kliniske fund: Lammelser Følesans Refleksdystrofi og autonome symptomer med segmental blodgennemstrømning vises ved termografi Muskelkramper Funktionsindskrænkning evne til at foretage daglige ting som personlig hygiejne, påklædning og rengøring. Arbejdsevne Medullære fund spastiske pareser af arme og/eller ben med tonusøgning og hyperrefleksi Undersøgelser: Røntgenundersøgelser CT/MR-skanning Diskografi og myelografi sjældent, afløst af MR-skanning Scintigrafi ved mistanke om neuroplastiske sygdomme Spinalvæskeundersøgelse ved multipel sklerose 126
127 Neurofysiologiske undersøgelser ved mistanke om ALS, polyneuropati eller perifere nerveaffektion, ellers ingen plads i den almindelige udredning Differentialdiagnoser hvis der er mistanke om læsion af medulla spinalis og nerverod: Tumor (primær/sekundær og ekstradural, intradural/extramedullær, intramedullær ) Infektion (akut /kronisk) Vaskulær (Blødninger/infarkter) Degenerative (discusprolaps/spinalstenose) Traumer (med eller uden columnafraktur/luksation) Behandling: Analgetika Antireumatiske lægemidler Fysioterapi - øvelser Aktiv optræning Sengeleje Information Operationsindikation: Radikulære smerter Konservativ behandling uden effekt i 6-8 uger Klinisk og billeddiagnostisk påvist prolaps Indikationen styrkes hvis: Klar smerteudbredning til dermatom Positive objektive fund: positiv Lasegue, refleksbortfald, parese, sensibilitetsudfald, kropsoverføring Utvetydige billeddiagnostiske fund F.eks. cauda equina syndrom, akut opstået dorsal- eller plantarfleksionsparese DISKUSPROLAPS En diskusprolaps er en peneration af nucleus pulposus væv gennem annulus fibrosus. En bagudbuling af diskus med bevaret kontinuitet af nucleus pulposus kaldes en diskusprotrusion. Prolapser inddeles på grundlag af deres lokalisation i transversalplanet: Median prolaps lokaliseret i midtlinjen Paramedian prolaps lateralt for midtlinjen, men medialt for eller under nerveroden Lateral eller kanalikulær prolaps (foraminal) lateralt ude i rodkanalen og en ekstrem lateral eller ekstrakanalikulær lateralt for rodkanalen En diskusprolaps der er dækket af ligamentum longitudinale posterior, kaldes en inkomplet (ikke-fri) diskusprolaps, mens en diskusprolaps, der ligger frit i spinalkanalen, kaldes en komplet (fri) diskusprolaps. 127
128 Patogenese: Diskus er opbygget af nucleus pulposus omgivet af annulus fibrosus. Med alderen falder vandindholdet i nucleus pulposus. Den elastiske diskusstruktur erstattes af fast uelastisk væv. På MR-skanning visualiseres diskus med vandindholdet som black disc. De degenerative forandringer medfører sprækker i annulus, hvorigennem degenereret nucleus pulposusvæv kan presses sig ud i spinalkanalen. En prolaps vil oftest være placeret lateralt for ligamentum longitudinalis posterius. Symptomer skyldes ikke kun mekanisk tryk på nerveroden, men også kemisk irritation pga. nedbrydning af proteoglycaner fra nucleus pulposus. Cervikal diskusprolaps 600 tilfælde/år bliver opereret. Symptomer: Nakkesmerter Smerter mellem skulderbladene Svære monoradikulære smerter og paræstesier i arm eller fingre Ved lateralt placerede prolapser dominerer de radikulære symptomer Pareser lammelser Hypæstesi en vedvarende, dyb, dump, borende eller gnavende smerte og en skarp, jagende smerte på rodens tilsvarende niveau i armen, kroppen eller benet Føleforstyrrelser Refleksudfald Ved mediant placerede prolapser dominerer de medulære symptomer Varme- eller kuldeparæstesier i ben og fødder Ukarakteristiske bensmerter Hypertoni Hyperefleksi Ekstensivt plantarrefleks Lammelser sjælden Sensibilitet - sjælden Undersøgelse: Foramen kompressionstest undersøgeren bøjer patientens hoved til siden og lidt bagover samtidig med, at der udøves et let aksialt tryk. Hvis radikulære smerter, er testen positiv MR-skanning Evt. CT-myelografi Neurofysiologisk undersøgelse i differentialdiagnostisk øjemed Differentialdiagnoser: Primære og sekundære spinaltumorer Primære spinaltumorer: 128
129 - Ekstramedullære spinale tumorer nerveskedetumorer, meningeomer, ependymomer, inklusionstumorer - Intramedullære spinale tumorer astrocytomer, ependymomer, hæmangioblastomer Sekundære spinale tumorer metastaser Sygdomme i plexus brachialis Skulderneuritis Nervekompressionssyndromer i overekstremiteter Skuldersygdomme ALS Behandling: Ved lettere lokale radikulære smerter: Fysioterapi Muskelafslappende midler Analgetika Ved længerevarende radikulære smerter eller paræstesier eller motoriske udfald: Operation med anterior adgang (Clowards operation), hvor der foretages diskektomi med efterfølgende spondylodese (stivgøring) Meget lateralt lokaliseret prolaps operation foretaget bagfra med en facetektomi Torakal diskusprolaps 25 tilfælde bliver opereret i Danmark per år. Prolapser forekommer hyppigst i den nedre halvdel. Symptomer: Ukarakteristiske kroniske rygsmerter, flanke- eller lyskesmerter Sensoriske og/eller motoriske medullære symptomer med spastisk parese i underekstremiteterne Undersøgelser MR-skanning Differentialdiagnoser: Primære og sekundære intraspinale tumorer Facetledssyndrom tilstand med låsning mellem facetleddene, der også giver udstrålende smerter Posthepatisk neuropati radikulære smerter Behandling: Analgetika Fysioterapi Rygskole 129
130 Operation (hemilaminektomi, pedikulotomi) ved progredierende eller betydelige myeplastiske symptomer inden forekomst af medullære udfaldssymptomer Lumbal diskusprolaps Forekommer fra 20-års alderen op til 40 års, herefter aftagende. Hyppigere hos mænd tilfælde bliver opereret per år. De mest almindelige: 4. og 5. diskus (95 %), 4 % ved 3. diskus og resten 1. og 2. diskus Symptomer: Intermitterende rygsmerter (lumbago) Voldsomme skærende smerter (som en kniv i benet) lokaliseret til en enkelt rods dermatom Radikulære irritationssymptomer forværring ved hoste, nys og brug af bugpresse, længerevarende ståeller siddestilling: Smerter Paræstesier Ved en ekstrem lateral prolaps vil det pga. nervernes skrå forløb være den oven for liggende rod, der bliver påvirket. Kliniske fund: Lokale rygfund lumbal skoliose til den ene side og en kompensatorisk såkaldt aflastnings skoliose torakalt på den anden side Ved foroverbøjning er der kropsoverføring til en af siderne Ømhed over processus spinosi og i den paravertebral muskulatur Finger-gulv afstand dog et upræcist mål Schobers test patienten står med ryggen i neutralstilling. Der afsættes et mærke 5 cm under og over 10 cm over en linje gennem spina iliaca superior posterior. Afstanden måles igen med maksimal fleksion i ryggen. Afstanden vil normalt øges til mindst 20 cm Lasegues prøve strakt benløftstest her bevæger de nederste lumbale nerverødder flere cm ud ad rodkanalerne, og bliver strammet hen over prolapsen. Resultatet angives i gradantal f.eks. højre ben løftet til 45 inden der udløses radikulære smerter, og venstre til de normale 90. Der angives hvilke type smerter det drejer sig om, lændesmerter eller radikulære smerter. Ved inden 45 er der Lasegues prøve positiv Ved krydset Lasegues prøve forstås radikulære smerter fremprovokeret i det kontralaterale ben. Bragards test strakt benløftstest kan suppleres med en aktiv fremoverbøjning af hovedet og en passiv dorsalfleksion af foden. Strammes yderligere Neurologiske udfaldssymptomer: Føleudfald Refleksforstyrrelser Lammelser Cauda equina syndrom Der er tryk på flere eller alle nervefilamenterne i durasækken ud for det aktuelle område. 130
131 Symptomer: Blæredysfunktion (infranukleær) med manglende blærefyldningsfornemmelse, residualurin og evt. overløbsinkontinens Slap anal-sfinkter med voluntær kraft og flatus- og afføringsinkontinens Affektion af de tilhørende dermatomer (innerverer huden på indersiden af lårene, perineum og i det perianale område, samlet betegnet ridebukseområdet) Undersøgelser: Røntgenundersøgelser CT/MR-skanning CT-myelografi ved mistanke om cauda equina syndrom, hvor hele lændedelen inkl. conusområdet skal undersøges Differentialdiagnoser: Primære og sekundære spinaltumorer Sygdomme i plexus lumbosacralis Nervekompressionssyndromer i lyske og underekstremiteter Sygdomme i hofteled og bækken giver pseudoradikulære symptomer Facetledsartrose Stenose af rodkanalen Behandling: Ikke-operativ behandling: Sengeleje Analgetika Fysioterapi Rygterapi Kiropraktik Styrke- og konditionstræning Operativ behandling ved cauda equina (selv ved den mindste mistanke pga. blivende udfaldssymptomer selv efter rettidig operation) og akut opstået fodparese, patienter med radikulære smerter, som ikke forsvinder under ikke-operativ behandling i løbet af 2-6 uger samt svære recidiverende radikulære smerter: Partiel hemilaminektomi evt. som et mikrokirurgisk indgreb DISCITIS Her forstås en betændelsestilstand i en diskus. Forekommer sjælden. Ofte ses ved osteomyelitis i columna, efter nogle uger efter operation for diskusprolaps (1-3 %, oftest stafylokokker eller aseptisk med lidt mildere symptomer) eller spontant. 131
132 Symptomer og kliniske fund: Tiltagende svære rygsmerter Spasmer i rygmusklerne Forværring ved bevægelse Lindring ved sengeleje Temperaturforhøjelse Stigning i de inflammatoriske parametre (SR, CRP og leukocyttal) Dyrkning fra diskus bakterier inkl. de anaerobe (> 50 %) Undersøgelser MR-skanning viser distruktion af diskus og de tilstødende endeplader Behandling: Analgetika Sengeleje Antibiotika Åben sårdrænage SPINALSTENOSE En tiltagende fornævring af spinalkanalens volumen, som skyldes fremadskridende degenerative processer. Hyppigst fra C 5 til C 7 og fra L 2 til L 5. Cervikal spinalstenose Sjældnere end cervikal diskusprolaps. Hyppigt efter 50-års alderen. Symptomer og kliniske fund: Tryk på medulla spinalis med fremadskridende myelopati, forårsaget af enten direkte kompression eller iskæmi Muskelatrofi og kraftnedsættelse i overekstremiteterne (segmental affektion af de motoriske forhornsceller og rødder) Spastisk para- eller tetraparese samt føleforstyrrelser i arme og ben Radikulære smerter minder om dem fra diskusprolaps Undersøgelser MR-skanning (fremstiller både columna, disci og medulla spinalis), CT-skanning (fremstiller de ossøse forhold) Differentialdiagnoser: Diskusprolaps ALS Demyeliniserende sygdom Andre årsager til myelopati 132
133 Behandling: Operation Kompression bagfra laminektomi Kompression forfra korporektomi af en eller flere hvirvler, de fjernede corpora erstattes med en knoglespange Samtidig stabilisering med skinne- og skruefiksation Lumbal spinalstenose Forekommer med stigende hyppighed efter 50-års alderen. Operation: 400 tilfælde/år. Symptomer og kliniske fund: Smerter og paræstesier i benene samt halten Ledsagende rygsmerter Forværring ved gang gangdistancen Lindring ved kyfosering Ingen symptomer i hvile I svære tilfælde urininkontinens Ved objektiv neurologisk undersøgelse ingen neurologiske udfaldssymptomer Undersøgelser: Funktionsmyelografi optagelser under fleksion og ekstension af columna CT/MR-skanning Differentialdiagnose vaskulær claudicatio intermittens Behandling: Konservativ behandling sjælden effekt Analgetika, NSAID, øvelser/træning Udelukke vaskulær årsag o Arteriografi distal trykmåling o Sjælden lindring i liggende stilling SPINAL VASKULÆR MALFORMATION Den spinale arteriovenøse malformation er sjælden. Forekommer i års alderen. Debutsymptomer er SAH, rygsmerter evt. ledsaget af para- eller tetraplegi, gang- og vandladningsforstyrrelser. Behandlingen er endovaskulær embolisering eller operativ ekstirpation. HÆMATOMYELI Spontan intramedullær blødning (sjælden) medførende et komplet tværsnitssyndrom. Ses ved arteriovenøse malformation, ved intramedullær tumor og ved antikoagulationsbehandling. Operation 133
134 SPONTANT EPIDURALT HÆMATOM Mistænkes ved hurtigt opstået og hastigt progredierende spinalt tværsnitssyndrom ledsaget af rygsmerter uden temperaturforhøjelse. Operativ behandling med udtømmelse af hæmatomet RYGMARVSSKADE Traumatiske rygmarvsskader pr. år: 60 styks Non-traumatiske rygmarvsskader pr. år: styks. Symptomer: Muskellammelser mulig spasticitet Manglende følesans risiko for tryksår Blære- og tarmlammelse f.eks. paralytisk ileus, sfinkter kontrol, blæreparalyse Forstyrret seksualfunktion erektiv dysfunktion Vejrtrækningsproblemer: Paradox respiration ved rygmarvslæsion mellem C5-Th6 Diaphragma (mellemgulvet) innerveres af n. phrenicus som udspringer fra: C3-C4-C5 Højere læsioner medfører ophævet spontan respiration og dermed ofte død Svedsekretion fra niveauet under læsionen Autonom dysfunction autonom dysfleksi Kraftig pulserende nakke-hovedpine, bradykardi, hypertension, flushing (plettet rødme af huden), svedudbrud proksimalt for læsionsniveau, kvalme, kuldegysning (gåsehud), uro eller angst. Ses ved læsioner over Th6. Er ofte udløst af blæredistension, instrumentering eller anden undersøgelse af blære og tarm, blæreinfektion, nyre/blæresten, decubitus, brandsår, nedgroende tånegle, fraktur, anden smertepåvirkning m.m. Ernæringsomsætnings- og hormonforstyrrelser senere i forløbet Ved traumatisk rygmarvsskade skal man være forsigtig med vurdering de første 6 uger, da der kan være en spinal shock fase. Enhver inkomplethed giver bedre prognose. Cervikal medullær læsion kan medføre funktionel sympatectomi: Hjertefrekvens Cardiac output Blodtryk Risiko for lungeødem, hvis man forsøger med behandling. NEUROMUSKULÆRE TRANSMISSIONSDEFEKTER Det drejer sig om blokering af transmissionen af impulser fra den motoriske nerve til muskelcellen. 134
135 Af sygdomme er der: Myastenia gravis antistofdannelse mod acetylcolinreceptoren Myastent syndrom Eaton-Lamberts syndrom, frigørelsen af acetylcolin Botulisme (pølseforgiftning) botulinumtoxin blokerer den neuromuskulære transmission MYASTHENIA GRAVIS En autoimmun sygdom rettet mod acetylcholinreceptorerne i den motoriske endeplade og klinisk karakteriseret af kraftnedsættelse og hurtig udtrætning. Incidens: 20 tilfælde/ /år. Prævalens ca. 400 personer/dk Debut alder med bimodalt mønster: Aldersgruppen år: flest kvinder med ophobning af HLA-A8, B3 og DRw3 Aldersgruppen år: flest mænd med A3, HLA B7 og DRw2. Sygdommen skyldes et autoimmunt angreb på den motoriske endeplade, hvor IgG og komplement bindes til acetylcholinreceptoren og medfører nedbrydning og degenering af endepladen. Receptorerne nydannes kontinuerligt, men over tid falder antallet af funktionsdygtige receptorer alligevel, specielt ved underbehandling af patienterne. Den normale receptorkapacitet minimeres derved, og det betyder, at flere og flere endeplader ved nervestimulation ikke depolariseres under tærsklen. Det resulterer i aftagende muskelkraft og aktionspotentialer. Hos nogle patienter uden acetylcholinreceptorantistof ses antistoffer mod muskel specifik tyrosinkinase (anti- MuSK, især bulbær affektion). De er primært yngre kvinder og mindre modtagelige for behandling med acetylcholinesterasehæmmer. Årsager til antistofdannelsen: Forandringer i thymus hyperplasi af thymus (65 %), thymom (10 %) her rammes ikke kun acetylcholin receptorerne, men også andre komponenter af muskelceller Neonatal myasteni hos 15 % af børn født af mødre med myastenia gravis. Børnene hypotone. Behandling med acetylcholinesterasehæmmer. Symptomerne svinder spontant i løbet af uger til måneder og kommer ikke igen Behandling med D-penicillamin bruges til reumatoid artritis. Kan inducerer antistofdannelse og dermed myastenia, oftest af de okulære muskler. Symptomerne remitterer efter seponering Hyperthyroidisme Symptomer og fund kraftnedsættelse, som forværres eller opstår ved gentagne kontraktioner, som bedres igen efter hvile. Symptomerne debuterer ofte i musklerne i og omkring øjne, ansigt, kæbe, svælg og hals: Okulære symptomer (50 %) ptose, dobbeltsyn om aftenen. Sekundært til svaghed i de ekstraokulære muskler eller levetor palpebra. Ofte asymmetrisk, men bilateral 135
136 Pupiller er normale Udredning for andre fokale læsioner især ved unilateral fund: Oculomotorius parese Abducensparese Internukleær oftalmoplegi Bulbære symptomer: Dysartri Dysfagi Svag tyggekraft Reduceret ansigtsmimik Snerrende udseende ved forsøg på smil Problemer med at holde hovedet oprejst (drop-head) Træthed i ekstremiteter og udtrætningstendens, mest udtalt proksimalt over skulderbælte og hofter induceres ved repetitiv muskelkontraktion eller forlænget tetanisk kontraktion. Proximal > distal Arm > ben besvær med at arbejde med armene over hovedet f.eks. at nå overskabe eller tørre hår Symmetrisk Udvalgte områder: nakken (posteriort) dropped head, triceps, quadreceps Affektion af truncusmuskulaturen, vitalkapacitet og evt. respirationsbesvær Skyldes diagfragmal eller interkostal muskelsvaghed/udtrætning De autonome, senereflekser og sensoriske funktioner ikke afficeret Progression er normalt langsomt over uger eller måneder. Forværrende faktorer: Myasten krise er en pludselig alvorlig symptomforværring som følge af underbehandling, infektion (hyppigste årsag), medicin (aminoglykosider, betablokkere, makrolider, calciumkanal-blokkere og α-interferon) eller iatrogene faktorer. Patienterne udvikler respirationsinsufficiens og skal indlægges til behandling, evt. assisteret ventilation. Edrofoniumtesten er her til stor hjælp (en og kun en iv dosis på 2 mg). Ved myasten krise bedres symptomerne efter edrofonium, og dosis af acetylcholinesterase-inhibitor kan. Overbehandling minder om kolinerg krise, og behandles helt anderledes. Her forstås en hurtig forværring af tilstanden, som følge af en depolariseringsblokade af den neuromuskulære transmission ved overbehandling med acetylcholinesterase-hæmmere. Dette ses efter af dosis. Den myastene krise klinisk er vanskelig at skelne fra den cholinerge. Ved cholinerg krise ses ingen bedring eller symptomerne forværres ved iv. edrofonium. Klinisk test: Strakt arm test (på tid) abduktion 90 bilateralt i skulderne i 2 min (kraften i m. deltoideus). Testen er positiv, hvis patienten enten ikke kan holde armene abduceret til 90 til tiden, eller har kraftnedsættelse i deltoideus-musklen 136
137 Okulær test (Jollys prøve) til undersøgelse af ptose og øjenbevægelser vedvarende opad blik (på tid 1 minut) og diplopi ved sideblik i sekunder Tesilon test ved manifest symptomer 2 mg stigende til 10 mg edrofonium iv (acetylcholinesteraseinhibitor med 5-10 min s virkning) ved bedring af symptomerne sandsynliggøres diagnosen myastenidiagnosen. Ved testen vurderes muskelkraft og udtrætning. Man skal desuden være klar med iv atropin i tilfælde med muskarinbivirkninger. Parakliniske undersøgelser: Blodprøve med påvisning af acetylcholinreceptorantistoffer 90 % med generaliseret myasteni og 50 % med okulære symptomer CT-skanning af thorax vurdering af thymus størrelse og evt. forekomst af thymomer Repetitiv stimulation og/eller single-fiber-emg påvisning af defekt neuromuskulær transmission Behandling: Acetylcholinesterase-hæmmere: Pyridostigmin (Mestinon mg po x 2-4) virkningen efter po indgift indtræder i løbet af ca. ½ time, maks efter 1-2 timer og klinger af i løbet af de næste 2-4 timer Neostigmin (Neostigmin 0,25-1,00 mg im/sc x 1-4) Bivirkningerne skyldes aktivering af det autonome nervesystem med tarmaktivitet evt. med koliksmerter og diare samt luftvejssekretion. Muskarinvirkningen kan modvirkes af atropin 0,25-1 mg dgl. Kan gives sammen med den immunmodulerende behandling Thymektomi til patienter med thymom evt. med strålebehandling (hvis degeneration af tumor), men også uden mest effektiv hos yngre patienter med thymus hyperplasi og med uden effekt af medicin. Kortikosteroider ved ej effekt af thymektomi og behandling med acetylcholinesterase-hæmmere. Dosis: 25 mg dgl. Efter effekt skal dosis nedtrappes. Herefter dosis hver 2. dag. Immunmodulerende behandling Azathioprin (maks effekt efter 4-6 måneder) og i sværere tilfælde cyklofosfamid og cyklosporin Plasmaferase fjerner de cirkulerende antistoffer. Ved myasten krise og i svære tilfælde af myasteni f.eks. med respirationspåvirkning. Bør følges op med steroid og cytostatika for at undgå et hurtigt recidiv IVIG ikke alle har effekt. Effekten ses efter 1-2 uger EATON-LAMBERT SYNDROM Incidens < 50 tilfælde/år med debut over 40-års alderen. Ca. ½-delen har cancer som udløsende årsag, hvor 80 % har et småcellet anaplastisk lungekarcinom (krydsreagerende stoffer mod lignende komponenter i cancercellemembranerne). Sygdommen er en neuromuskulær transmissionsdefekt, der skyldes antistoffer mod calcium-kanalerne i nerveenderne, såvel i de motoriske som i de autonome nervefibre. Herved frigørs mindre acetylcholin ved en nerveimpuls. 137
138 Symptomer: Kraftnedsættelsen i underekstremiteternes muskler, især proksimale grupper Sjældne okulofarygeale symptomer Karakteristisk bedring af kræfterne efter få kontraktioner, herefter aftagende kræfter ved fortsættelse af kontraktioner I modsætning til myasthenia gravis: Afsvækkede senereflekser Tørre slimhinder (tør mund) Smerter og paræstesier i ekstremiteterne Parakliniske undersøgelser: Blodprøve påvisning af calciumkanalantistoffer Neurofysiologisk undersøgelse repetitiv stimulation af en motorisk nerve med Hz viser gradvist øgede potentialer i de afledte muskel Behandling: Udredning og behandling for malignitet (cancer) Acetylcholinesterasehæmmer begrænset virkning 3,4-diaminopyridin blokerer K + -kanalerne og derved øger acetylcholinfrigørelse Immunsuppresion steroid eller cytostatika Plasmaudskiftning IVIG MUSKELSYGDOMME DYSTROFINOPATIER Duchenne muskeldystrofi med prævalens ca. 200 og incidens 10 nye tilfælde/år. Nedarves kønsbunden recessivt og rammer ofte mænd, dog kvindelige bærere med lette symptomer. Dystrofinopatier skyldes mutationer (deletioner (60 %) eller punktmutationer (40 %)) i genet som koder for det cytoskeletale protein dystrofin. Afhængig af mutationens sværhedsgrad skelnes mellem: Den mildere Becker muskeldystrofi senere debuttidspunkt end Duchennes (typisk 5-30-års alderen) Den alvorlig Duchenne muskeldystrofi Den alvorlig kardiomyopati uden væsentlig skeletmuskelaffektion, døden indtræder pga. hjerteinsufficiens Symptomer ved Duchenne: Proksimal kraftnedsættelse 1-3-års alderen Rejse sig ved at klatre op ad sig selv (Gowers tegn) 5-10-års alderen Tab af gangfunktion års alderen 138
139 Kontrakturer samt skoliose sjældnere ved Becker Læghypertrofi ved fremskreden muskelatrofi Behandlingskrævende kardiomyopati ved både Duchenne og Becker Paraklinisk undersøgelse: Blodprøve - kreatinkinase ved begge tilstande (Duchenne og Becker) Mutationsanalyse af dystrofin-genet på DNA Muskelbiopsi manglende eller dystrofinfarvning Behandling: Glukokortikoidbehandling 0,35-0,75 mg/kg dgl. kan udskyde tab af gangfunktion med 1 år Symptomatisk behandling af skoliose, kontrakturer, respirationsstøtte og behandling af hjerteinsufficiens Prognosen: levetiden ved Duchenne ca år. Ved Becker mors år senere end Duchenne FACIO-SCAPULA-HUMERAL MUSKELDYSTROFI Prævalens: 500 tilfælde i DK. Hyppig debut mellem år Dominant arvelig med deletion på kromosom 4q35. Genet regulerer andre proteinproducerende gener, dvs. koder ikke selv et protein. Symptomer: Svaghed i muskulaturen i ansigtet, omkring skulderbladet, og på overarmen Senere muskelsvaghed i den anteriore crusmuskulatur og den paraspinale muskulatur Sjældne symptomer dysfagi, respirationsinsufficiens og hjerteinvolvering Hos mange let hørenedsættelse Parakliniske undersøgelser: EMG og muskelbiopsi uspecifikke forandringer derfor unødvendige Blodprøve normal og let kreatinkinase Behandling: Steroid og salbutanol uvirksomme Styrke- og dynamisk træning Bandagering eller operativ behandling af den løse skulder Prognosen med langsom progredierende sygdommen med tab af motoriske funktioner. De fleste med debut efter teenage-alderen uden behov for kørestol og normal forventet levetid. 139
140 DYSTROPHIA MYOTONICA Prævalens: 1500 tilfælde i DK. En dominant nedarvet og skyldes en patologisk ekspansion af CTG repeats i genet på kromosom 19, som koder for en proteinkinase. Genfejlen forårsager forkert RNA splicing, og der ses en forværring af symptomer gennem generationer, anticipation. Symptomer: Myotoni Cataract Intelligens Frontal skaldethed Abnorm træthed Søvnapnø Endokrine forstyrrelser Hjertearytmier risiko for pludselig død Koncentration af testosteron Testesatrofi Fertilitet Progressiv muskelsvækkelse rammer først ansigt, halsfleksorer og distale ekstremitetsmuskler (fingerfleksion og dorsalfleksion over anklen) Dårlig sygdomserkendelse Paraklinisk: % EMG og muskelbiopsi Blodprøve - let S-Kreatinkinase MR-scanning viser spredte læsioner i den hvide substans EKG ved abnorme fund skal patienten henvise til kardiologisk specialist Behandling ingen kausal behandling: Mod træthed modifinil (bruges også til narkolepsi) Cataract operation Pacemaker Dropfodsskinne Behandling af endokrine forstyrrelser Natlig CPAP Udholdenhedstræning Prognose: mortalitet, afhængig af sværhedsgrad. Førtidspension ved års alderen 140
141 LIMB-GIRDLE MUSKELDYSTROFI (LGMD) 500 tilfælde i DK. 40 % med fukutinrelateret proteindefekt (LGMD2I) af alle LGMD-tilfælde. Der findes 20 veldefinerede grupper med både dominant og recessivt arvelige. Mange af de kendte proteindefekter omfatter det dystrofinassocierede glykoproteinkompleks. Symptomer: Proksimal kraftnedsættelse i ekstremiteterne Graden af hjerteinvolvering varierer mellem de recessive former Hyperlordoseret holdning Gowers tegn Ingen affektion af ansigtsmuskulaturen i modsætning til facio-scapulo-humeral muskeldystrofi og dystrophia myotonica Undersøgelser: Gentest mutationen 826C>A på mindst en af allellerne Muskelbiopsi hvis gentest ikke viser noget Blodprøve x kreatinkinase ved de recessive former, ellers let ved de dominante former Behandling: Ingen kurativ behandling Symptomatisk behandling af hjerteinsufficiens eller overledningsforstyrrelser. Respirationsstøtte POLYNEUROPATIER Polyneuropati er en sygdomstilstand i det perifere nervesystem (PNS), som omfatter kranienerver og spinalnerver med deres perifere forgreninger. Der kan skyldes talrige årsager. Der ses føleforstyrrelser, kraftnedsættelse, atrofi og reflekssvækkelse eller bortfald Hyppigheden i befolkningen er uvis pga. mange subkliniske tilfælde, men prævalensen anslås til 1000/ Der er 2 hovedtyper: Aksonal degeneration hyppige. Ses ved beskadigelse af: Nervecellelegemet (neuronopati) ved polio- og herpesvirus, iskæmi eller cirkulerende antistoffer f.eks. paraneoplastiske tilstande Aksonet (aksonal neuropati) mekanisk traume, som afbryder aksonets kontinuitet (Wallersk degeneration) Karakteriseret ved symmetriske og distale forandringer, som typisk starter i fødderne i de længste og største aksoner og gradvist bevæger sig proksimalt Paranodal og segmental demyelinisering sjældne og ofte forbundet med betydelig morbiditet. Efter immunologisk aktivering fagocyteres myelinskeden af makrofager. De schwannske celler angribes i et 141
142 tilfældigt mønster, hvor de kliniske manifestationer er mere spredte. Såfremt aksonet er uskadt, kan funktionen hurtigt genvindes, idet remyelinisering kan indtræde i løbet af få dage, hvis årsagen til sygdomsprocessen elimineres. De immunmedierede demyeliniserende polyneuropatier giver svære pareser og kan behandles med immunmodulerende behandling. Ved sekundær segmental demyelinisering ved aksonopati er ikke tilfældigt fordelt, men lokaliseret distalt ligesom aksonskaden. Ætiologi: Metabolisk diabetes, lever- og nyresygdom, hypothyreose Toxisk alkohol, medikamina (f.eks. cardarone, visse cytostatika, nitrofurantoin) Malnutrition vit. B12, folinsyre, vit. E) Parainfektiøs/autoimmun GBS (AIDP), CIDP M-komponent associerede (MGUS eller led i hæmatologisk lidelse) Hereditære (CMT, HNPP) Paraneoplastiske f.eks. lungecancer Vasculitis isoleret til PNS eller led i bindevævsygdom f.eks. SLE Infektiøs HIV, herpes, borrelia, radiculitis, kranienervepåvirkning Symptomer ved aksonal polyneuropati: De sensoriske forstyrrelser: Sensibilitetstab (alle modaliteter inkl. berøringssans, stiksensibilitet, vibrationssans (kan mangle hos de raske > 70 år), positionssans og termosans Paræstesier i fødder, underben og i svære tilfælde hænder Fornemmelse af at gå på vat Prikkende, stikkende og brændende fornemmelse Gang ustabil med ataksi, som følge af tab af ledesans Muskelsvækkelse dropfod (kan ikke gå på tæer og hæle; slår fødder mod kantsten og fliser; vanskeligt ved at løbe, danse og gå; hanefjedsgang) og svækkelse af fingerkræfter (besvær med at bruge nøgle, skruetrækker og dåseåbner), oftest symmetrisk Muskelatrofi den intrinsikke fodmuskulatur, forreste muskelloge på crus og af thenar, hypothenar og interosseusmuskler Foddeformiteter med hammertæer og hulfod Senereflekserne, fortrinsvis de distale, afsvækkes eller svinder, men det bør erindres, at akillessenereflekser ofte mangler hos de raske > 70 år Balancebesvær Autonom dysfunktion Seksuel impotens Ændret svedmønster anhidrose eller hyperhidrose dvs. eller svedsekretion Postural hypotension - ortostatisme Ændring af vandladningsmønster med besværet tømning Obstipation, diarre eller ventrikelretention 142
143 Pupilforandringer med anisokori og langsom lysrefleks Symptomer ved demyeliniserende polyneuropatier: Kraftnedsættelse over knæ og hofte vanskeligheder ved at stå Kraftnedsættelse over skuldre og albuer vanskeligt ved at tage skjorte på, vaske sig, rede hår Påvirket ansigtsmuskulatur øjenlukning, savlen, slap dysartrisk tale De kliniske forløbsformer: Akut polyneuropati Guillain-Barres syndrom, difteri og porfyri Subakut polyneuropati CIDP, medikamentelt induceret polyneuropati, polyneuropati ved kollagenoser og paraneoplastisk polyneuropati Kronisk neuropati hereditære og metaboliske neuropatier Undersøgelser: Blodprøver: Rødt og hvidt blodbillede Sænkningsreaktion Fasteblodsukker glukosebelastning Serum-elektrolytter Nyretal Alaninaminotransferase, gammaglutamyltransferase, laktatdehydrogenase B12, S-Malonat IgG, A og M samt M-komponent Ved mistanke om kollagenose ANA, anti-dna, IgM-rheumafaktor Ved mistanke om Sjøgrens sygdom anti-ss-antistoffer, læbebiopsi og Schirmers test Ved mistanke om CIDP og MMN anti-gm1-antistoftitre Spinalvæske: Protein ved alle tilfælde om CIDP og Guillain-Barres syndrom Pleocytose HIV-infektion og neuroborreliose CT-skanning af abdomen og thorax ved mistanke om paraneoplastiske polyneuropati Elektrofysiologiske undersøgelser: Elektromyografi (EMG) af distale muskler i under- og overekstremiteterne mhp. at diagnostisere neurogene forandringer. Ved meget akutte tilstande vil EMG ikke vise forandringer ud over tab af motoriske enheder, idet patienten ved forsøg på maksimal kontraktion kun kan aktivere det antal motoriske enheder, som fortsat er forsynet af fungerende motoriske aksoner. Så i løbet af dage eller uger er der tegn på denervering i EMG. Efter yderligere flere uger tegn på reinnervation i EMG, idet kollateral udvækst fra endnu funktionelle motoriske aksoner reinnerverer muskelfibre fra denerverede motoriske enheder. Dette betegnes kronisk partiel denervering Nerveledningsundersøgelser kan påvise aksonalt tab og demyelinisering Evokerede potentialer giver et globalt overblik over affektion i det perifere nervesystem fra de mest proksimale til de mest distale områder 143
144 Nervebiopsi biopsi af n. suralis (ren sensorisk). Kan give oplysninger om tilstedeværelse af non-systemisk vasculitis, amyloidose og metakromatisk leukodystrofi samt lepra. Desuden oplysninger om forstyrrelser i myelin, fibertab og typen af fiberdegeneration Genetisk undersøgelse DIVERSE POLYNEUROPATIER Charcot-Marie-Tooth sygdom Hovedsageligt autosomal dominant arvegang med incidens 30 tilfælde/ svarende til 1500 patienter i Danmark. Debut års alderen med distale pareser, dog nogle tilfælde med debut i år. Symptomer: Foddeformiteter med hulfod og hammertæer Manglende motorisk udvikling eller klodsethed med fald Ascenderende atrofi til knæerne med årene klassiske beskrivelse af storkeben eller omvendt champagneflaskeben Atrofi og kraftnedsættelse af hænder Beskedne sensibilitetsforstyrrelser (vibrationssans, 2-punktsdiskrimination og proprioception, sjælden berøring, og næsten aldrig temperatur- og smertesans) Multiple kompressionsneuropatier (karpaltunnelsyndrom, ulnaris kompression ved albuen, peronæus kompression ved capitulum fibulae) ved en variant af CMT, som skyldes deletion af PMP22-genet Elektrofysiologisk er hypertrof demyeliniserende neuropati karakteriseret ved generelt reducerede motoriske og sensoriske ledningshastigheder til omkring m/s og af reducerende amplituder af de motoriske og sensoriske aktionspotentialer pga. ledsagende fibertab. Behandling: Operative ortopædiske indgreb korrigerer fodabnormaliteten Elastisk 8-tals bandage eller letvægtsskinne til dropfod Diabetisk polyneuropati Prævalens ved insulin-afhængig diabetes mellitus 60 tilfælde/ , og ved ikke-insulin-afhængig diabetes mellitus er 210 tilfælde/ Diabetisk neuropati optræder i 2 former: Reversibel mononeuropati sjælden, kan forekomme på alle tidspunkter i diabetestilstanden Kronisk symmetrisk distal polyneuropati med autonom neuropati tæt associeret til diabetesvarigheden Flere forskellige mekanismer gør sig gældende, hvor metaboliske forstyrrelser og iskæmi er de væsentligste. sorbitol- og linolensyreindhold reducerer blodperfusionen evt. via et indhold af NO, hvilket sammen med en kapillærmodstand medfører endoneural iskæmi og hypoxi og på længere sig axonal degeneration. En reduceret mængde myoinositol og hypoxi reducerer nervefibrenes indhold af Na/K-ATPase, hvilket resulterer i forstyrrelser i membranpotentialet. 144
145 Den er langt overvejende af axonal type med tegn på fibertab, som overvejende afficerer store nervefibre, men også kan ramme små og umyelinerede fibre. Symptomer: Hyppigst en sensorisk-motorisk polyneuropati Ved den akutte neuropati: N. oculomotorius vekslende parese af m. levator palpebrae og de eksterne øjenmuskler. Fuld remission i løbet af 2-4 måneder N. abducens parese. Fuld remission i løbet af 2-4 måneder Torako-abdominal radikulopati parese af bugvæggen, smerter og allodyni, ses hos ældre diabetikere Diabetisk amyotrofi (aksonal udfald) smerter, afsvækket patellarrefleks og kraftnedsættelse af m. ileopsoas og m. quadriceps femoris (n. femoralis). Ofte remission, men ikke komplet Kronisk symmetriske distal polyneuropati sensoriske symptomer, forværres gradvist, medfører anæstesi og analgesi af fødder og underben. Hovedårsagen til amputation. Sjældnere sensorisk ataksi. Smertetilstande i lægge og fødder især om natten Ved svær sensorisk neuropati neuropatisk artropati med destruktion af mellemfodens knogler Muskelsvækkelse i form af dorsalfleksionsparese over fodled (5 %) Autonom neuropati cardiovaskulære rytmeforstyrrelser og ortostatisk blodtryksfald, termoregulatoriske, ventrikeltømning, og urogenitale forstyrrelser (vandladning og impotens), svedforstyrrelser Akut/subakut smertefuld sensorisk neuropati ved behandling med insulin og kaldes også insulin neuritis Undersøgelser viser en distal aksonal neuropati: Nerveledningsundersøgelse i n. peronæus viser stærkt reduceret amplitude af de sensoriske potentialer samt moderat reducerede ledningshastigheder De motoriske potentialer viser amplitude indenfor normalområdet, men den motoriske ledningshatighed er let til moderat reduceret EMG viser kronisk partiel denervering viser reduceret amplitude af de sensoriske aktionspotentialer Behandling: Bedre kontrol af blodsukker vha. insulin infusionspumpe eller multiple daglige insulin injektioner Regelmæssig fodterapi Smertestillende som hypnotikum, gabapentin eller tricyklisk antidepressivum Neuropati ved andre sygdomme Uræmi med udtalte brændende neuralgiforme smerter. Hypothyroidisme Leversygdomme kronisk alkoholisme, porfyri, polyarteriitis nodosa, forgiftninger Akromegali 145
146 Critical illness neuropathy intensive patienter med pneumoni, lungeabsces, sepsis, multiorgansvigt, hypoalbuminæmi og ytrer sig ved svær proksimal og distal kraftnedsættelse og muskelatrofi. Patologisk axonalt tab. Lægemidler disulferam, doxorubicin, phenytoin, isoniazid, chloramfenacol, chloroquin, kolkicin, nitrofurantoin, cisplatin, vincristin Metaller bly, arsenik, kviksølv og thallium Avitaminoser vitamin B mangel, vitamin E mangel, Niacin mangel, Guillain-Barrés syndrom Guillain-Barrés syndrom, også kaldet akut inflammatorisk demyeliniserende polyneuropati (AIDP), er en inflammatorisk autoimmun sygdom i perifere nerver og nerverødder og er karakteriseret af lymfocyt- og makrofaginfiltration. Incidens: 1-2 tilfælde/ , forekommer i alle aldre. I 60 % af tilfældene har der 1-2 uger forud for sygdommens debut været en viral eller bakteriel infektion, oftest med catarrhalia (herpesvirus, cytomegalovirus, Epstein-Barr virus) eller gastroenteritis (campylobacter jejuni). Ses også hyppigere hos patienter med lymfom, SLE, HIV og ved heroinmisbrug. Symptomer og forløb: Progredierende (ascenderende) pareser, som i milde tilfælde rammer begge ben og i svære tilfælde fører til paralyse af alle 4 ekstremiteter og truncus Pareser eller paralyse af mimisk muskulatur (ansigt- og øjenmuskulatur) I svære tilfælde respirationsinsufficiens 40 % OBS vitalkapaciteten. Evt. behov for respirator Afsvækkede dybere senereflekser eller arefleksi Affektion af stillings- og vibrationssans overvejende lokaliseret perifert på underekstremiteterne Smerte- og berøringssans er mindre afficeret, overvejende lokaliseret perifert på underekstremiterne Autonome symptomer som takykardi, svedudbrud, transitorisk arteriel hypertension, urinretention, ophævede pupilreflekser Progressionen ophører senest efter 4 uger Remissionsfasen indtræder efter 1-3 uger, afhænger af symptomernes sværhedsgrad Fuld remission efter 3-6 måneder Miller-Fishers syndrom er en variant af Guillain-Barrés syndrom med ataksi, øjenmuskelparese og dyb arefleksi Undersøgelser: En uge efter protein uden pleocytose i CSF (< 10 celler/μl) Elektrofysiologisk undersøgelse initialt normal, efter nogle uger demyelinisering med reduceret ledningshastighed, forlænget motorisk latens, forlænget F-wave latens og evt. ledningsblok. Endvidere tegn på aksonalt tab, mere eller mindre udtalt 146
147 Differentialdiagnostik: Critical illness neuropathy ved svær septisk systemisk sygdom med multiorgansvigt og behov for respiratorbehandling i mere end 4 uger Porfyri udløst af farmaka f.eks. barbiturater Behandling afkorter remissionsfasen og halverer varigheden af respiratorbehandling. Behandlingen er reserveres til patienter med ophævet gangfunktion inden for 2 første uger efter sygdomsdebut: IV immunglobulin i høj dosis: 0,4 g/kg legemsvægt dgl i 5 dage) eller Plasmaferase Mobilisation for at forebygge ledsmerter og kontrakturer Respirationen bør følges objektivt, og kardial funktion bør monitoreres. Vitalkapaciteten måles hyppigt, da respirationsinsufficiens optræder pludseligt uden forugående cyanose eller blodgasabnormiteter. En selvlimiterende sygdom med god remission, men hos nogle varige pareser. Prognosen er dårligst hos ældre. Få % mortaliteten. Kronisk inflammatorisk demyeliniserende polyneuropati (CIDP) Sygdommen rammer mest midalderende mænd (30-50 år). Incidens 0,5-1,0 tilfælde/ indbyggere. Der er 5 typer: Motorisk-sensorisk CIDP (80 % af alle tilfælde) Ren motorisk CIDP (5 %) Ren sensorisk CIDP (5 %) Distal sensorisk-motorisk CIDP (10 %) CIDP associeret med andre sygdomme Demyelineringen skyldes makrofagangreb på myelinet. I nogle tilfælde ses hypertrofe forandringer af nervefibrene med onion bulb dannelse, som kan blive så monstrøs, at rødderne i spinalkanalen komprimerer medulla spinalis med tilløb til tværsnitssyndrom eller ved lokalisation lumbosakralt med tegn på cauda equina syndrom. Symptomer: Motorisk-sensorisk CIDP symmetrisk kraftnedsættelse både proksimalt og distalt med progression i mere end 2 måneder. Føleforstyrrelser og afsvækkede dybe reflekser. Uden behandling ofte svært invaliderende med progredierende kraftsvækkelse og tab af gangfunktion Ren sensorisk CIDP svær ataksi med svækkelse af gangfunktion og svækket berørings-, vibrations- og stillingssans Distal sensorisk-motorisk CIDP sensibilitetstab i fødder og underben samt hænder og underarme. Hyppigt hos mænd > 50 år 147
148 CIDP kan optræde ved DM, HIV, lymfoproliferative sygdomme og monoklonal gammopati af ukendt betydning Undersøgelser: Elektrofysiologiske undersøgelser demyelinisering i form af ledningsblok i motoriske og evt. sensoriske fibre, opsplittede nervepotentialer og moderat til svær nedsættelse af ledningshastighed (overvejende motoriske forandringer). EMG viser kronisk partiel denervering Undersøgelse af CSV spinalprotein Behandling: Kortikosteroider Iv. immunglobulin Plasmaudskiftning Azathioprin, cyklofosfamid og ciclosporin kan være indiceret ved refraktære tilfælde Multifokal motorisk neuropati (MMN) En variant af kronisk inflammatorisk demyeliniserende polyneuropati. Tilstanden udvikler sig langsommere end CIDP, typisk over flere år. Lammelser og atrofien er lokaliseret til hænder og underarme, senereflekserne er bevarede, hvorfor sygdommen kan forveksles med ALS. Elektrofysiologisk undersøgelse viser persisterende ledningsblok i motoriske fibre. EMG viser kronisk partiel denervering. Der ses ofte fascikulationer, komplekse spontane udladninger og myokymi. Hos ½-del ses anti-gm1-antistoftitren i blodet. Spinalprotein normalt. Behandlingen er iv. immunglobulin. Sjældent remission KOMPRESSION OG TRAUMER AF DET PERIFERE NERVESYSTEM N. OLFACTORIUS affektion medfører (hyposmi) eller ophævet (anosmi) lugtesans enten uni- eller bilateralt. Skyldes traumer, kirurgisk indgreb eller tumorer (meningeom), mangelsygdomme, metaboliske forstyrrelser, lokale faktorer samt psykogen N. OPTICUS medfører synstab af det pågældende øje. Neuropati i synsnerven opdeles i a) hævelse af n. opticus (papillitis, bulbær opticus neuritis), b) retrobulbær neuritis og c) atrofi af n. opticus. Ses ved multipel sklerose, arteritis temporalis, andre bindevævssygdomme, ved aterosklerose, infektioner, toksisk påvirkning, mangeltilstande (kronisk alkoholisme), tunge metaller og B12-avitaminose, rumopfyldende processer og traumer. 148
149 N. OCULOMOTORIUS, N. TROCHLEARIS, N. ABDUCENS parese af de innerverede øjenmuskler og affektion af de parasympatiske tråde i n. oculomotorius medfører parese af m. sphincter pupillae (pupildilatation). Klager over dobbeltsyn. Kan skyldes diabetes, hypertension, vasculitis og migræne (iskæmi), kompression af nerverne (aneurismer ved afgangen af a. communicans posterior fra a. carotis interna, rumopfyldende proces i sinus cavernosus, tumorer, ICP) N. TRIGEMINUS sensibilitet i den ene ansigtshalvdel eller de enkelte trigeminusgrens innervationsområder (I: supraorbitalis og ophthalmicus; II: maxillaris; III: mandibularis) affektion af motoriske grene til tyggemuskulaturen (m. temporalis, m. masseter og pterygoideerne). Skyldes rumopfyldende processer i fossa cranii media og i den cerebellopontine vinkel. Sensoriske forstyrrelser ved systemiske sygdomme inkl. bindevævssygdomme, sarcoidose, arteriitis temporalis. Trigeminusneuralgi N. FACIALIS lammelse af hele den samsidige ansigtshalvdel. Bell parese opstår spontant uden kendt traume, infektion eller tumor, er eksklusionsdiagnose!!!. De hyppigste symptomer bortset fra selve lammelsen er smagsændringer (chorda tympani), hørelse (n. stapedius) og tåreflod (ganglion geniculatum). Virusinfektion synes at være årsagen til denne parese og der ses fuld remission inden for få måneder. Ellers ses ved herpes simplex, varicella-zoster eller borreliainfektion, frakturer af basis cranii og tumorer i den cerebellopontine vinkel og ved fjernelse af disse tumorer. Paresen kan omfatte alle de mimiske ansigtsmuskler og medføre ophævet motorisk funktion af pandemuskulaturen (m. frontalis), øjenlukning (m. orbicularis oculi) og bevægelse af læberne (m. orbicularis oris). N. VESTIBULOCOCHLEARIS årsag til vertigo. Tryklæsion skyldes acusticusneurinom, der afficerer hørelsen ved kompression af n. cochlearis N. GLOSSOPHARYNGEUS, N. VAGUS, N. ACCESSORIUS, N. HYPOGLOSSUS afficeres af tumorer, infektioner og andre sygdomme. Iatrogene affektioner ses hyppigt i form af læsion af n. recurrens eller n. accessorius. N. recurrens læderes hos ca. 10 % ved operation for cervikale diskusprolaps. N. accessorius læderes typisk i forbindelse med glandelbiopsi på halsen, og diagnosen bør stilles dagen efter operationen, når patienten klager over skuldergener med smerter og manglende kraft ved udadføring af armen. N. MEDIANUS udspringer fra C6-T1. Syndromer omfatter karpaltunnelsyndrom, pronator teres-syndrom og anterior interosseus syndrom. Oftest idiopatisk. Disponerende lidelser (40-50 %) omfatter traumer (Colles fraktur), tendovaginitis, bindevævslidelser med vaskulopati, reumatoid arthit, amyloidose, hormonale forandringer (inkl. graviditet), akromegali, hypothyroidisme, diabetes mellitus og arbejdsrutiner med brug af vibrerende værktøj. Ved karpaltunnelsyndrom er der en læsion fremkaldt ved kompression af n. medianus i canalis carpi. Der sker en partiel demyelinering, og ved udtalt og langvarig afklemning tilkommer axonal degeneration. Iskæmi af nerven bidrager til symptomerne, som er gradvist progredierende smerter og paræstesier radialt i hånd og fingre, specielt i 2. og 3. finger. Symptomerne breder sig op til armen evt skulderen. De er typisk værst om natten, og patienten skal ryste hånden. Senere i forløbet kommer der 149
150 dødhedsfornemmelse i 2. og 3. finger, funktionsforstyrrelser af de finere fingerbevægelser samt kraft og atrofi af thenar. Klinisk: sensibilitet på digit II og III og evt. digit I inkl. påvirket 2-punktsdiskrimination, kraft og lammelse af tommelfingerens abduktion og evt. opposition samt atrofi af m. abductor pollicis brevis (thenarlogens medianusinnerverede muskulatur). Symptomerne kan ofte provokeres ved let perkussion over ligamentum carpi transversum (Tinels tegn) mens hånden er dorsalflekteret, eller ved maksimal volarfleksion af håndledet (Phalens tegn). Elektrofysiologisk undersøgelsen viser næsten altid stærkt sensorisk og motorisk nerveledningshastighed i segmentet af n. medianus under ligamentum carpi transversum. Kompression af 6. og/eller 7. cervikale rod kan give lignende symptomer og er den vigtigste differentialdiagnose. Patienten med cervikal rodkompression har ofte nakke/skuldersmerter, smerteforværring ved hoste, nys og bugpress. Pareser ved rodkompression er oftest lokaliseret til armens og ikke håndens muskler. Det sensoriske udfald ved en rodaffektion er radikulært afgrænset og ikke svarende til den perifere del af n. medianus. Behandlingen er hvile, lokalt støttebind, steroidinjektion, vanddrivende midler angives at kunne hjælpe i de tidlige faser. Ellers operativ dekompression udføres i dag, oftest endoskopisk. Resultaterne er især gode, når den gennemføres inden der er sværere motoriske udfaldssymptomer dvs. i den kliniske fase primært præget af smerter og paræstesier. I sjældne tilfælde afklemmes n. medianus mellem de to hoveder af m. pronator teres eller under udspringet af m. flexor digitorium superficialis, Pronator teres syndrom. Klinisk er der smerter, træthed eller tyngdefornemmelse i den øverste del af underarmen, sjælden paræstesier. Der er ømhed ved palpation af musklen og tegn på proximal medianus-affektion med kraftnedsættelse i pronation og fingerfleksion samt i håndens medianusinnerverede muskulatur. Smerterne fremkaldes ved ensformige bevægelser. Behandlingen er aflastning og evt. operation. Nn. Intersosseus anterior afgår fra n. medianus 5-6 cm distalt for epicondylus lateralis humeri. Her kan den afklemmes under m. pronator teres dybe hoved medførende lammelse af m. flexor pollicis longus og m. flexor digitorium profundus til 2. og 3. finger. Patienten kan ikke flektere disse fingre i yderleddet og har derfor svært ved at holde 1. og 2. finger samlet omkring en flaske eller ved at forme et nul med disse fingre. N. ULNARIS C7(8)-T1 og afklemmes (småtraumer, hvile mod hårdt underlag) ved albuen i sulcus nervi ulnaris, kubitaltunnelen eller distalt i hånden. Der kan være tale om fibrotisk afklemning bag epicondylus medialis og dels som afklemning af nerven, hvor denne løber under m. flexor carpi ulnaris senebue lige distalt for sulcus (kubitaltunnelsyndrom). Afklemningen medfører en kombination af demyelinering og axonalt tab. Symptomer intermitterende paræstesier og ændret følesans i håndens ulnarisområde. Paræstesier kan provokeres af gentagne bevægelser i albueleddet eller ved påvirkning af albueregionen. Yderligere smerter omkring albueleddet med udstråling til hånd og og 4. og 5. finger. Nogle gange debut med kraftnedsættelse af håndgrebet eller affektion af de finere fingerbevægelser (syning, brug af en kniv). Motoriske symptomer er lammelse af håndens fingerspredning og af lillefingrerens abduktion og af tommelfingerens adduktion. Yderligere er der lammelse af underarmens ulnaris innerverede muskler. Patienten er ikke i stand til at fastholde et stykke papir mellem extenderet digit I og digit II som følge af lammelse af tommelfingerens adduktion (Froments tegn, hvor m. flexor pollicis longus aktiveres for at erstatte adductor pollicis funktionen). 150
151 Desuden lammelse af underarmens ulnarisinnerverede muskler, herunder m. flexor digitorum profundus til de to ulnare fingre. Atrofi af interosserne og hypothenar. Ved udtalt parese klohånd. Sensibilitet af 5. og ½- delen af 4. finger samt af den ulnare side af hånden, ikke mere proximalt for den distale 1/3 af underarmen. Cervikal rodkompression af C8 kan give lignende symptomer, hvor der oftest er nakke- og skuldersmerter, og de motoriske og sensoriske udfald har et radikulært præg. Medullære sygdommen kan også give lignende symptomer, men symptomerne begynder asymmetrisk, mere udbredte og oftest bilaterale. Behandlingen er aflastning af albuen og ændring af arbejdsstilling. Et operativt indgreb er kun indiceret ved smerter og generende paræstesier i forbindelse med strukturelle forandringer i albueregionen. Ved kanalen dannet ved os pisiforme (Guyons kanal) kan den dybe del af n. ulnaris afklemmes. Det kan ske ved mindre små traumer, ved cykling og ved anvendelse af visse arbejdsredskaber. Der er motoriske udfald, undertiden smerter og paræstesier. Behandlingen er aflastning eller operation. N. RADIALIS C5-C8 og læderes hyppigst ved en trykpåvirkning i sulcus n. radialis og sjældnere ved en afklemning ved albuen. Uheldig lejring af overarmen i bevidsthedssløret tilstand, hvor nerven komprimeres mellem humerus og underlaget. Endvidere ved humerus frakturer (10-15 %). Lammelse af finger- og håndledsekstension svarende til innervationen af den dybe og superficielle radialisgren med typisk billede af et wrist drop. Desuden lammelse af m. supinator og m. brachioradialis. Sensorisk finder der føleudfald på den radiale del af håndens dorsalside. N. INTEROSSEUS POSTERIOR SYNDROM den dybe muskulære gren af n. radialis kan afklemmes neden for albueleddet, medførende lammelse af håndleddets og fingrenes ekstension. N. MUSCULOCUTANEUS kraft af m. biceps brachii og dermed lammelse af albueleddets bøjning og føleudfald på underarmens radialside N. AXILLARIS kraft af abduktion i skulderleddet og dermed lammelse og føleudfald på et mindre område lateralt og distalt på skulderrundingen (især ved skulderluksation) N. THORACALIS LONGUS lammelse af m. serratus anterior med vingedannelse ad scapula. Ses især efter tunge løft uden bæresele eller maling af lofte. N. SUPRASCAPULARIS innerverer m. supraspinatus og m. infraspinatus med kraft af hhv. abduktion og udadrotation af skulderleddet N. FEMORALIS L2-L4. Sjælden affektion pga. sit retroperitoneale forløb. Kraftnedsættelse i m. iliopsoas og quadriceps, samt sensoriske forstyrrelser på anteromedialsiden af femur og på medialsiden af crus (svarende til n. saphenus). Svækkelse eller bortfald af patellarrefleksen. Læsion af n. femoralis ses efter kirurgisk indgreb i lysken f.eks. herniotomi, karkirurgi. 151
152 N. ISCHIADICUS L4-S1(2). Læderes ved direkte traumer, ved bækkenfrakturer, i forbindelse med hoftealloplastik, dislokation af hofteleddet, periformis-syndrom (kompression af nerven ved passage under m. piriformis, hvor der er smerter i sæderegionen, forværring ved foroverbøjning, fleksion og indadrotation af hoften). Ved høj læsion lammelse af knæets fleksorer og af alle muskler distalt for knæet. Instabilitet af foden og gangforstyrrelser. Sensoriske udfald på lateral, og dorsalsiden af skinnebenet og hele foden. De vigtigste differentialdiagnoser er sygdomsprocesser i columna, i hofteleddet og i plexus. N. PERONEUS L4-S1(2). Afklemning eller tryk på nerven ved capitulum fibulae. Ved gipsbandage, frakturer, hugsiddende stilling, knæliggende stilling, langvarige lejring, stort vægttab. Symptomer gangforstyrrelser med hanefjedsgang, dvs. benet løftes højt op fra underlaget ved hvert skridt for at undgå at tæerne bliver hængende i underlaget som følge af dorsalfleksionsparese i fodleddet (drop-fod). Lammelse af fodens eversion. Sensoriske udfald på skinnebenet og på fodryg og tæer. Den vigtigste differentialdiagnose er en kompression af 5. lumbale rod, men her vil der også være lammelse af m. glutæus medius og m. tibialis posterior (inversionslammelse), og den mediale haserefleks kan være afficeret. N. TIBIALIS afklemning af n. tabialis eller nn. plantares ved malleolus medialis (tarsaltunnelsyndrom) symptomer paræstesier og ofte natlige smerter i fodsålen. Der kan ses parese af storetåens plantarfleksion samt sensoriske udfald i fodsålen. Følelsen af at gå på glasskår. Isoleret læsion af nerven er yderst sjælden og medfører lammelse af lægmuskulaturen og fodsålens små muskler samt sensibilitet på læggen og i planta pedis. DEMYELINISERENDE SYGDOMME MULTIPEL SKLEROSE En kronisk sygdom, der klinisk er karakteriseret ved episoder, attakker, med fokale neurologiske udfaldssymptomer fra forskellige dele af CNS. Symptomerne forårsages af områder med inflammation, demyelinisering og aksonal skade i hjernen og rygmarven. Sygdomsforløbet er varierende fra lette tilfælde uden invaliditet til hurtigt udviklede svære neurologiske deficit. Sygdommen manifesterer sig i års-alderen, hyppigere hos kvinder og familiemedlemmer til sklerosepatienter med faktor Årsager: Miljøfaktorer Virus EBV endogene retrovirus øvre luftvejsinfektioner, gastrointestinale infektioner risiko for en ny attak hos patienter med MS (molecular mimicry bakterielle og virale proteiner har korte sekvenser, som er strukturel homologi med autoantigener) Rygning 152
153 Kostfaktorer Vaccination Hovedtraumer Fødsel Puerperium Operation Anæstesi Emotionelt stress Immunitet autoreaktive T-lymfocytter med specificitet rettet imod myelinbestanddele (myelin basisk protein (MBP)) eller oligodendrocyt-overfladeproteiner udløsning af den inflammatoriske, demyeliniserende proces samt nedbrydning af blod-hjerne-barrieren. En funktion af regulatoriske immunceller hos patienter med MS, der ellers holder autoaktive T-celler i skak hos raske personer. Genetisk HLA association DR2/DR15 (DRB1*1501-DRB5*0101-DQA1*0102-DQB1*0602) Genom (arvemasse) screening multiple gener (inklusiv HLA) Ved multipel sklerose er der en produktion af immunglobulin-igg i CNS (intratekal syntese) IgG i CSV Elektroforetiske undersøgelser kan påvise 2 eller flere oligoklonale bånd (95 %). Den enkelte læsion kaldes et plaque og varierer i størrelse fra få mm til nogle cm. Prædilektionsstederne er nervi optici, den periventrikulære hvide substans, corpus callosum, hjernestammen og rygmarven. Det typisk plaque omskeder en lille vene eller venole og kan være langstrakt, evt. konfluerende med andre plaques. Makroskopisk er plaques grågule eller lyserøde, devist gennemsigtige, cirkulære eller aflange læsioner. Mikroskopisk ses nekrose, fagocytose og gliareaktion, infiltration med lymfocytter og makrofager og i myelinfarvet præparat skarpt afgrænsede demyeliniserede områder. Tegn på remyeliniserede områder ses som abnormt tynde myelinskeder af ensartet tykkelse. Der er 4 forhold, som bør henlede opmærksomheden på multipel sklerose: Et forløb visende sig ved neurologiske symptomer udviklet over dage og med remissionstendens over uger Forekomst af tidsmæssigt adskilte neurologiske symptomer Forekomst af symptomer og kliniske fund, der ikke kan forklares med en enkelt læsion i centralnervesystemet Retrobulbær neuritis (opticusneuritis) > 50 % af patienter overgår til den sekundære progressive form. Ved den første kliniske attak, får de fleste påvist plaques på MR-skanning af hjernen, hvilket viser at sygdommen har været til stede længe før, patienten oplevede det første kliniske attak. Forløbsformer der er 4 former: Attakvis forløb efterfølgende hel eller delvis remission. 153
154 Sekundær progressive form attakvise forværringer i sygdommen efter år Primær progressiv form %, der fra starten er gradvist progredierende, oftest i form af fremskridende spastisk paraparese uden klart erkendelige attakker. Debut i en senere alder end den attakvise forløbsform uden overrepræsentation af kvinder Benign form efter 15 års sygdom stadig er fuldt arbejdsdygtige med kun moderate gener Marburg type hurtigt progredierende forløb resulterende i død inden for de(t) første år, rammer oftest unge patienter Symptomer gentagne attakker med symptomer fra forskellige steder i CNS s hvide substans, derfor symptomatologien meget varierende fra patient til patient og fra attak til attak: Debut med tegn på medullær affektion, ofte i form af føleforstyrrelser i en arm eller et ben (40 %) Andre debuterer med mere eller mindre udtalt kraftnedsættelse i benene (30 %) 20 % debut med opticusneuritis, progredierende udtalt unilateralt synstab, evt. blindhed over dage til få uger Smerter i eller bag øjet. I de fleste tilfælde normaliseres synet helt eller næsten. Ved synsfeltundersøgelse afsløres oftest et centralt skotom. Frembyder næsten altid en afbleget papil ved oftalmoskopi. Anfald af svimmelhed kan mindre hyppigt første tegn (15 %) Symptomer fra hjernestammen i form af en internukleær oftalmoplagi dobbeltsyn (10 %) I det videre forløb: Supranukleær parese: I form af mono-, hemi- eller paraparese af forskellige sværhedsgrad. Tidlige symptomer træthed eller let efterslæb af et ben efter gang over længere distancer. Senere svære spastiske pareser med kontrakturer i specielt benene med risiko for immobilitet. N. facialis kan rammes Ekstensorspasmer og adduktorspasmer, hvor benene holdes adducerede og udstrakte i spidsfodsstiling i flere minutter ofte om natten og om morgenen. Senere fleksorspasmer (smertefulde) og kan medføre kontrakturer og dermed paraplegi i fleksionsstilling Senereflekser hyperaktive med udvidet refleksogen zone. Ankelklonus spontant eller ved gang. Plantarreflekser i form af ekstensive af Babinski-type Ophævede abdominalreflekser Sensoriske symptomer: Paræstesier i form af prikken eller dødhedsfornemmelse startende fra fod, derefter proksimal spredning Ophævet evne til at skelne mellem spidst og stumpt Tab af temperatursans Ophævet berøringssans Stillings- og vibrationssans sensorisk ataksi f.eks. i hånden useless hand syndrome Lhermittes tegn udløses ved foroverbøjning af hovedet og er en følelse af en elektrisk strøm, som løber ned langs columna og i varierende grad ud i ekstremiteterne (menes at opstå ved strækning af medulla spinalis med plaque i den cervikale del af medulla) Centrale neurogene smerter dysæstetiske smerter eller elektriske stød i ekstremiteterne uden relation til bevægelser. Bilateral trigeminusneuralgi (2-3 %) 154
155 Visusnedsættelse bl.a. med skotomer (opticusneuritis) evt. medførende til blindhed Læsion af det okulomotoriske system. Nystagmus pga. internukleær oftalmoplegi, forstyrrelser i vestibulærfunktionen eller cerebellar læsion Dysartri skanderet tale og sammen med nystagmus og intentionstremor udgør Charcots triade Cerebellar ataksi i kombination med spasticitet og sensorisk ataksi f.eks. gangforstyrrelsen af en blandet spastisk-ataktisk genese. Ataksi af øjenbevægelser som uregelmæssige og opbrudte, sakkarede, følgebevægelser Kognitive forstyrrelser: Demens af subkortikal type med sygdomsvarighed > 10 år: svigt af opmærksomhed og koncentration, indlæring og hukommelse Svigt af eksekutive funktioner: problemløsning, planlægning og overblik, mentalt tempo og ordmobilisering Ved frontale læsioner: emotionel affladning og eufori, kendetegnes ved manglende naturlig følelsesmæssig reaktion på en ofte svær fysisk invaliditet og en ubekymret optimistisk adfærd Depression forekommer hyppigere end eufori Personlighedsmæssige ændringer, svigtende adfærdskontrol og manglende sygdomserkendelse (anosognosi) Sjælden afasi og apraksi Irritative symptomer fra den grå substans epilepsi med 10 x hyppighed end i normalbefolkning Træthed og energiløshed ofte arbejdshindrende og invaliderende Autonome symptomer Supranukelær blæreforstyrrelser (hyppige og medfører en spastisk blære med urge-inkontinens og hyppige små vandladninger, nykturi samt risiko for UVI) Obstipation Seksuel dysfunktion hos mænd med erektil impotens, nært knyttet til blæreforstyrrelser. Hos kvinder libido og ændret sensibilitet i genitalregionen Paroksystiske symptomer: Anfaldsvis dysartri og ataksi Paroksystiske smerter og dysæstesi Toniske anfald dystone anfald omfattende ansigt, arm og ben på den ene side: armen holdes flekteret i albue, håndled og fingrenes grundled (som ved tetaniske kramper), mens benet er ekstenderet Varmeintolerans kan forværre bestående symptomer, da en højere legemstemperatur medfører en reversibel nedsættelse af ledningsevnen i demyeliniserende nervetråde Epilepsi partielle anfald, ofte med sekundær generalisering Narkolepsi genetisk betinget (HLA DR2-positiv) Vertigo, kvalme og opkastning ved plaques i hjernestammen Diagnostik: 155
156 MR-skanning T2-vægtede viser læsionerne beliggende periventrikulært i den hvide substans, subkortikalt, i hjernestammen, i cerebellum og medulla spinalis. Lumbalpunktur normalt eller proteinindhold samt et normalt eller lymfocytter. Elektroferase af CSV et eller flere monoklonoale bånd i IgG-området (tegn på intrathekal IgG-produktion). Ved kvantitativ bestemmelse af IgG og albumin i spinalvæske og blod kan udregne et såkaldt IgG-indeks: spinalvæske-igg/plasma-igg divideret med spinalvæske-albumin/plasma-albumin. Ved at dividere denne ratio med forholdet mellem spinalvæske-albumin og plasma-albumin, fås en korrektion for en eventuel øgning i spinalt IgG som følge af en blod-hjerne barrieredefekt. Formålet med indeks er at påvise produktion af intraspinal IgG. Neurofysiologiske undersøgelser (VEP, SSEP, BAEP og MEP) forlænget latens som tegn på en forsinket nerveledningshastighed i CNS CT-skanning ringe diagnostisk værdi Oftalmologisk undersøgelse et centralt skotom ved perimetri og ved oftalmoskopi papilatrofi Neuropsykologisk undersøgelse mhp. vurdering af erhvervsevne Differentialdiagnostik: Lupus erythematosus disseminatus med cerebral vasculitis og sarkoidose Meningovaskulær syfilis HIV-infektion Paraneoplastiske syndromer Infarkt Tumor Somatoforme tilstande (hysteri) MS behandling: Binyrebarkhormon (methylprednisolon iv mg dgl. i 3 dage) eller tilsvarende dosis som tabletter i 5 dage, eventuelt med aftrapning til akutte attakker, og som tillægsbehandling til interferon-β Immunmodulerende behandling nedsætter attakhyppigheden og hæmmer sygdomsprogressionen: Interferon-β cytokin, bioteknologisk fremstillet som et rekombinant polypeptid. Hæmmer ekspressionen af adhæsionsmolekyler på T-lymfocytternes overflade og på endothelceller, og hæmmer metalloproteinaser, der er enzymer involveret i T-cellers passage igennem blod-hjernebarrieren. Hæmmer den inflammatorisk aktivitet i immunsystemet og i CNS Gives som im eller sc en til flere gange om ugen. Effekt: reduktion af attakfrekvensen med ca. 30 % og mindsker sygdomsprogressionen Bivirkninger: influenzalignende symptomer, reaktion på injektionsstedet i form af rødme og ømhed Glatirameracetet en syntetisk blanding af småpeptider med en aminosyresammensætning svarende til myelin basisk protein, en bestanddel af myelinskeden, der omgiver axonerne i CNS. Stimulerer antiinflammatoriske T-celler og produktionen af visse vækstfaktorer (brain derived nerve growth factor) som kan stimulere remyelinisering. Har samme behandlingseffekt som interferon-β Gives dgl. som sc. 156
157 Bivirkninger: ømhed på injektionsstedet og dannelse af hårde, subkutane noduli Mitoxantron (2.valgspræparat) effektiv til at undertrykke sygdomsaktiviteten. Bivirkninger: kardiotoksicitet, anvendes overvejende ved sekundær progressiv multipel sklerose Natalizumab (2. valgspræparat) et monoklonalt antistof rettet imod adhæsionsmolekylet alfa4- integrin (VLA-4) på overfladen af lymfocytter og monocytter. Ved binding hindrer det betændelsesfremmende celler i at passere blod-hjerne-barrieren. Reducerer attakhyppigheden med ca. 67 %. Gives som iv. infusion hver 4. uge Bivirkning: den alvorligste dødelige sygdom progressiv multifokal leukoencephalopati (virusbetinget infektion forårsaget af JC-virus) Andre immunmodulerende behandlinger: - Rituximab monoklonalt antistof rettet imod et overflademolekyle på B-celler - Daclizumab monoklonalt antistof rettet imod IL-2-receptoren - Alemtuzumab et anstof rettet imod et overflademolekyle, der findes på alle mononukleære blodceller Immunglobulin IgG 1 x månedligt Immunsuppression med azathioprin, MTX eller cyklofosfamid kan reducere sygdomsaktiviteten i nogle tilfælde men har mange bivirkninger, derfor ikke en stardardbehandling Nye tabletbehandlinger: - Cladribin syntetisk purin-nukleosidanalog, der i organismen aktiveres til cladribin-5- trofosfat, som inkorporeres i DNA og fører til DNA-skader og funktionel inaktivering, hvilket resulterer i en selektiv depletering af en række lymfocytundergrupper Gives som 5-dages kur med 1 måneds interval og medfører en langvarig reduktion i antallet af CD4 T-celler, CD8 T-celler og B-celler Reduktion af attak 58 % og hæmning af progression af sygdom 33 % - Flingolimod en sfingosin-1-fosfat-agonist der medfører internalisering af en receptor på lymfocytter, hvorved de tilbageholdes i lymfeknuderne. Hermed reduceres antallet af cirkulerende lymfocytter Tabletter a 0,5 mg tages dgl. Reduktion af attak 55 % og væsentligt reduktion af progression Undestøttende og symptomatisk behandling: Spaticitet baclofen, tizanidin eller diazepam Hyperaktiv blære parasympatilytika Paroksystiske symptomer carbamazepin eller oxcarbazepin Smerter gabapentin, valproat, lamotrigin, pregabalin, karbamazepin, oxcarbazepin Fysioterapi DISSEMINERET SKLEROSE Sygdom med demyelinisering af CNS s ledningsbaner på inflammatorisk basis. Debut: år, dobbelt så hyppigt som kvinder. 157
158 Fokal demyelisering kan opstå mange forskellige steder i den hvide substans. MR-skanning viser demyelisering (plaques) ofte periventrikulært. Patoanatomisk er plaques sæde for fokal demyelinisering med lymfocyt- og makrofaginfiltration. Processen resulterer i axonskade, som kan være reversibel. Symptomer (mangfoldig): Subakut udviklet, ensidigt synsudfald, ofte associeret med smerter bag øret (opticusneurit) Hemisensoriske udfald Motoriske udfald Balancebesvær Svimmelhed Hos nogle hovedbøj udløser et elektriske jag ned langs søjlen (Lhermittes tegn). Medullær plaques sensibilitetsgrænse på truncus, paraparese og sfinkterforstyrrelser Abnorm træthed Kontrations- og hukommelsesbesvær Sygdommen kan variere mellem et enkeltstående anfald eller en letal akut demyelinierende form, hvor patienten dør kort efter sygdomsvarighed. Ca. 80 % af patienterne har en attakvis form, hvor symptomer persisterer i uger/måneder afløst af perioder med remission, men resten af dem har en mere jævn progression af symptomer. Klinisk: Euforisk Hyperrefleksi, Babinski, spasticitet Internukleær oftalmoplegi (adduktionsparese på læsionssiden) Bevaret abduktion og nystagmus på den anden side skyldes læsion på pontine blikcenter Balance- og koordinationsproblemer, opbrudte øjenbevægelse og skanderet tale cerebellare plaques Parakliniske undersøgelser: MR-skanning viser plaques i medullas og hjernes hvide substans Analyse af spinalvæsken viser let pleocytose (5-10 lymfocytter/ml) og tegn på intratekal IgG-syntese ( IgG-indeks og oligoklonale bånd) Evokerede potentialer forlængede centrale ledningstider. VEP er den vigtigste Behandling: Iv. højdosis glukokortikoider i 3 dage β-interferon som forebyggende reducerer attaks ved den anfaldsvise form med % Tysabri nyt middel i fremtiden, bedre og evt. afløse β-interferon Baclofen spasticitet Antikolinergika pollakisuri og inkontinens Modafinil træthed 158
Klinikophold på Neurokirurgisk klinik. Afsnit 2092, Rigshospitalet
 Klinikophold på Neurokirurgisk klinik Afsnit 2092, Rigshospitalet The Brain Anamnese Debut pludselig gradvis ydre begivenhed Tidligere af lignende art Lokalisation præcis som muligt Forløb Intensitet -
Klinikophold på Neurokirurgisk klinik Afsnit 2092, Rigshospitalet The Brain Anamnese Debut pludselig gradvis ydre begivenhed Tidligere af lignende art Lokalisation præcis som muligt Forløb Intensitet -
NOTER I NEUROLOGI & NEUROKIRURGI
 KØBENHAVNS UNIVERSITET NOTER I NEUROLOGI & NEUROKIRURGI Af Asma Bashir INDHOLDSFORTEGNELSE Nervesystemets inddeling Den kliniske neurologiske undersøgelse og tolkning Minimal Mental State Eximination (MMSE)
KØBENHAVNS UNIVERSITET NOTER I NEUROLOGI & NEUROKIRURGI Af Asma Bashir INDHOLDSFORTEGNELSE Nervesystemets inddeling Den kliniske neurologiske undersøgelse og tolkning Minimal Mental State Eximination (MMSE)
Den rygkirurgiske anamnese og undersøgelse. Annette Bennedsgaard Jespersen, Læge, Kiropraktor og Ph.D stud.
 Den rygkirurgiske anamnese og undersøgelse Annette Bennedsgaard Jespersen, Læge, Kiropraktor og Ph.D stud. Målsætning Genkende symptomer og undersøgelsesfund, der tyder påen nedre motor neuron læsion,
Den rygkirurgiske anamnese og undersøgelse Annette Bennedsgaard Jespersen, Læge, Kiropraktor og Ph.D stud. Målsætning Genkende symptomer og undersøgelsesfund, der tyder påen nedre motor neuron læsion,
Neurologisk undersøgelse med lidt teori
 Neurologisk undersøgelse med lidt teori Af Asma Bashir NEUROLOGISK UNDERSØGELSE OG TOLKNING 1. Bevidsthedsplan: Normalt bevidsthedsplan og -indhold: vågen, klar, orienteret i personlige data, tid og sted
Neurologisk undersøgelse med lidt teori Af Asma Bashir NEUROLOGISK UNDERSØGELSE OG TOLKNING 1. Bevidsthedsplan: Normalt bevidsthedsplan og -indhold: vågen, klar, orienteret i personlige data, tid og sted
Studiespørgsmål til nervesystemet
 Studiespørgsmål til nervesystemet 1. Beskriv de overordnede forskelle mellem kroppens to kommunikationssystemer: nervesystemet og de endokrine kirtler 2. Hvad hedder den del af nervesystemet som står for
Studiespørgsmål til nervesystemet 1. Beskriv de overordnede forskelle mellem kroppens to kommunikationssystemer: nervesystemet og de endokrine kirtler 2. Hvad hedder den del af nervesystemet som står for
NIHSS (National Institute of Health Stroke Scale)
 (National Institute of Health Stroke Scale) De enkelte items undersøges i den anførte rækkefølge. Pointsgivningen skal afspejle hvad patienten gør og IKKE hvad undersøgeren tror patienten kan. Patienten
(National Institute of Health Stroke Scale) De enkelte items undersøges i den anførte rækkefølge. Pointsgivningen skal afspejle hvad patienten gør og IKKE hvad undersøgeren tror patienten kan. Patienten
Neurologisk undersøgelse med lidt ekstra teori
 Neurologisk undersøgelse med lidt ekstra teori Af Asma Bashir, læge Neurologisk undersøgelse med lidt ekstra teori, af Asma Bashir, læge Sidst redigeret: April 2015 2 NEUROLOGISK UNDERSØGELSE OG TOLKNING
Neurologisk undersøgelse med lidt ekstra teori Af Asma Bashir, læge Neurologisk undersøgelse med lidt ekstra teori, af Asma Bashir, læge Sidst redigeret: April 2015 2 NEUROLOGISK UNDERSØGELSE OG TOLKNING
Studiespørgsmål til nervesystemet
 Studiespørgsmål til nervesystemet 1. Beskriv opbygningen af en typisk nervecelle 2. Mange nervecelleudløbere er omgivet af en myelinskede. Redegør for hvilken funktion denne myelinskede har. Hvad er navnet
Studiespørgsmål til nervesystemet 1. Beskriv opbygningen af en typisk nervecelle 2. Mange nervecelleudløbere er omgivet af en myelinskede. Redegør for hvilken funktion denne myelinskede har. Hvad er navnet
OTO-RHINO-LARYNGOLOGISK UNDERSØGELSESTEKNIK FT18 OTONEUROLOGISK UNDERSØGELSE FÆRDIGHEDSTRÆNING
 OTO-RHINO-LARYNGOLOGISK UNDERSØGELSESTEKNIK FT18 OTONEUROLOGISK UNDERSØGELSE FÆRDIGHEDSTRÆNING FORORD Dette hæfte beskriver den otoneurologiske undersøgelsesteknik i ord og billeder. Hæftet er udarbejdet
OTO-RHINO-LARYNGOLOGISK UNDERSØGELSESTEKNIK FT18 OTONEUROLOGISK UNDERSØGELSE FÆRDIGHEDSTRÆNING FORORD Dette hæfte beskriver den otoneurologiske undersøgelsesteknik i ord og billeder. Hæftet er udarbejdet
RE-EKSAMEN NERVESYSTETMET OG BEVÆGEAPPARATET I. Tirsdag d.13. februar timer skriftlig eksamen Evalueres efter 7-skalen.
 AALBORG UNIVERSITET RE-EKSAMEN NERVESYSTETMET OG BEVÆGEAPPARATET I Tirsdag d.13. februar 2018 3 timer skriftlig eksamen Evalueres efter 7-skalen. Ekstern censur Vægtning af eksamenssættets opgaver: Opgave
AALBORG UNIVERSITET RE-EKSAMEN NERVESYSTETMET OG BEVÆGEAPPARATET I Tirsdag d.13. februar 2018 3 timer skriftlig eksamen Evalueres efter 7-skalen. Ekstern censur Vægtning af eksamenssættets opgaver: Opgave
RE-EKSAMEN NEUROBIOLOGI OG BEVÆGEAPPARATET II. Medicin 5. semester. DATO: 15. februar timer skriftlig eksamen
 AALBORG UNIVERSITET RE-EKSAMEN NEUROBIOLOGI OG BEVÆGEAPPARATET II Medicin 5. semester DATO: 15. februar 2018 3 timer skriftlig eksamen Evalueres efter 7-skalen. Ekstern censur Vægtning af eksamenssættets
AALBORG UNIVERSITET RE-EKSAMEN NEUROBIOLOGI OG BEVÆGEAPPARATET II Medicin 5. semester DATO: 15. februar 2018 3 timer skriftlig eksamen Evalueres efter 7-skalen. Ekstern censur Vægtning af eksamenssættets
Dagens emner. Nervesystemet. Nervesystemet CNS. CNS fortsat
 Dagens emner Nervesystemet Københavns Massageuddannelse Nervesystemet Triggerpunkter Nervesmerter vs. triggerpunkter Repetition af røde flag og kontraindikationer Nervesystemet Nerveceller = neuroner Strukturel
Dagens emner Nervesystemet Københavns Massageuddannelse Nervesystemet Triggerpunkter Nervesmerter vs. triggerpunkter Repetition af røde flag og kontraindikationer Nervesystemet Nerveceller = neuroner Strukturel
FOKUS PÅ SKJULTE HANDICAP - BETYDNING FOR PATIENTER. OG OMGIVELSER Hysse Birgitte Forchhammer Ledende neuropsykolog, Glostrup hospital
 FOKUS PÅ SKJULTE HANDICAP - BETYDNING FOR PATIENTER OG OMGIVELSER Hysse Birgitte Forchhammer Ledende neuropsykolog, Glostrup hospital Vanskelige at opdage og forstå Anerkendes ofte sent eller slet ikke
FOKUS PÅ SKJULTE HANDICAP - BETYDNING FOR PATIENTER OG OMGIVELSER Hysse Birgitte Forchhammer Ledende neuropsykolog, Glostrup hospital Vanskelige at opdage og forstå Anerkendes ofte sent eller slet ikke
Nervesystemets overordnede struktur og funktion
 Nervesystemets overordnede struktur og funktion Carsten Reidies Bjarkam Professor, specialeansvarlig overlæge, Ph.D. Neurokirurgisk Afdeling Aalborg Universitetshospital Nervesystemet udgøres af PNS &
Nervesystemets overordnede struktur og funktion Carsten Reidies Bjarkam Professor, specialeansvarlig overlæge, Ph.D. Neurokirurgisk Afdeling Aalborg Universitetshospital Nervesystemet udgøres af PNS &
ALS (Amyotrofisk Lateral Sclerose)
 ALS (Amyotrofisk Lateral Sclerose) Amyotrofisk Lateral Sclerose (ALS) er en fremadskridende neuromuskulær sygdom, der lammer alle muskelgrupper og til sidst også åndedrætsorganerne. Årsagen er ukendt,
ALS (Amyotrofisk Lateral Sclerose) Amyotrofisk Lateral Sclerose (ALS) er en fremadskridende neuromuskulær sygdom, der lammer alle muskelgrupper og til sidst også åndedrætsorganerne. Årsagen er ukendt,
Fald i Neurologisk Perspektiv. Per Sidenius, Neurologisk afdeling, AUH
 Fald i Neurologisk Perspektiv Per Sidenius, Neurologisk afdeling, AUH Fald Fald Drop Attacks Manglende evne til at blive stående i forbindelse med postural udfordring Anfald Pludseligt indsættende og forbigående
Fald i Neurologisk Perspektiv Per Sidenius, Neurologisk afdeling, AUH Fald Fald Drop Attacks Manglende evne til at blive stående i forbindelse med postural udfordring Anfald Pludseligt indsættende og forbigående
EKSAMEN NEUROBIOLOGI OG BEVÆGEAPPARATET I. MedIS/Medicin 3. semester. Torsdag den 8. januar 2015
 AALBORG UNIVERSITET EKSAMEN NEUROBIOLOGI OG BEVÆGEAPPARATET I MedIS/Medicin 3. semester Torsdag den 8. januar 2015 4 timer skriftlig eksamen Evalueres efter 7-skalen. Ekstern censur Vægtning af eksamenssættets
AALBORG UNIVERSITET EKSAMEN NEUROBIOLOGI OG BEVÆGEAPPARATET I MedIS/Medicin 3. semester Torsdag den 8. januar 2015 4 timer skriftlig eksamen Evalueres efter 7-skalen. Ekstern censur Vægtning af eksamenssættets
Eksamen ved. Københavns Universitet i. Neuro- og informationspsyk, seminarhold incl. forelæsning. Det Samfundsvidenskabelige Fakultet
 Eksamen ved Københavns Universitet i Neuro- og informationspsyk, seminarhold incl. forelæsning Det Samfundsvidenskabelige Fakultet 27. oktober 2010 Eksamensnummer: 250 27. oktober 2010 Side 1 af 5 1. Afasi
Eksamen ved Københavns Universitet i Neuro- og informationspsyk, seminarhold incl. forelæsning Det Samfundsvidenskabelige Fakultet 27. oktober 2010 Eksamensnummer: 250 27. oktober 2010 Side 1 af 5 1. Afasi
RE-EKSAMEN NEUROBIOLOGI OG BEVÆGEAPPARATET II. MedIS 5. semester. DATO: 15. februar timer skriftlig eksamen
 AALBORG UNIVERSITET RE-EKSAMEN NEUROBIOLOGI OG BEVÆGEAPPARATET II MedIS 5. semester DATO: 15. februar 2018 3 timer skriftlig eksamen Evalueres efter 7-skalen. Ekstern censur Vægtning af eksamenssættets
AALBORG UNIVERSITET RE-EKSAMEN NEUROBIOLOGI OG BEVÆGEAPPARATET II MedIS 5. semester DATO: 15. februar 2018 3 timer skriftlig eksamen Evalueres efter 7-skalen. Ekstern censur Vægtning af eksamenssættets
Velkommen til Lægedage
 Velkommen til HOVEDPINE PROGRAM, DEL 1 Anatomi Anamnese Hovedpinedagbog Primære hovedpinetyper PROGRAM, DEL 2 Sekundære hovedpineformer Medicinoverforbrug Blødninger Infektiøs meningit Tumor ANAMNESE Systematik
Velkommen til HOVEDPINE PROGRAM, DEL 1 Anatomi Anamnese Hovedpinedagbog Primære hovedpinetyper PROGRAM, DEL 2 Sekundære hovedpineformer Medicinoverforbrug Blødninger Infektiøs meningit Tumor ANAMNESE Systematik
Neurologisk undersøgelse, Vagn Eskesen. Sakset og rettet lidt til fra manan.dk
 Neurologisk undersøgelse, Vagn Eskesen. Sakset og rettet lidt til fra manan.dk BAGGRUND: Neurosygdomme er hyppige. Ca. 20% af danskere rammes på et tidspunkt af en sygdom eller skade, der involverer hjernen,
Neurologisk undersøgelse, Vagn Eskesen. Sakset og rettet lidt til fra manan.dk BAGGRUND: Neurosygdomme er hyppige. Ca. 20% af danskere rammes på et tidspunkt af en sygdom eller skade, der involverer hjernen,
ORDINÆR EKSAMEN NEUROBIOLOGI OG BEVÆGEAPPARATET II. Medicin 5. semester. 4 timer skriftlig eksamen. Evalueres efter 7-skalen.
 AALBORG UNIVERSITET ORDINÆR EKSAMEN NEUROBIOLOGI OG BEVÆGEAPPARATET II Medicin 5. semester 4 timer skriftlig eksamen Evalueres efter 7-skalen. Ekstern censur Vægtning af eksamenssættets opgaver: Opgave
AALBORG UNIVERSITET ORDINÆR EKSAMEN NEUROBIOLOGI OG BEVÆGEAPPARATET II Medicin 5. semester 4 timer skriftlig eksamen Evalueres efter 7-skalen. Ekstern censur Vægtning af eksamenssættets opgaver: Opgave
Nervesystemet. introduktion
 Nervesystemet introduktion intro Medulla spinalis Rygmarv Hjernestammen Hjernens ventrikler Hjernens hinder Cerebrospinalvæsken Limbiske system Basale hjerneganglier Laterale ventrikler Autonome nervesystem
Nervesystemet introduktion intro Medulla spinalis Rygmarv Hjernestammen Hjernens ventrikler Hjernens hinder Cerebrospinalvæsken Limbiske system Basale hjerneganglier Laterale ventrikler Autonome nervesystem
Trigeminusneuralgi og andre kranielle smertetilstande
 Sygehistorie 1 Trigeminusneuralgi og andre kranielle smertetilstande Lars Bendtsen, overlæge, Ph.D., dr.med. Dansk Hovedpinecenter Neurologisk afd., Glostrup Hospital Hovedpine Temadag, Skejby, 26. november
Sygehistorie 1 Trigeminusneuralgi og andre kranielle smertetilstande Lars Bendtsen, overlæge, Ph.D., dr.med. Dansk Hovedpinecenter Neurologisk afd., Glostrup Hospital Hovedpine Temadag, Skejby, 26. november
ORDINÆR EKSAMEN NERVESYSTEMET OG BEVÆGEAPPARATET II. MedIS 5. semester. DATO: 4. Januar timer skriftlig eksamen
 AALBORG UNIVERSITET ORDINÆR EKSAMEN NERVESYSTEMET OG BEVÆGEAPPARATET II MedIS 5. semester DATO: 4. Januar 2018 3 timer skriftlig eksamen Evalueres efter 7-skalen. Ekstern censur Vægtning af eksamenssættets
AALBORG UNIVERSITET ORDINÆR EKSAMEN NERVESYSTEMET OG BEVÆGEAPPARATET II MedIS 5. semester DATO: 4. Januar 2018 3 timer skriftlig eksamen Evalueres efter 7-skalen. Ekstern censur Vægtning af eksamenssættets
RE-RE-EKSAMEN. NEUROBIOLOGI OG BEVÆGEAPPARATET I (Blok 5) MedIS 3. semester. Tirsdag den 26. april 2011
 AALBORG UNIVERSITET RE-RE-EKSAMEN NEUROBIOLOGI OG BEVÆGEAPPARATET I (Blok 5) MedIS 3. semester Tirsdag den 26. april 2011 4 timer skriftlig eksamen Evalueres efter 7-skalen. Ekstern censur Vægtning af
AALBORG UNIVERSITET RE-RE-EKSAMEN NEUROBIOLOGI OG BEVÆGEAPPARATET I (Blok 5) MedIS 3. semester Tirsdag den 26. april 2011 4 timer skriftlig eksamen Evalueres efter 7-skalen. Ekstern censur Vægtning af
Rodpåvirkning Relevant anamnese Den kliniske undersøgelse Bevægepræferencer Henvisning til kirurgisk vurdering (akut)
 KIROPRAKTIK 2014 Rodpåvirkning Relevant anamnese Den kliniske undersøgelse Bevægepræferencer Henvisning til kirurgisk vurdering (akut) RODPÅVIRKNINGER, HVORNÅR SER VI DEM? Stenose på degenerativ basis
KIROPRAKTIK 2014 Rodpåvirkning Relevant anamnese Den kliniske undersøgelse Bevægepræferencer Henvisning til kirurgisk vurdering (akut) RODPÅVIRKNINGER, HVORNÅR SER VI DEM? Stenose på degenerativ basis
EKSAMEN. NEUROBIOLOGI OG BEVÆGEAPPARATET I (Blok 5) MedIS 3. semester. Fredag den 6. januar 2012
 AALBORG UNIVERSITET EKSAMEN NEUROBIOLOGI OG BEVÆGEAPPARATET I (Blok 5) MedIS 3. semester Fredag den 6. januar 2012 4 timer skriftlig eksamen Evalueres efter 7-skalen. Ekstern censur Vægtning af eksamenssættets
AALBORG UNIVERSITET EKSAMEN NEUROBIOLOGI OG BEVÆGEAPPARATET I (Blok 5) MedIS 3. semester Fredag den 6. januar 2012 4 timer skriftlig eksamen Evalueres efter 7-skalen. Ekstern censur Vægtning af eksamenssættets
EKSAMEN. NEUROBIOLOGI OG BEVÆGEAPPARATET I (Blok 5) MedIS 3. semester. Onsdag den 5. januar 2011
 AALBORG UNIVERSITET EKSAMEN NEUROBIOLOGI OG BEVÆGEAPPARATET I (Blok 5) MedIS 3. semester Onsdag den 5. januar 2011 4 timer skriftlig eksamen Evalueres efter 7-skalen. Ekstern censur Vægtning af eksamenssættets
AALBORG UNIVERSITET EKSAMEN NEUROBIOLOGI OG BEVÆGEAPPARATET I (Blok 5) MedIS 3. semester Onsdag den 5. januar 2011 4 timer skriftlig eksamen Evalueres efter 7-skalen. Ekstern censur Vægtning af eksamenssættets
Nervesystemet. Det somatiske og autonome nervesystem, samt hjernenerver.
 Nervesystemet. Det somatiske og autonome nervesystem, samt hjernenerver. Det somatiske nervesystem Det er via det somatiske nervesystem (det viljestyrede) at kroppen modtager impulser fra vores forskellige
Nervesystemet. Det somatiske og autonome nervesystem, samt hjernenerver. Det somatiske nervesystem Det er via det somatiske nervesystem (det viljestyrede) at kroppen modtager impulser fra vores forskellige
Albuesmerter. Biomekanik og muskel test. Den normale bevægelighed. Differentialdiagnostiske overvejelser
 Albuesmerter Tennisalbue er formentlig den hyppigste årsag til smerter i albuen i almen praksis og forekommer hos 1.3% af befolkningen Hunskår 1997. Den skyldes ofte inflammation af senefæsterne til m.
Albuesmerter Tennisalbue er formentlig den hyppigste årsag til smerter i albuen i almen praksis og forekommer hos 1.3% af befolkningen Hunskår 1997. Den skyldes ofte inflammation af senefæsterne til m.
Region Hovedstaden September 2014
 Region Hovedstaden September 2014 Varighed /tidligere episoder Bensmerter Smerteintensitet Røde flag Tidligere eller aktuel cancer Uforklaret vægttab Ingen ændring gn. 1 måned eller mere Traume Konstante
Region Hovedstaden September 2014 Varighed /tidligere episoder Bensmerter Smerteintensitet Røde flag Tidligere eller aktuel cancer Uforklaret vægttab Ingen ændring gn. 1 måned eller mere Traume Konstante
Underarm, hånd- og håndledssmerter
 Underarm, hånd- og håndledssmerter Indledning Smerter i underarm, håndled og fingre er normalt problemer, der bliver noget stedmoderligt behandlet. Naturligvis har ingen af os problemer med at behandle
Underarm, hånd- og håndledssmerter Indledning Smerter i underarm, håndled og fingre er normalt problemer, der bliver noget stedmoderligt behandlet. Naturligvis har ingen af os problemer med at behandle
12. Mandag Nervesystemet del 3
 12. Mandag Nervesystemet del 3 Vi skal få et begreb om nervesystemets motoriske (efferente) og sensoriske (afferente) systemer, både i forhold til det viljesstyrede somatiske system og det selvstyrende
12. Mandag Nervesystemet del 3 Vi skal få et begreb om nervesystemets motoriske (efferente) og sensoriske (afferente) systemer, både i forhold til det viljesstyrede somatiske system og det selvstyrende
Hånd Neurovaskulært OE
 Hånd Neurovaskulært OE Orthopaedic Research Unit Dept. of Orthopaedic Surgery and Traumatology Inst. of Clinical Research University of Southern Denmark www.sdu.dk/ki/orto Objektiv undersøgelse Inspektion
Hånd Neurovaskulært OE Orthopaedic Research Unit Dept. of Orthopaedic Surgery and Traumatology Inst. of Clinical Research University of Southern Denmark www.sdu.dk/ki/orto Objektiv undersøgelse Inspektion
MSPATIENT.DK PATIENTFORTÆLLINGER OM LIVET MED MULTIPEL SKLEROSE (MS) DET DU MÆRKER OG DET LÆGEN SER
 MSPATIENT.DK PATIENTFORTÆLLINGER OM LIVET MED MULTIPEL SKLEROSE (MS) DET DU MÆRKER OG DET LÆGEN SER I en samling videoer på www.mspatient.dk fortæller patienter med MS om attakker, deres symptomer og funktionstab.
MSPATIENT.DK PATIENTFORTÆLLINGER OM LIVET MED MULTIPEL SKLEROSE (MS) DET DU MÆRKER OG DET LÆGEN SER I en samling videoer på www.mspatient.dk fortæller patienter med MS om attakker, deres symptomer og funktionstab.
Dansk Apopleksiregister Landsdækkende trombektomiregistreringsskema
 På hvilke patienter skal dette skema udfyldes? Apopleksi; Side 1 af 7 Dansk Apopleksiregister Landsdækkende trombektomiregistreringsskema Gældende fra 1. januar 2015 Alle patienter (alder 18+) med akut
På hvilke patienter skal dette skema udfyldes? Apopleksi; Side 1 af 7 Dansk Apopleksiregister Landsdækkende trombektomiregistreringsskema Gældende fra 1. januar 2015 Alle patienter (alder 18+) med akut
Udredning og klassificering - Praktiske Anbefalinger
 Klinisk retningslinje for udredning og klassificering af personer med nakkesmerter v/per Kjær, ph.d Inge Ris, DipMT, MR, ph.d-stud Heidi Eirikstoft, fys Dip MDT Udredning og klassificering - Praktiske
Klinisk retningslinje for udredning og klassificering af personer med nakkesmerter v/per Kjær, ph.d Inge Ris, DipMT, MR, ph.d-stud Heidi Eirikstoft, fys Dip MDT Udredning og klassificering - Praktiske
Apopleksi. Et af nedenstående kan være et fremtrædende symptom på Apopleksi. Dette begreb betyder blodprop eller blødning i hjernen
 Apopleksi Dette begreb betyder blodprop eller blødning i hjernen apraksi, apopleksi, apleksi, amnesi Hvor mange % udgør blodprop i hjernen ved Apopleksi ca 65%, ca 75%, ca 85%, ca 95% Et af nedenstående
Apopleksi Dette begreb betyder blodprop eller blødning i hjernen apraksi, apopleksi, apleksi, amnesi Hvor mange % udgør blodprop i hjernen ved Apopleksi ca 65%, ca 75%, ca 85%, ca 95% Et af nedenstående
Makroskopisk anatomi, 2. sem. Lektion 2 Side 1 af 7. Lektion 2. Øjets bindevævsapparat m.m. 2. (n. opticus forløb)
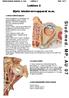 Makroskopisk anatomi, 2. sem. Lektion 2 Side 1 af 7 Lektion 2 Øjets bindevævsapparat m.m. 1. (orbita s bindevævsapparat) Bindevævsapparatet er beklædningen der omskeder/indlejrer bulbus oculi og afgrænser
Makroskopisk anatomi, 2. sem. Lektion 2 Side 1 af 7 Lektion 2 Øjets bindevævsapparat m.m. 1. (orbita s bindevævsapparat) Bindevævsapparatet er beklædningen der omskeder/indlejrer bulbus oculi og afgrænser
Hjernens basale hjerneganglier og lateral ventrikler
 Hjernens basale hjerneganglier og lateral ventrikler Basale hjerneganglier og capsula interna De indgår i det ekstrapyramidale system De har vigtige opgaver når det gælder kontrol af bevægelser Vigtigste
Hjernens basale hjerneganglier og lateral ventrikler Basale hjerneganglier og capsula interna De indgår i det ekstrapyramidale system De har vigtige opgaver når det gælder kontrol af bevægelser Vigtigste
Vejledende skema til brug for skøn over behandlingsudgifter i arbejdsskadesager
 Vejledende skema til brug for skøn over behandlings i arbejdsskadesager Skemaet er opbygget efter mén-tabellens punkter. Der henvises til méntabellen for de enkelte punkters fulde ordlyd. Skemaet omhandler
Vejledende skema til brug for skøn over behandlings i arbejdsskadesager Skemaet er opbygget efter mén-tabellens punkter. Der henvises til méntabellen for de enkelte punkters fulde ordlyd. Skemaet omhandler
EKSAMEN. NEUROBIOLOGI OG BEVÆGEAPPARATET I (Blok 5) MedIS 3. semester. Fredag den 6. januar 2012
 AALBORG UNIVERSITET EKSAMEN NEUROBIOLOGI OG BEVÆGEAPPARATET I (Blok 5) MedIS 3. semester Fredag den 6. januar 2012 4 timer skriftlig eksamen Evalueres efter 7-skalen. Ekstern censur Vægtning af eksamenssættets
AALBORG UNIVERSITET EKSAMEN NEUROBIOLOGI OG BEVÆGEAPPARATET I (Blok 5) MedIS 3. semester Fredag den 6. januar 2012 4 timer skriftlig eksamen Evalueres efter 7-skalen. Ekstern censur Vægtning af eksamenssættets
Tentamen i Neuroanatomi - 14.06.90 - kl. 9-11
 Tentamen i Neuroanatomi - 14.06.90 - kl. 9-11 Opgaverne vægtes karaktermæssigt således: 1/3, Essay 2/3 1. Tegn et tværsnit fra segment T4 af medulla spinalis og angiv så nøjagtigt som muligt beliggenheden
Tentamen i Neuroanatomi - 14.06.90 - kl. 9-11 Opgaverne vægtes karaktermæssigt således: 1/3, Essay 2/3 1. Tegn et tværsnit fra segment T4 af medulla spinalis og angiv så nøjagtigt som muligt beliggenheden
Organiske psykiske. Fysioterapeuter Forår 2011. Udarbejdet af Gitte Rohr. Tilpasset AMJ
 Organiske psykiske lidelser Fysioterapeuter Forår 2011 Udarbejdet af Gitte Rohr. Tilpasset AMJ Organiske psykiske lidelser p Demens p Delir p Mange andre, som vi ikke kommer ind på. Demens p Svækkelse
Organiske psykiske lidelser Fysioterapeuter Forår 2011 Udarbejdet af Gitte Rohr. Tilpasset AMJ Organiske psykiske lidelser p Demens p Delir p Mange andre, som vi ikke kommer ind på. Demens p Svækkelse
Laveste debutalder 100/10 5 ~ 5500pt 1 62 år >15 år 22. Incidens Prævalens Debutalder Overlevelse
 TABEL 1: Hyppigheden af AP og PD fremgår af tabel 1: Parkinsons syge MSA PSP CBD Incidens Prævalens Debutalder Overlevelse Ca 15/10 5 ~ 450 nye /år 3.0 /10 5 ~ 55 nye /år 5.3 /10 5 ~ 97 nye / år 0.92/10
TABEL 1: Hyppigheden af AP og PD fremgår af tabel 1: Parkinsons syge MSA PSP CBD Incidens Prævalens Debutalder Overlevelse Ca 15/10 5 ~ 450 nye /år 3.0 /10 5 ~ 55 nye /år 5.3 /10 5 ~ 97 nye / år 0.92/10
Perifer facialisparese
 Til patienter med ansigtslammelse Perifer facialisparese Øvelsesprogram Vælg farve Kvalitet Døgnet Rundt Ergo- og Fysioterapien Perifer facialisparese Hvad er en perifer facialisparese En perifer facialiseparese
Til patienter med ansigtslammelse Perifer facialisparese Øvelsesprogram Vælg farve Kvalitet Døgnet Rundt Ergo- og Fysioterapien Perifer facialisparese Hvad er en perifer facialisparese En perifer facialiseparese
EKSAMEN NEUROBIOLOGI OG BEVÆGEAPPARATET I. MedIS/Medicin 3. semester. 4 timer skriftlig eksamen. Evalueres efter 7-skalen.
 AALBORG UNIVERSITET EKSAMEN NEUROBIOLOGI OG BEVÆGEAPPARATET I MedIS/Medicin 3. semester 4 timer skriftlig eksamen Evalueres efter 7-skalen. Ekstern censur Vægtning af eksamenssættets opgaver: Opgave 1-10:
AALBORG UNIVERSITET EKSAMEN NEUROBIOLOGI OG BEVÆGEAPPARATET I MedIS/Medicin 3. semester 4 timer skriftlig eksamen Evalueres efter 7-skalen. Ekstern censur Vægtning af eksamenssættets opgaver: Opgave 1-10:
REEKSAMEN NEUROBIOLOGI OG BEVÆGEAPPARATET II. Medicin 5. semester. 4 timer skriftlig eksamen. Evalueres efter 7-skalen.
 AALBORG UNIVERSITET REEKSAMEN NEUROBIOLOGI OG BEVÆGEAPPARATET II Medicin 5. semester 4 timer skriftlig eksamen Evalueres efter 7-skalen. Ekstern censur Vægtning af eksamenssættets opgaver: Opgave 5 (caseopgave):
AALBORG UNIVERSITET REEKSAMEN NEUROBIOLOGI OG BEVÆGEAPPARATET II Medicin 5. semester 4 timer skriftlig eksamen Evalueres efter 7-skalen. Ekstern censur Vægtning af eksamenssættets opgaver: Opgave 5 (caseopgave):
Den segmentære rodirritationsdiagnose
 Den segmentære rodirritationsdiagnose Undersøgelse af L3- L4 roden L5 roden S1 roden Motorisk udfald Quadricepsparese Test om pt. kan sætte sig på hug og rejse sig igen Test hælgang med løftet forfod Dorsalfleksionsparese
Den segmentære rodirritationsdiagnose Undersøgelse af L3- L4 roden L5 roden S1 roden Motorisk udfald Quadricepsparese Test om pt. kan sætte sig på hug og rejse sig igen Test hælgang med løftet forfod Dorsalfleksionsparese
Skulder og overekstremiteten. Københavns massageuddannelse
 Skulder og overekstremiteten Københavns massageuddannelse Dagsorden Knogler i overekstremiteten inkl. skulderbæltet Ledtyper samt gennemgang af skulder-, albue- og håndled Muskler i overekstremiteten inkl.
Skulder og overekstremiteten Københavns massageuddannelse Dagsorden Knogler i overekstremiteten inkl. skulderbæltet Ledtyper samt gennemgang af skulder-, albue- og håndled Muskler i overekstremiteten inkl.
Program, torsdag d. 18.9.14
 Kognitive dysfunktioner og håndtering Sundhedscenter Vest D. 18. 19. september, 2014 cand. psych., neuropsykolog Leder af undervisningsafdelingen, Center for Hjerneskade Projekt styrket genoptræning og
Kognitive dysfunktioner og håndtering Sundhedscenter Vest D. 18. 19. september, 2014 cand. psych., neuropsykolog Leder af undervisningsafdelingen, Center for Hjerneskade Projekt styrket genoptræning og
UNDERSØGELSE AF RYGGEN
 UNDERSØGELSE AF RYGGEN Smertetyper Belastningsrelaterede rygsmerter Triaden igangsætningsbesvær, lindring, forværring Inflammatoriske rygsmerter Morgenstivhed Vågner pga smerter Lindring ved aktivitet
UNDERSØGELSE AF RYGGEN Smertetyper Belastningsrelaterede rygsmerter Triaden igangsætningsbesvær, lindring, forværring Inflammatoriske rygsmerter Morgenstivhed Vågner pga smerter Lindring ved aktivitet
Ergoterapeut protokol Anvendes sammen med Manual 19.5.2014
 Opfølgningsprogram for cerebral parese Ergoterapeut protokol Anvendes sammen med Manual 19.5.2014 Cpr. nr. - Efternavn Region Fornavn Kommune Dato for vurdering Vurdering er udført af (år måned dag) (Fornavn
Opfølgningsprogram for cerebral parese Ergoterapeut protokol Anvendes sammen med Manual 19.5.2014 Cpr. nr. - Efternavn Region Fornavn Kommune Dato for vurdering Vurdering er udført af (år måned dag) (Fornavn
Klinisk Undersøgelsesmetodik G 1.8
 Klinisk Undersøgelsesmetodik G 1.8 Kompendium. Vol. II Ken Lunn Skolen for Medicinsk Urteterapi (The Danish School of Phytotherapy) 1. udgave 2000 Ken Lunn Mangfoldiggørelse af indholdet af dette kompendium
Klinisk Undersøgelsesmetodik G 1.8 Kompendium. Vol. II Ken Lunn Skolen for Medicinsk Urteterapi (The Danish School of Phytotherapy) 1. udgave 2000 Ken Lunn Mangfoldiggørelse af indholdet af dette kompendium
ORDINÆR EKSAMEN NEUROBIOLOGI OG BEVÆGEAPPARATET II. MedIS 5. semester. 3 timer skriftlig eksamen. Evalueres efter 7-skalen.
 AALBORG UNIVERSITET ORDINÆR EKSAMEN NEUROBIOLOGI OG BEVÆGEAPPARATET II MedIS 5. semester 3 timer skriftlig eksamen Evalueres efter 7-skalen. Ekstern censur Vægtning af eksamenssættets opgaver: Opgave 2
AALBORG UNIVERSITET ORDINÆR EKSAMEN NEUROBIOLOGI OG BEVÆGEAPPARATET II MedIS 5. semester 3 timer skriftlig eksamen Evalueres efter 7-skalen. Ekstern censur Vægtning af eksamenssættets opgaver: Opgave 2
Neuropsykologiskundersøgelse ved demensudredning:
 Neuropsykologiskundersøgelse ved demensudredning: domæner tests demenstyper indikationsområder Dansk Geriatrisk Selskab s årsmøde Klarskovgård, marts 2014 ved Peter Bruhn 1 Diagnostiske demenskriterier
Neuropsykologiskundersøgelse ved demensudredning: domæner tests demenstyper indikationsområder Dansk Geriatrisk Selskab s årsmøde Klarskovgård, marts 2014 ved Peter Bruhn 1 Diagnostiske demenskriterier
3.#DYB#ENBENSKNÆBØJ#
 3.#DYB#ENBENSKNÆBØJ# Funktionstest af hele bevægelseskæden med store krav til mobilitet, styrke og stabilitet af fod, knæ og core, men mest test af styrken i hofte- og lårmuskulatur. Udførsel:) Udøveren
3.#DYB#ENBENSKNÆBØJ# Funktionstest af hele bevægelseskæden med store krav til mobilitet, styrke og stabilitet af fod, knæ og core, men mest test af styrken i hofte- og lårmuskulatur. Udførsel:) Udøveren
Ergoterapeut protokol Anvendes sammen med Manual 1.2.2014
 Opfølgningsprogram for cerebral parese Ergoterapeut protokol Anvendes sammen med Manual 1.2.2014 Cpr. nr. - Efternavn Region Fornavn Kommune Dato for vurdering Vurdering er udført af (år måned dag) (Fornavn
Opfølgningsprogram for cerebral parese Ergoterapeut protokol Anvendes sammen med Manual 1.2.2014 Cpr. nr. - Efternavn Region Fornavn Kommune Dato for vurdering Vurdering er udført af (år måned dag) (Fornavn
Hjernen og nervesystemet
 Indholdsfortegnelse Hjernen og nervesystemet Nervesystem (systema nervosum)...2 CNS (systema nervosum centrale)...2 Storhjernen (telencephalon)...2 Hvid substans...2 Grå substans...2 Hjernebarken (cortex
Indholdsfortegnelse Hjernen og nervesystemet Nervesystem (systema nervosum)...2 CNS (systema nervosum centrale)...2 Storhjernen (telencephalon)...2 Hvid substans...2 Grå substans...2 Hjernebarken (cortex
PNS. Perifere nervesystem Henrik Løvschall og Erik Christophersen Anatomisk afsnit
 PNS Perifere nervesystem Henrik Løvschall og Erik Christophersen Anatomisk afsnit Autonome nervesystem N11,1 Autonome nervesystem N11,3 Udspring af autonome tråde. En vigtig anatomisk forskel mellem sympaticus
PNS Perifere nervesystem Henrik Løvschall og Erik Christophersen Anatomisk afsnit Autonome nervesystem N11,1 Autonome nervesystem N11,3 Udspring af autonome tråde. En vigtig anatomisk forskel mellem sympaticus
Neurofysiologi - når diagnosen skal stilles
 Neurofysiologi - når diagnosen skal stilles Introduktion til neurofysiologi Klinisk neurofysiologi omfatter en række elektriske målemetoder. Disse bruges til at afklare, om der er sygdom centralt i hjerne
Neurofysiologi - når diagnosen skal stilles Introduktion til neurofysiologi Klinisk neurofysiologi omfatter en række elektriske målemetoder. Disse bruges til at afklare, om der er sygdom centralt i hjerne
EKSAMEN NERVESYSTEMET OG BEVÆGEAPPARATET I. MedIS/Medicin 3. semester. Tirsdag den 9. januar 2018
 AALBORG UNIVERSITET EKSAMEN NERVESYSTEMET OG BEVÆGEAPPARATET I MedIS/Medicin 3. semester Tirsdag den 9. januar 2018 3 timer skriftlig eksamen Evalueres efter 7-skalen. Ekstern censur Vægtning af eksamenssættets
AALBORG UNIVERSITET EKSAMEN NERVESYSTEMET OG BEVÆGEAPPARATET I MedIS/Medicin 3. semester Tirsdag den 9. januar 2018 3 timer skriftlig eksamen Evalueres efter 7-skalen. Ekstern censur Vægtning af eksamenssættets
LUMBAL DISCUSPROLAPS. Peter Helmig Overlæge Ph.D.
 LUMBAL DISCUSPROLAPS Peter Helmig Overlæge Ph.D. Forekomst af rygsmerter Prolaps genese Prolaps genese Objektiv undersøgelse Tensionstegn ( SBT, Laseque) Refleksundersøgelse Rectaleksploration Ryggens
LUMBAL DISCUSPROLAPS Peter Helmig Overlæge Ph.D. Forekomst af rygsmerter Prolaps genese Prolaps genese Objektiv undersøgelse Tensionstegn ( SBT, Laseque) Refleksundersøgelse Rectaleksploration Ryggens
UNDERSØGELSE AF MUND OG SVÆLG side 1 af 7
 UNDERSØGELSE AF MUND OG SVÆLG Navn Cpr.nr. Dato Udarbejdet af KOMMUNIKATIVE FUNKTIONER Verbal kommunikation Normal Dysartri Impressiv afasi Ekspressiv afasi Perseveration Sikker ja/nej-kommunikation Nonverbal
UNDERSØGELSE AF MUND OG SVÆLG Navn Cpr.nr. Dato Udarbejdet af KOMMUNIKATIVE FUNKTIONER Verbal kommunikation Normal Dysartri Impressiv afasi Ekspressiv afasi Perseveration Sikker ja/nej-kommunikation Nonverbal
Undersøgelse af skulderen og palpation af regio axillaris
 Undersøgelse af skulderen og palpation af regio axillaris Ved undersøgelse af skulderen og palpation af axillen er der to grundlæggende overskrifter. Sammenligning af begge sider og du skal kunne se hvad
Undersøgelse af skulderen og palpation af regio axillaris Ved undersøgelse af skulderen og palpation af axillen er der to grundlæggende overskrifter. Sammenligning af begge sider og du skal kunne se hvad
RE-EKSAMEN. NEUROBIOLOGI OG BEVÆGEAPPARATET I (Blok 5) MedIS 3. semester. Fredag den 17. februar 2012
 AALBORG UNIVERSITET RE-EKSAMEN NEUROBIOLOGI OG BEVÆGEAPPARATET I (Blok 5) MedIS 3. semester Fredag den 17. februar 2012 4 timer skriftlig eksamen Evalueres efter 7-skalen. Ekstern censur Vægtning af eksamenssættets
AALBORG UNIVERSITET RE-EKSAMEN NEUROBIOLOGI OG BEVÆGEAPPARATET I (Blok 5) MedIS 3. semester Fredag den 17. februar 2012 4 timer skriftlig eksamen Evalueres efter 7-skalen. Ekstern censur Vægtning af eksamenssættets
Neurologi - sygdomme i nervesystemet
 Neurologi - sygdomme i nervesystemet Introduktion til neurologi Neurologi omfatter sygdomme i hjerne og rygmarv (centralnervesystemet), samt i nerver og muskler på arme og ben (det perifere nervesystem).
Neurologi - sygdomme i nervesystemet Introduktion til neurologi Neurologi omfatter sygdomme i hjerne og rygmarv (centralnervesystemet), samt i nerver og muskler på arme og ben (det perifere nervesystem).
Sygdomslære indgår med i alt 14 ECTS point i uddannelsen. Heraf går de 8,5 ECTS til somatisk sygdomslære.
 FAGBESKRIVELSE SOMATISK SYGDOMSLÆRE Fagbeskrivelsen skal ses i sammenhæng med Bekendtgørelse om uddannelsen til professionsbachelor i ergoterapi, BEK nr. 832 af 13/08/2008. Der opnås størst sammenhæng
FAGBESKRIVELSE SOMATISK SYGDOMSLÆRE Fagbeskrivelsen skal ses i sammenhæng med Bekendtgørelse om uddannelsen til professionsbachelor i ergoterapi, BEK nr. 832 af 13/08/2008. Der opnås størst sammenhæng
Information om dysartri
 Kommunikationscentret Information om dysartri 1 2 Hvad er dysartri? Ordet dysartri kommer af det græske "dys" og "athroun" og betyder nedsat evne til at tale tydeligt. Dysartri er således betegnelsen for
Kommunikationscentret Information om dysartri 1 2 Hvad er dysartri? Ordet dysartri kommer af det græske "dys" og "athroun" og betyder nedsat evne til at tale tydeligt. Dysartri er således betegnelsen for
Hjernens ventrikler, basale hjerneganglier og det limbiske system
 Hjernens ventrikler, basale hjerneganglier og det limbiske system Hjerneblødning / apopleksi Basale hjerneganglier og capsula interna De har vigtige opgaver når det gælder kontrol af bevægelser Vigtigste
Hjernens ventrikler, basale hjerneganglier og det limbiske system Hjerneblødning / apopleksi Basale hjerneganglier og capsula interna De har vigtige opgaver når det gælder kontrol af bevægelser Vigtigste
Anterior (Ventral) Mod forsiden af kroppen Posterior (Dorsal) Mod bagsiden af kroppen. Medial/Lateral
 Anatomiens sprog Ligesom på mange andre fagområder, anvender anatomi sit eget særlige fagsprog, og mange opfatter det anatomiske sprog, som værende indviklet eller kompliceret, når de først stifter bekendtskab
Anatomiens sprog Ligesom på mange andre fagområder, anvender anatomi sit eget særlige fagsprog, og mange opfatter det anatomiske sprog, som værende indviklet eller kompliceret, når de først stifter bekendtskab
Information om dysartri
 Information om dysartri 1 ERHVERVET HJERNESKADE Hvad er dysartri? Ordet dysartri kommer af det græske "dys" og "athroun" og betyder nedsat evne til at tale tydeligt. Dysartri er således betegnelsen for
Information om dysartri 1 ERHVERVET HJERNESKADE Hvad er dysartri? Ordet dysartri kommer af det græske "dys" og "athroun" og betyder nedsat evne til at tale tydeligt. Dysartri er således betegnelsen for
Nervesystemets sygdomme meningitis og hovedpine
 Nervesystemets sygdomme meningitis og hovedpine Meningitis En alvorlig infektion i centralnervesystemet En betændelsestilstand i hjernehinderne og i det subaraknoidale rum Fig. 10.16 1 Årsag til meningitis
Nervesystemets sygdomme meningitis og hovedpine Meningitis En alvorlig infektion i centralnervesystemet En betændelsestilstand i hjernehinderne og i det subaraknoidale rum Fig. 10.16 1 Årsag til meningitis
Skema til brug for det overordnede skøn over behandlingsudgifter i arbejdsskadesager
 Skema til brug for det overordnede skøn over behandlingsudgifter i arbejdsskadesager Skemaet er opbygget efter mén-tabellens punkter, hvilket skulle gøre det nemmere og mere overskuelig at slå op i. Det
Skema til brug for det overordnede skøn over behandlingsudgifter i arbejdsskadesager Skemaet er opbygget efter mén-tabellens punkter, hvilket skulle gøre det nemmere og mere overskuelig at slå op i. Det
Neurologi - sygdomme i nervesystemet
 Neurologi - sygdomme i nervesystemet Introduktion til neurologi Neurologi omfatter sygdomme i hjerne og rygmarv (centralnervesystemet), samt i nerver og muskler på arme og ben (det perifere nervesystem).
Neurologi - sygdomme i nervesystemet Introduktion til neurologi Neurologi omfatter sygdomme i hjerne og rygmarv (centralnervesystemet), samt i nerver og muskler på arme og ben (det perifere nervesystem).
Klassifikation af hovedpinelidelser, kranielle neuralgier og ansigtssmerter; og diagnostiske kriterier for primære hovedpineformer
 Klassifikation af hovedpinelidelser, kranielle neuralgier og ansigtssmerter; og diagnostiske kriterier for primære hovedpineformer Oversat forkortet udgave af: The International Classification of Headache
Klassifikation af hovedpinelidelser, kranielle neuralgier og ansigtssmerter; og diagnostiske kriterier for primære hovedpineformer Oversat forkortet udgave af: The International Classification of Headache
U T K N. Stole gymnastik
 S IN U TR T K N IO Stole gymnastik S I D E 2 S T O L E G Y M N A S T I K Opvarmning 1 Sæt dig godt til rette med ret ryg, men afslappet. Armene hænger ned langs siden. Lænden hviler på ryglænet Åndedræt
S IN U TR T K N IO Stole gymnastik S I D E 2 S T O L E G Y M N A S T I K Opvarmning 1 Sæt dig godt til rette med ret ryg, men afslappet. Armene hænger ned langs siden. Lænden hviler på ryglænet Åndedræt
REEKSAMEN NEUROBIOLOGI OG BEVÆGEAPPARATET II. MedIS 5. semester. 3 timer skriftlig eksamen. Evalueres efter 7-skalen.
 AALBORG UNIVERSITET REEKSAMEN NEUROBIOLOGI OG BEVÆGEAPPARATET II MedIS 5. semester 3 timer skriftlig eksamen Evalueres efter 7-skalen. Ekstern censur Vægtning af eksamenssættets opgaver: Opgave 2 (caseopgave):
AALBORG UNIVERSITET REEKSAMEN NEUROBIOLOGI OG BEVÆGEAPPARATET II MedIS 5. semester 3 timer skriftlig eksamen Evalueres efter 7-skalen. Ekstern censur Vægtning af eksamenssættets opgaver: Opgave 2 (caseopgave):
Basal Øjenundersøgelse
 Basal Øjenundersøgelse Dyrlæge Thomas Evans www.oejenklinikfordyr.dk Fotografi af øjne Basal Øjenundersøgelse 1. Synet. 2. Pupiller. 3. Flåd. 4. Smerte. 5. Tryk. Trin 1 Synet Nethindefunktion Det vigtigste
Basal Øjenundersøgelse Dyrlæge Thomas Evans www.oejenklinikfordyr.dk Fotografi af øjne Basal Øjenundersøgelse 1. Synet. 2. Pupiller. 3. Flåd. 4. Smerte. 5. Tryk. Trin 1 Synet Nethindefunktion Det vigtigste
BALANCEPROBLEMER OG SVIMMELHED
 ALT OM BALANCEPROBLEMER OG SVIMMELHED Solutions with you in mind www.almirall.com HVAD ER DET? Vertigo defineres som en oplevelse af manglende balance, hvilket er karakteriseret ved en følelse af drejende
ALT OM BALANCEPROBLEMER OG SVIMMELHED Solutions with you in mind www.almirall.com HVAD ER DET? Vertigo defineres som en oplevelse af manglende balance, hvilket er karakteriseret ved en følelse af drejende
Dysartri. en motorisk taleforstyrrelse. Taleinstituttet og Hjerneskadecenter Nordjylland
 Dysartri en motorisk taleforstyrrelse Taleinstituttet og Hjerneskadecenter Nordjylland Hvad er dysartri? Ordet dysartri kommer af det græske dys + athroun, som frit oversat betyder nedsat evne til at tale
Dysartri en motorisk taleforstyrrelse Taleinstituttet og Hjerneskadecenter Nordjylland Hvad er dysartri? Ordet dysartri kommer af det græske dys + athroun, som frit oversat betyder nedsat evne til at tale
Fleksibilitets, balance og styrke screening:
 Fleksibilitets, balance og styrke screening: Nedenfor er gennemgået en enkelt kropsscreening test. Den tester din basale fleksibilitet, stabilitet, balance og styrke. En grundig screening kræver op mod
Fleksibilitets, balance og styrke screening: Nedenfor er gennemgået en enkelt kropsscreening test. Den tester din basale fleksibilitet, stabilitet, balance og styrke. En grundig screening kræver op mod
Underbenssmerter samt fod- og
 Underbenssmerter samt fod- og ankelsmerter Indledning På dette område må de fleste af os vist erkende, at vor viden er mangelfuld, hvilket også fremgår af den total mangel på litteratur på området. Naturligvis
Underbenssmerter samt fod- og ankelsmerter Indledning På dette område må de fleste af os vist erkende, at vor viden er mangelfuld, hvilket også fremgår af den total mangel på litteratur på området. Naturligvis
Cortex cerebri, storhjernebarken
 Cortex cerebri, storhjernebarken Et foredrag om alt; agnosier, apraxi, abuli & afasier, samt hvorfor man forveksler sin kone med en hat Carsten Reidies Bjarkam Afdelingslæge, Klinisk lektor, PhD. Neurokirurgisk
Cortex cerebri, storhjernebarken Et foredrag om alt; agnosier, apraxi, abuli & afasier, samt hvorfor man forveksler sin kone med en hat Carsten Reidies Bjarkam Afdelingslæge, Klinisk lektor, PhD. Neurokirurgisk
ALT OM SMERTER. www.almirall.com. Solutions with you in mind
 ALT OM SMERTER www.almirall.com Solutions with you in mind HVAD ER DET? Smerter er beskrevet som en ubehagelig sensorisk og følelsesmæssig oplevelse, der er forbundet med en skadelig stimulus. Smerter
ALT OM SMERTER www.almirall.com Solutions with you in mind HVAD ER DET? Smerter er beskrevet som en ubehagelig sensorisk og følelsesmæssig oplevelse, der er forbundet med en skadelig stimulus. Smerter
Palpation columna cervicalis
 Palpation 4,02 G Extension: PT rygliggende. TP står ved hovedgærdet og fatter med begge hænder omkring PT s os occipitale, så processus articulares i Cx kan palperes med radialsiden af pegefingrene. TP
Palpation 4,02 G Extension: PT rygliggende. TP står ved hovedgærdet og fatter med begge hænder omkring PT s os occipitale, så processus articulares i Cx kan palperes med radialsiden af pegefingrene. TP
Cortex Cerebri. Hjernebarken. Carsten Reidies Bjarkam. Professor, Overlæge, Ph.D. Neurokirurgisk Afdeling Aalborg Universitetshospital
 Cortex Cerebri Hjernebarken Carsten Reidies Bjarkam. Professor, Overlæge, Ph.D. Neurokirurgisk Afdeling Aalborg Universitetshospital Hjernebarken, cortex cerebri Hovedcomputeren! Øverst i CNS hirakiske
Cortex Cerebri Hjernebarken Carsten Reidies Bjarkam. Professor, Overlæge, Ph.D. Neurokirurgisk Afdeling Aalborg Universitetshospital Hjernebarken, cortex cerebri Hovedcomputeren! Øverst i CNS hirakiske
RE-EKSAMEN. NEUROBIOLOGI OG BEVÆGEAPPARATET I (Blok 5) MedIS 3. semester. Torsdag den 17. marts 2011
 LBORG UNIVERSITET RE-EKSMEN NEUROBIOLOGI OG BEVÆGEPPRTET I (Blok 5) MedIS 3. semester Torsdag den 17. marts 2011 4 timer skriftlig eksamen Evalueres efter 7-skalen. Ekstern censur Vægtning af eksamenssættets
LBORG UNIVERSITET RE-EKSMEN NEUROBIOLOGI OG BEVÆGEPPRTET I (Blok 5) MedIS 3. semester Torsdag den 17. marts 2011 4 timer skriftlig eksamen Evalueres efter 7-skalen. Ekstern censur Vægtning af eksamenssættets
Få ro på - guiden til dit nervesystem
 Få ro på - guiden til dit nervesystem Lavet af Ida Hjorth Karmakøkkenet Indledning - Dit nervesystems fornemmeste opgave Har du oplevet følelsen af at dit hjerte sidder helt oppe i halsen? At du mærker
Få ro på - guiden til dit nervesystem Lavet af Ida Hjorth Karmakøkkenet Indledning - Dit nervesystems fornemmeste opgave Har du oplevet følelsen af at dit hjerte sidder helt oppe i halsen? At du mærker
EN SAMLING AF DE BRAGTE MÅNEDENS MUSKEL FODEN
 EN SAMLING AF DE BRAGTE MÅNEDENS MUSKEL FODEN 1 En samling af de bragte månedens muskel FODEN Månedens muskel er skrevet af fysioterapeut, David Petersen. Månedens muskel er et fast indslag i nyhedsbrevet
EN SAMLING AF DE BRAGTE MÅNEDENS MUSKEL FODEN 1 En samling af de bragte månedens muskel FODEN Månedens muskel er skrevet af fysioterapeut, David Petersen. Månedens muskel er et fast indslag i nyhedsbrevet
Årsager til nakkesmerter - og udstrålende smerter til skulder og arm
 Smerter Nakkesmerter og udstråling af smerter fra nakken til skulder og arm er hyppige symptomer i almen praksis. Artiklen gennemgår systematisk årsager og faldgruber. Dansk Selskab for Muskuloskeletal
Smerter Nakkesmerter og udstråling af smerter fra nakken til skulder og arm er hyppige symptomer i almen praksis. Artiklen gennemgår systematisk årsager og faldgruber. Dansk Selskab for Muskuloskeletal
natur / teknik sjove forsøg med kroppen
 Folde hånd og fod Papir, blyant og saks Prøv at folde hånd og fod Tag sko og strømper af Hold om fodsålen (undersiden af foden) og stik forsigtigt fingerspidserne ind mellem tæerne Prøv at slappe af i
Folde hånd og fod Papir, blyant og saks Prøv at folde hånd og fod Tag sko og strømper af Hold om fodsålen (undersiden af foden) og stik forsigtigt fingerspidserne ind mellem tæerne Prøv at slappe af i
Velkommen til undervisning.
 Velkommen til undervisning. Hvad er demens? Demens Sekundær demens Længerevarende lavt stofskifte Udtalte saltforstyrrelser Meget lave B12 Visse blodansamlinger Trykforstyrrelser i hjernen Borrelia Pseudodemens
Velkommen til undervisning. Hvad er demens? Demens Sekundær demens Længerevarende lavt stofskifte Udtalte saltforstyrrelser Meget lave B12 Visse blodansamlinger Trykforstyrrelser i hjernen Borrelia Pseudodemens
UDDRAG AF MÅLBESKRIVELSEN SAMT SKEMAER TIL ATTESTATION OGBOG HOVEDUDDANNELSEN I NEUROLOGI GÆLDENDE FRA 1. SEPTEMBER 2011
 UDDRAG AF MÅLBESKRIVELSEN SAMT SKEMAER TIL ATTESTATION 1 OGBOG HOVEDUDDANNELSEN I NEUROLOGI GÆLDENDE FRA 1. SEPTEMBER 2011 LOGBOG HOVEDUDDANNELSEN I NEUROLOGI 3 Hoveduddannelsen i neurologi Vejledning
UDDRAG AF MÅLBESKRIVELSEN SAMT SKEMAER TIL ATTESTATION 1 OGBOG HOVEDUDDANNELSEN I NEUROLOGI GÆLDENDE FRA 1. SEPTEMBER 2011 LOGBOG HOVEDUDDANNELSEN I NEUROLOGI 3 Hoveduddannelsen i neurologi Vejledning
Næsens og bihulernes sygdomme
 Næsens og bihulernes sygdomme Edith Nielsen Neuroradiologisk Afdeling Aarhus Universitetshospital Sinus maxillaris dræneres via et ostium placeret superomedialt. 30% har yderligere et ostium inferiort
Næsens og bihulernes sygdomme Edith Nielsen Neuroradiologisk Afdeling Aarhus Universitetshospital Sinus maxillaris dræneres via et ostium placeret superomedialt. 30% har yderligere et ostium inferiort
Nervesystemet / nerveceller. Maria Jernse
 Nervesystemet / nerveceller. Maria Jernse 1 Nervesystemet Hvorfor har vi et nervesystem??? For at kunne registrere og bearbejde indre såvel som ydre påvirkninger af vores krops miljø. Ydre miljø kan være:
Nervesystemet / nerveceller. Maria Jernse 1 Nervesystemet Hvorfor har vi et nervesystem??? For at kunne registrere og bearbejde indre såvel som ydre påvirkninger af vores krops miljø. Ydre miljø kan være:
